TẠP CHÍ Y HỌC VIỆT NAM TẬP 489 - THÁNG 4 - SỐ 2 - 2020
55
rút ngắn được thời gian nằm viện. Lấy dị vật qua
da bằng thòng lng được xem là phương pháp
chn lựa đầu tiên để lấy dị vật trong buồng tim
và các mạch máu lớn.
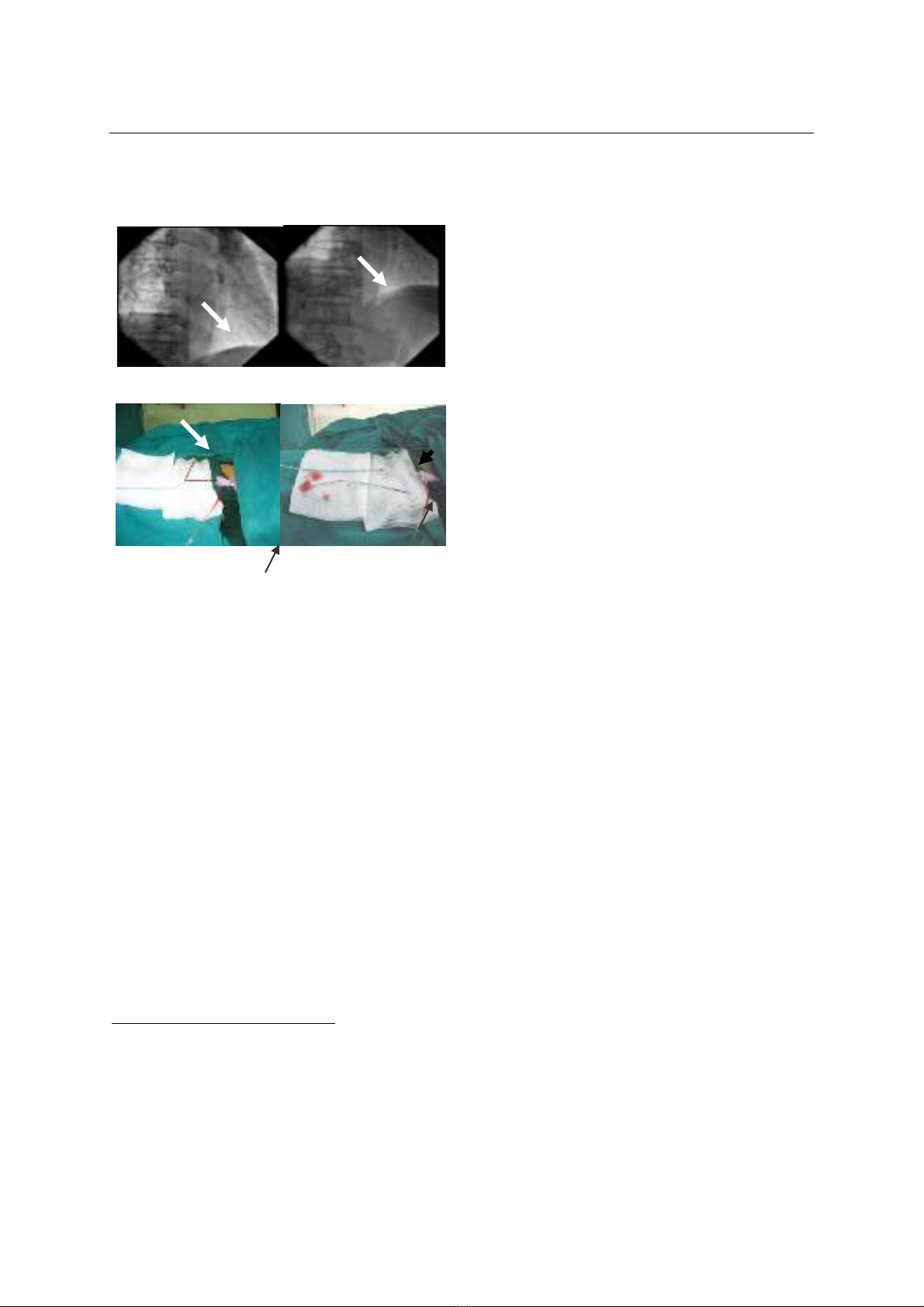
Hình 2: Hình ảnh ống thông cản quang (mũi tên)
nằm trong nhĩ phải lan tới TM chủ dưới.
Hình 3: Đoạn ống thông Cavafix (mũi tên nhỏ)
được lấy ra bằng thòng lng (mũi tên lớn)
TÀI LIỆU THAM KHẢO
1. Bonvini RF, Rastan A, Sixt S, Noory E,
Beschorner U, Leppanen O, Mach F,
Schwarzwlder U, Brgelin K, Zeller T.
Percutaneous retrieval of intravascular and
intracardiac foreign bodies with a dedicated three-
dimensional snare: A 3-year single center
experience.Catheter Cardiovasc Interv. 2009 Apr 7.
2. Cantarelli MJ, de Paola Ade A, Alves CM,
Souza JA, Castello Jnior HJ, Hermann JL,
Lamounier EN, Guimares RF, Portugal OP,
Martinez Filho EE. Percutaneous retrieval of
intravascular foreign bodies][Article in Portuguese].
Arq Bras Cardiol. 1993 Mar;60(3):171-5.
3. Egglin TK, Dickey KW, Rosenblatt M, Pollak
JS. Retrieval of intravascular foreign bodies:
experience in 32 cases. AJR 1995;164:1259-12643.
4. Erdmann E et al. Percutaneous transfemoral
foreign body removal from the heart or great
vessels][Article in German] Dtsch Med
Wochenschr. 1988 Oct 14;113(41):1594-7.
5. Thomas J, Sinclair SB, Bloomfield D, Davachi
A. Nonsurgical retrieval of a broken segment of
steel spring guide from right atrium and inferior
vena cava. Circulation 1964:30:106-108
6. Cekirge 5, Foster A, Weiss J, McLean G.
Percutaneous removal of an embolized Wallstent
during a tmansjugular intrahepatic portosystemic
shunt procedure. J vasc lnteiv Radiol 1993:4:559-560
TÌNH TRẠNG DINH DƯỠNG CỦA TRẺ SƠ SINH TẠI ĐƠN VỊ HỒI SỨC
CẤP CỨU SƠ SINH – BỆNH VIỆN TRUNG ƯƠNG THÁI NGUYÊN
Hoàng Thị Huệ*, Nguyễn Văn Sơn*, Lê Thị Kim Dung*,
Nguyễn Thị Quyên*, Nguyễn Mạnh Tuấn*, Phạm Ngọc Minh*
TÓM TẮT14
Mục tiêu: Đánh giá tình trạng dinh dưỡng (TTDD)
của trẻ sơ sinh tại Đơn vị hồi sức cấp cứu sơ sinh
(NICU) lúc nhập viện và xác định mối liên quan giữa
TTDD với một số yếu tố của người mẹ. Đối tượng và
phương pháp nghiên cứu: Một nghiên cứu mô tả
cắt ngang tại NICU – Bệnh viện Trung Ương Thái
Nguyên được thực hiện từ tháng 7 năm 2019 đến
tháng 2 năm 2020. Đối tượng nghiên cứu bao gồm trẻ
sơ sinh có tuổi thai từ 33 tuần trở lên được tiếp nhận
tại NICU trong vòng 24 giờ tuổi. Các chỉ số nhân trắc
được áp dụng để đánh giá TTDD bao gồm cân nặng,
chiều dài, vòng đầu theo giới và tuổi thai dựa vào biểu
đồ INTERGROWTH – 21st. Mối liên quan giữa một số
đặc điểm của người mẹ với tình trạng thấp còi và nhẹ
cân so với tuổi thai được phân tích. Kết quả: Tổng số
có 139 trẻ được nghiên cứu, với tuổi thai trung bình là
*Trường Đại hc Y Dược Thái Nguyên
Chịu trách nhiệm chính: Hoàng Thị Huệ
Email: lily94bg@gmail.com
Ngày nhận bài: 3.2.2020
Ngày phản biện khoa hc: 2.4.2020
Ngày duyệt bài: 10.4.2020
36,7 ± 2,2 tuần. Tỷ lệ trẻ sinh non tháng vừa, non
tháng muộn, đủ tháng và già tháng lần lượt là 7,2%,
38,8%, 52,5% và 1,4%. Thời gian điều trị trung bình
tại NICU là 5,6 ± 3,7 (ngày). Suy hô hấp (82,7%), bú
kém/nôn trớ (7,9%), vàng da sớm (2,9%) là những lý
do nhập viện thường gặp. Cân nặng, chiều dài và
vòng đầu nhỏ hơn so với tuổi thai (dưới bách phân vị
thứ 10) chiếm tỷ lệ lần lượt là 22,3%, 26,6% và
22,3%. Tỷ lệ các chỉ số tương ứng lớn hơn so với tuổi
thai (trên bách phân vị 90) lần lượt là 5,8%, 4,3% và
8,6%. Tăng cân trong thai kỳ và số con có mối liên
quan có ý nghĩa thống kê với tình trạng còi cc và nhẹ
cân so với tuổi thai. Kết luận: Tỷ lệ trẻ sơ sinh vào
điều trị tại NICU có TTDD kém còn cao. Mẹ sinh con
lần đầu hoặc tăng cân thai kỳ thấp hơn bình thường
có nguy sinh con suy dinh dưỡng còi cc và nhẹ cân
so với tuổi thai.
Từ khoá:
sơ sinh, tình trạng dinh dưỡng,
intergrowth, nhẹ cân so với tuổi thai
SUMMARY
NUTRITIONAL STATUS OF NEONATES IN
THE NEONATAL INTENSIVE CARE UNIT –
THAI NGUYEN CENTRAL HOSPITAL
Objective: To assess nutritional status of