TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
25
BÁO CÁO CA LÂM SÀNG: PHỔI BIỆT LẬP
Trần Minh Nhật1, Nguyễn Văn Dương1, Nguyễn Văn Giang1
TÓM TẮT5
Phổi biệt lập (PBL) là một bất thường bẩm
sinh chiếm từ 0,15% đến 6,40% các dị tật phổi
bẩm sinh, trong đó một phần hoặc một thùy phổi
loạn sản tồn tại mà không có sự kết nối với cây
khí quản phế quản và nhận được nguồn cung cấp
mạch máu toàn thân bất thường, tách biệt với
phần còn lại của phổi. Do đó, đây là một vùng
mô phổi không có chức năng hô hấp. Ngoài việc
phát hiện tình cờ trên chụp cắt lớp vi tính ngực
(CLVT), biểu hiện lâm sàng của PBL đa dạng và
không đặc hiệu. Các biểu hiện khác nhau như ho
dai dẳng, đau lưng, ho ra máu hoặc khó thở khi
gắng sức dai dẳng. Do thuộc nhóm bệnh hiếm
gặp và biểu hiện lâm sàng không có triệu chứng
gợi ý làm cho việc chẩn đoán và điều trị còn gặp
nhiều khó khăn.
Từ khoá: Phổi biệt lập, phổi biệt lập trong
thuỳ, phổi biệt lập ngoài thuỳ.
SUMMARY
CASE STUDY: PULMONARY
SEQUESTRATION
Pulmonary sequestration is thought to
accounting for 0.15% to 6.40% of congenital
lung malformations, which condition is a
segment or lobe of dysplastic lung tissue exists
with no communication with the rest of the
tracheobronchial tree and receives an anomalous
systemic vascular supply, separate from the rest
1Bệnh viện Đa khoa Hà Đông
Chịu trách nhiệm chính: Trần Minh Nhật
Email: ngvangiang@gmail.com
Ngày nhận bài: 05/09/2024
Ngày phản biện khoa hc: 04/10/2024
Ngày duyệt bài: 18/10/2024
of the lung. It is, therefore, a nonfunctional
tissue. Apart from incidental diagnosis on
computed tomographic chest scans, the clinical
manifestations of pulmonary sequestration are
diverse and nonspecific. Different manifestations
include persistent cough, back pain, hemoptysis
or persistent exertional dyspnea. Because it is a
rare disease without clinical manifestations
suggestive, diagnosis and treatment are still
difficult.
Keywords: Pulmonary sequestration,
intralobar pulmonary sequestration, extralobar
pulmonary sequestration.
I. ĐẶT VẤN ĐỀ
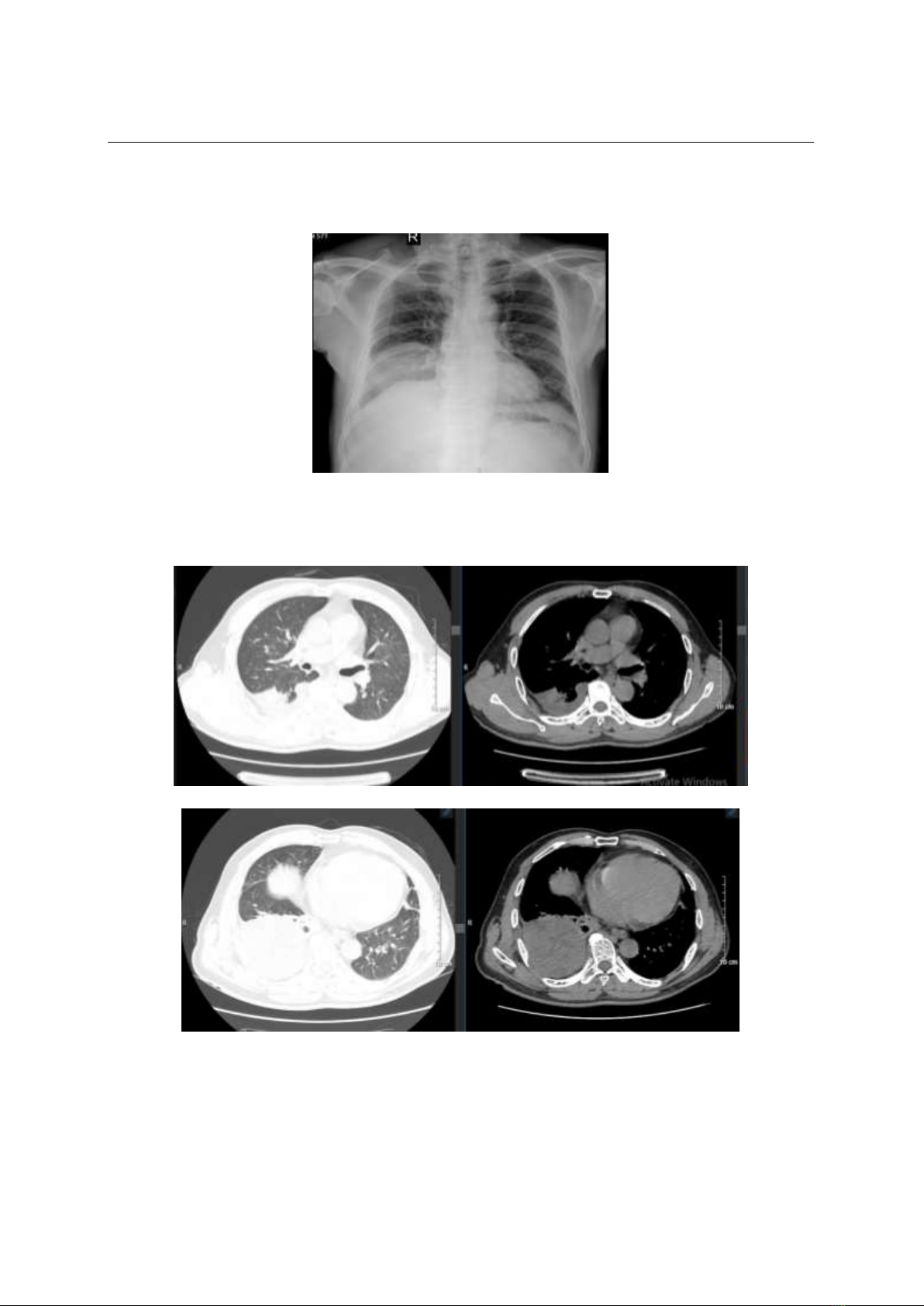
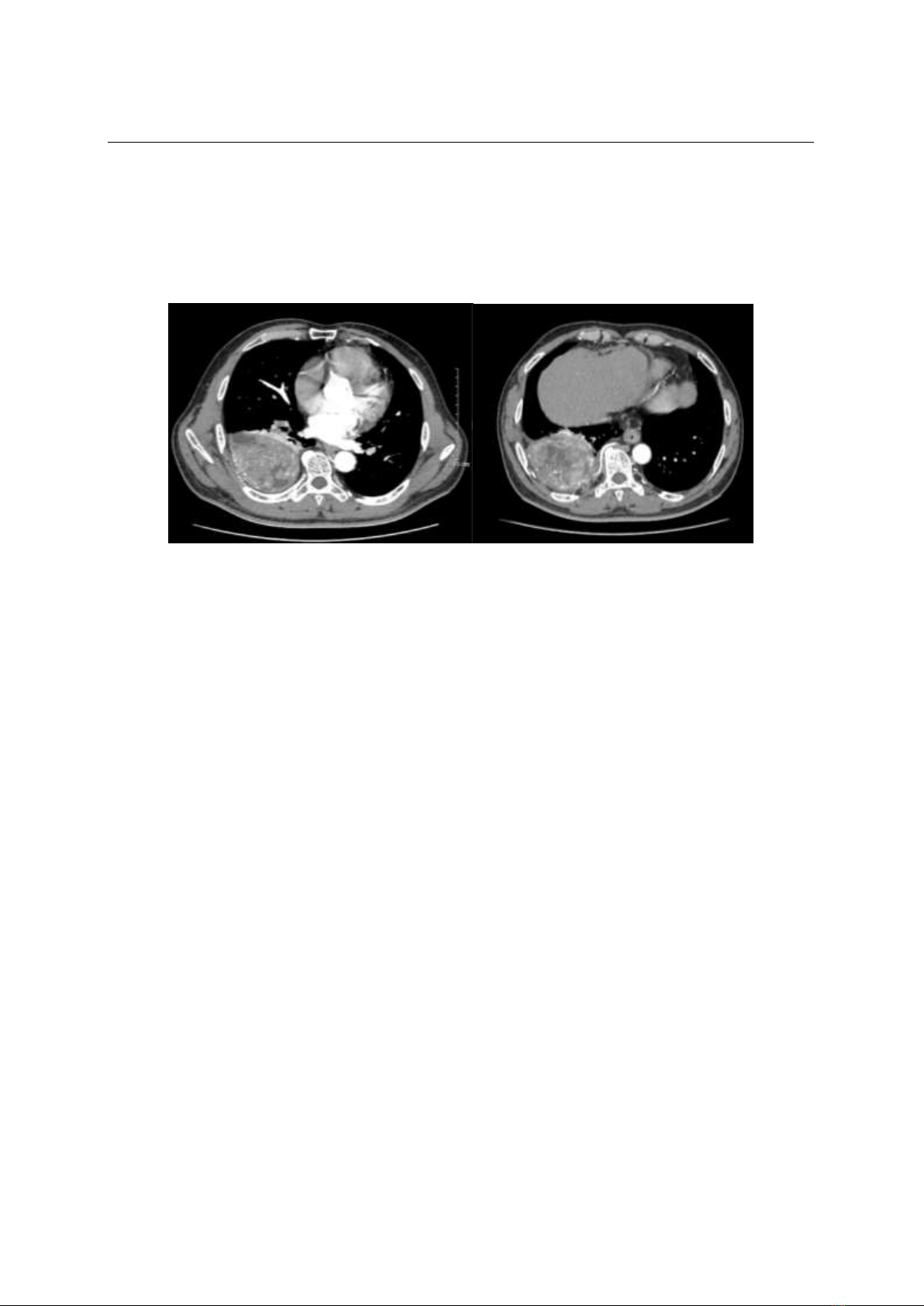
Chúng tôi báo cáo ca bệnh PBL ở người
trưởng thành, đây là ca PBL ngoại thuỳ được
chẩn đoán xác định bằng CLVT mạch, điều
trị tại bệnh viện Đa khoa Hà Đông, thời gian
từ 16/8/2024 – 23/8/2024. Với mong muốn
có cái nhìn về đặc điểm lâm sàng, cận lâm
sàng cũng như các đặc điểm hình ảnh chụp
CLVT của căn bệnh này. Để từ đó có cách
tiếp cận chẩn đoán tốt hơn khi gặp ca bệnh
tương tự.
PBL là bất thường bẩm sinh, hiếm gặp,
có nguồn gốc từ bất thường nụ ống tiêu hóa
nguyên thủy và sự phát triển bất thường các
cấu trúc có liên quan xảy ra trong suốt quá
trình phát triển của phổi, phế quản và mạch
phổi. Phổi biệt lập thuộc nhóm bất thường
phổi có liên kết với bất thường mạch phổi.
Có hai dạng thường gặp đó là phổi biệt lập
trong thuỳ và phổi biệt lập ngoài. Mặc dù
chúng có chung một số đặc điểm song cũng
có sự khác nhau đáng kể trong một vài đặc