Ngày nhận bài: 24-07-2024 / Ngày chấp nhận đăng bài: 29-08-2024 / Ngày đăng bài: 31-08-2024
*Tác giả liên hệ: Trần Minh Bảo Luân. Đại học Y Dược Thành phố Hồ Chí Minh, Thành phố Hồ Chí Minh, Việt Nam.
E-mail: tranminhbaoluan@ump.edu.vn
© 2024 Bản quyền thuộc về Tạp chí Y học Thành phố Hồ Chí Minh.
130 https://www.tapchiyhoctphcm.vnISSN: 1859-1779 Nghiên cứu Y học
Tạp chí Y học Thành phố Hồ Chí Minh;27(3):130-138
https://doi.org/10.32895/hcjm.m.2024.03.18
Đặc điểm lâm sàng và phẫu thuật nội soi điều trị các loại
u lành tính vùng trung thất sau
Lưu Hoài Nam1, Trần Minh Bảo Luân2,*, Nguyễn Hoàng Bình1
1Khoa Ngoại Lồng ngực, Bệnh viện Chợ Rẫy, Thành phố Hồ Chí Minh, Việt Nam
2Đại học Y Dược Thành phố Hồ Chí Minh, Thành phố Hồ Chí Minh, Việt Nam
Tóm tắt
Đặt vấn đề: U trung thất sau chiếm khoảng 23-27% các loại u trung thất, chủ yếu là u có nguồn gốc thần kinh, các tổn
thương khác ít gặp hơn gồm có u mạch máu, u trung mô và u bạch huyết. Triệu chứng thường mơ hồ và không đặc hiệu,
thường khó phát hiện ở giai đoạn sớm.
Mục tiêu: Tổng kết những kinh nghiệm trong chẩn đoán lý u vùng trung thất sau và kết quả phẫu thuật nội soi lồng ngực
trong điều trị tại bệnh viện Chợ Rẫy.
Đối tượng - Phương pháp nghiên cứu: Nghiên cứu hồi cứu mô tả loạt ca, 45 trường hợp u lành tính vùng trung thất sau
được chẩn đoán và điều trị tại bệnh viện Chợ Rẫy từ tháng 10/2016 đến tháng 10/2021.
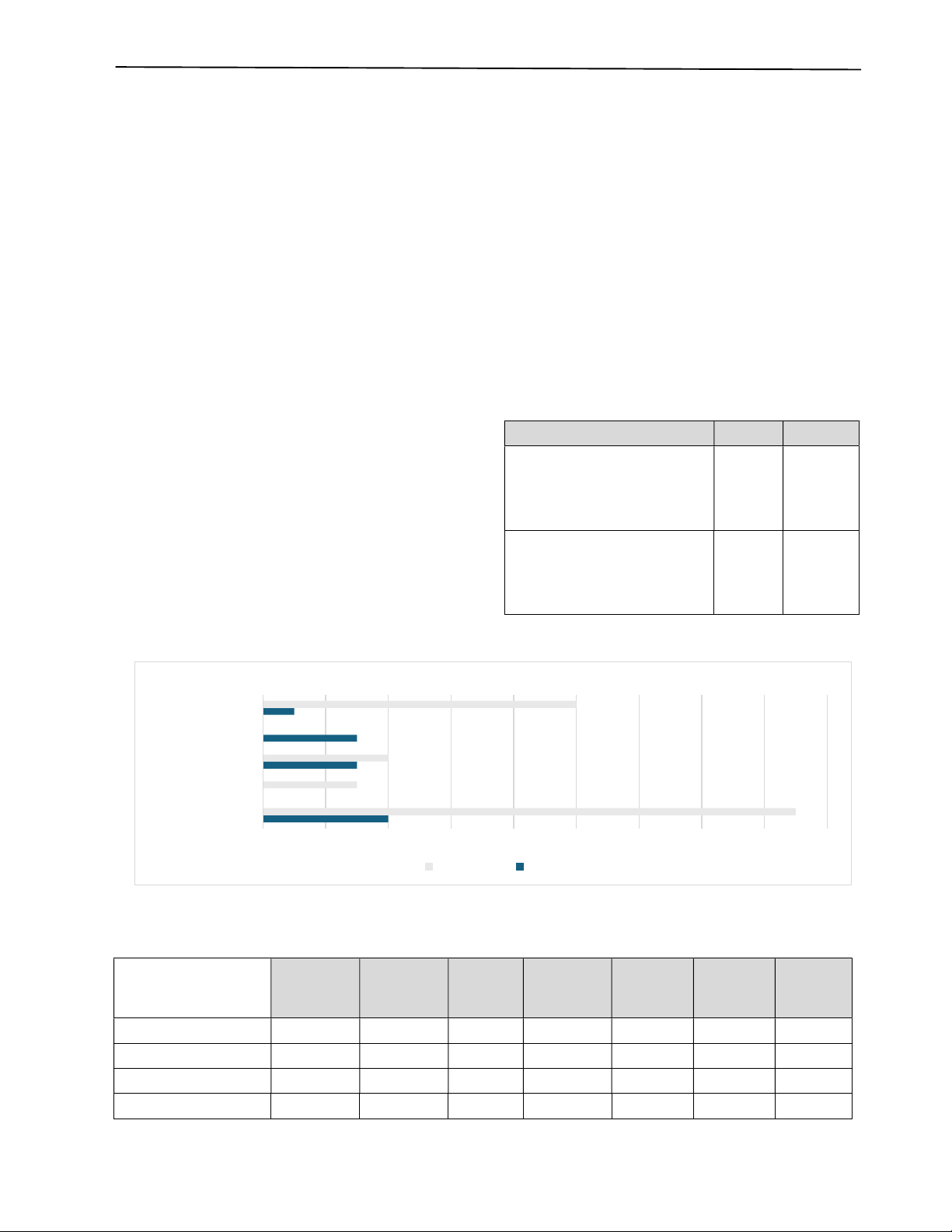
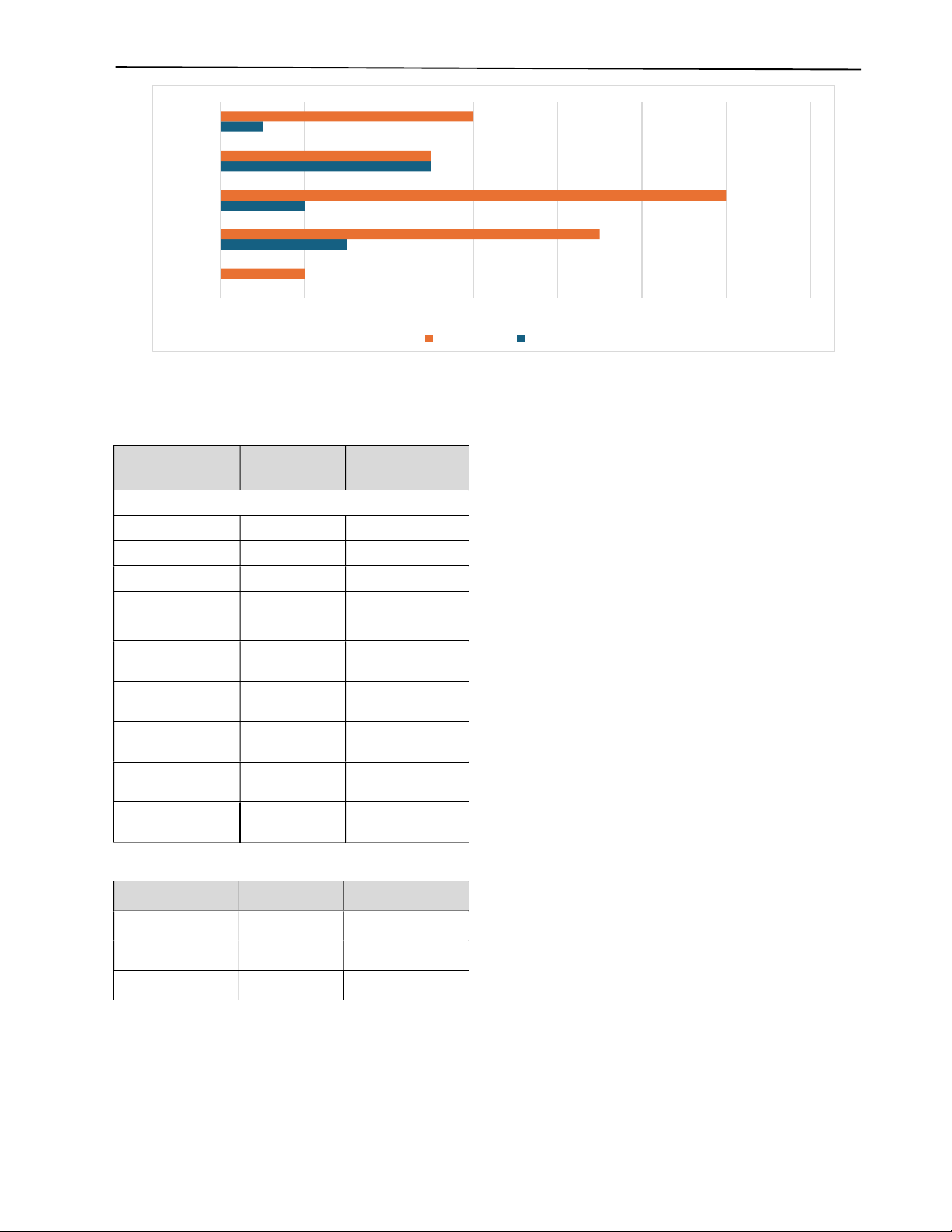
Kết quả: Trong thời gian 5 năm, chúng tôi đã điều trị 45 trường hợp. Giới: 21 nam, 24 nữ. Tuổi trung bình là 46,96 (82 -
19). Trong đó gồm: 34 trường hợp u thần kinh và 11 trường hợp u nang trung thất sau. Triệu chứng lâm sàng thường gặp
nhất là đau ngực. X-quang ngực thẳng phát hiện được hầu hết trường hợp u trung thất sau với hình ảnh tổn thương trung
thất lệch về một phía, chụp cắt lớp vi tính phát hiện được tất cả trường hợp, các loại u nang đều cho hình ảnh dạng nang
rõ trong khi u thần kinh cho hình ảnh cả dạng nang và dạng đặc. Thời gian phẫu thuật trung bình 120 phút, không có
trường hợp nào chuyển phẫu thuật mở ngực; 2 trường hợp (4,44%) có biến chứng sau mổ: 1 trường hợp chảy máu sau
mổ phải phẫu thuật nội soi cầm máu và 1 trường hợp rò khí kéo dài tự ổn định sau 10 ngày.
Kết luận: U trung thất sau hiếm gặp, triệu chứng lâm sàng thường gặp là đau ngực, X-quang ngực có thể phát hiện đa
số các trường hợp với hình ảnh tổn thương trung thất lệch về một phía. Chẩn đoán lâm sàng kết hợp với hình ảnh CT
scan ngực giúp làm sáng tỏ đặc điểm khối u và đưa ra kế hoạch phẫu thuật phù hợp. Hầu hết u trung thất sau được điều
trị thành công bằng phẫu thuật nội soi.
Từ khóa: u thần kinh; u trung thất sau; nang trung thất sau