TẠP CHÍ Y häc viÖt nam tẬP 489 - th¸ng 4 - sè 1 - 2020
7
của tác giả Trần Trung Kiên với tỷ lệ đè đẩy
đường giữa quá 5mm là 32,4% và tác giả Đồng
Văn Hệ 62,4% [7].
Trước đây, điều trị bệnh nhân CTSN nặng các
bác sỹ lâm sàng chỉ dựa trên các dấu hiệu lâm
sàng và dấu hiệu trên CLVT. Tuy vậy đối với
bệnh nhân CTSN nặng các dấu hiệu lâm sàng
thường xuất hiện muộn, khi có các dấu hiệu này
thì tình trạng BN đã rất nặng, tỷ lệ tử vong và
tàn tật đã tăng nhiều. Đối với hình ảnh trên
CLVT cũng có kết quả tương tự. Bệnh nhân
CTSN nặng không chỉ tổn thương tại một vị trí,
tổn thương trên một bán cầu não mà tổn thương
thường lan tỏa, tỷ lệ tổn thương ở hai bên bán
cầu đại não cao, do vậy không phải lúc nào cũng
có dấu hiệu gián tiếp là đè đẩy đường giữa, và
khi có dấu hiệu xóa bể đáy thì tổn thương đã
tiến triển quá nặng, tỷ lệ bệnh nhân tử vong đã
tăng cao.
V. KẾT LUẬN
Đặc điểm lâm sàng: MTDMC thường là CTSN
nặng, phần lớn BN hôn mê lúc vào viện (92,6%),
Glassgow trung bình 7,7 điểm. Các dấu hiệu
thần kinh khu trú hay gặp giãn đồng tử (60,0%),
mất phản xạ ánh sáng (39,7%), liệt nửa người
(54,3%). Huyết áp trung bình: 129.2/76,7mmHg
Đặc điểm hình ảnh cắt lớp vi tính: Vị trí hay
gặp trán-thái dương-đỉnh (64,7%), Kích thước
khối máu tụ từ 1-3cm (85,0%), đè đẩy hệ thống
não thất (72,0%), đè đẩy đường giữa >10 mm
(66,2%), phù não ( 60,3%). Phần lớn phối hợp
với dập não (67,2%), chảy máu màng nhện
(35,8%).
TÀI LIỆU THAM KHẢO
1. R.B, P.B., Raised intracranial pressure: a clinical
guide. Heinemann Medicine Books, 1990.
2. DHYTCC, Bao cao ket qua nghien cuu de tai cap
bo: Nghien cuu chan thuong lien truong. Dai hoc Y
te cong cong, 2003.
3. Hòe, V.V., Nhận xét kết quả mổ 58 trường hợp
máu tụ dưới màng cứng cấp tính do chấn thương.
Y học thực hành, 2010. 722(6): p. 54 - 57.
4. Trung, L.X., Chấn thương sọ não. Bách khoa thư
bệnh học 1. 1991, Trung tâm Quốc gia biên soạn
từ điển Bách khoa Việt Nam: Hà Nội.
5. Sơn, V.T. and N.T. Huy, Một số yếu tố tiên lượng
trong điều trị phẫu thuật máu tụ dưới màng cứng
cấp tính do chấn thương. Y học Thành Phố Hồ Chí
Minh, 2004. 8(1).
6. Nguyễn Hữu Tú, Góp phần tìm hiểu vai trò của
theo dõi áp lực trong sọ đối với hồi sức chấn
thương sọ não nặng. Luận văn tốt nghiệp Bác sỹ
nội trú bệnh viện., 1993.
7. Đồng Văn Hệ, V.N.T., Lâm sàng, hình ảnh chụp
cắt lớp vi tính chấn thương sọ não nặng. Y học
thực hành, 2010. 709(Số 3/2010): p. 147-150.
8. Trần Duy Anh, Điều trị tích cực các bệnh nhân
CTSN nặng. Tạp chí Y học quân sự, 2003. Số 6: p.
107-114.
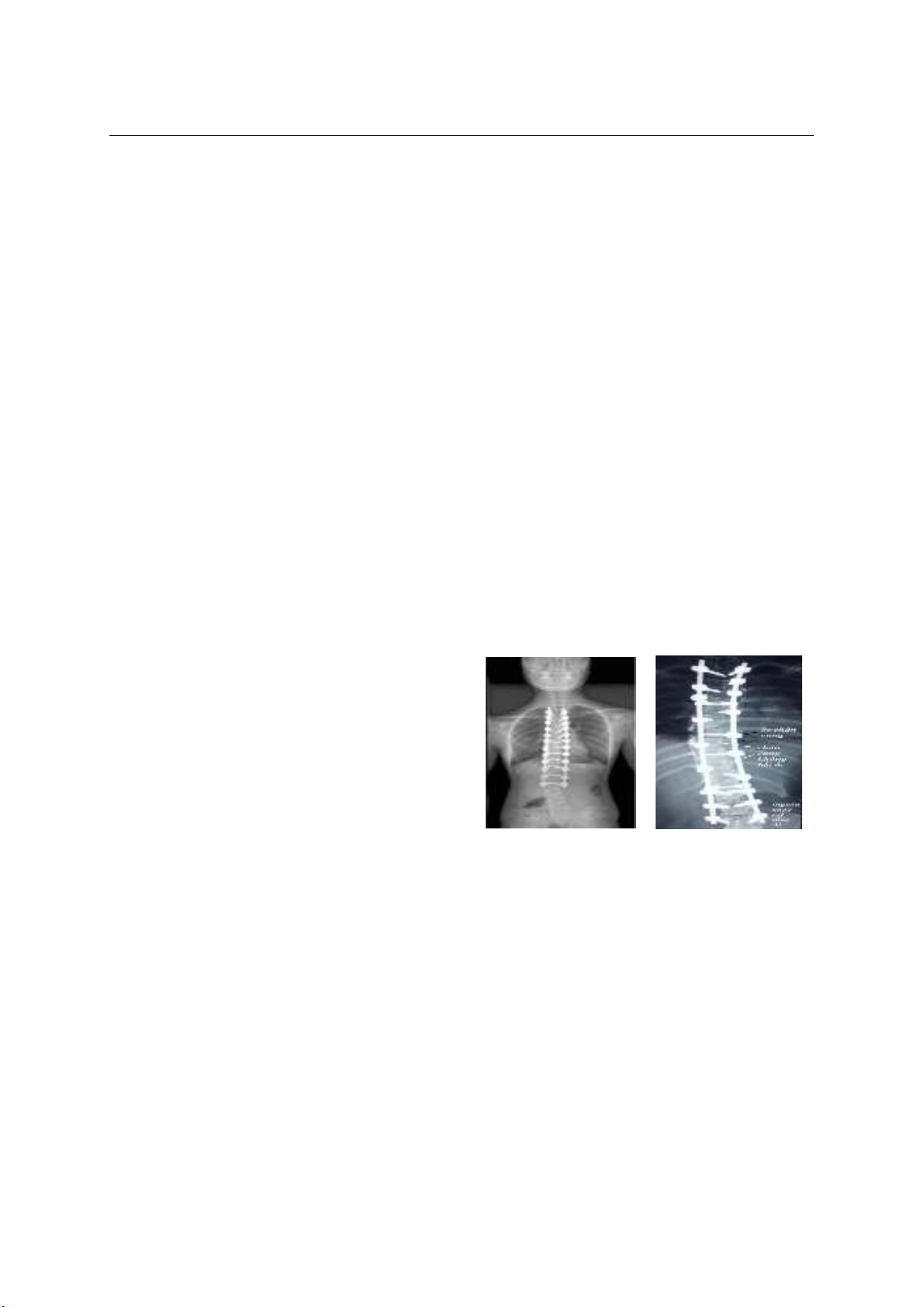
ĐÁNH GIÁ ĐIỀU TRỊ NẮN CHỈNH VẸO CỘT SỐNG VÔ CĂN LỐI SAU
VỚI CẤU HÌNH ỐC CHÂN CUNG CHỌN LỌC ĐỐT SỐNG
Nguyễn Đình Quang1, Bùi Tuấn Anh2
TÓM TẮT3
Mục tiêu: Đánh giá kết quả điều trị bệnh nhân
vẹo cột sống vô căn thể thanh thiếu niên và người
trưởng thành được phẫu thuật nắn chỉnh lối sau bằng
cấu hình ốc chân cung chọn lọc đốt sống. Đối tượng
và phương pháp: 31 bệnh nhân ở độ tuổi thanh
thiếu niên và người lớn được phẫu thuật nắn chỉnh
vẹo cột sống lối sau với cấu hình ốc chân cung chọn
lọc đốt sống tại Khoa Cột Sống A Bệnh Viện Chấn
Thương Chỉnh Hình Thành phố Hồ Chí Minh từ năm
2014 đến 2019. Nghiên cứu tiến cứu, theo dõi dọc.
Kết quả: Tuổi trung bình của bệnh nhân là 18,2±2,4
tuổi. Phân loại Lenke 1 chủ yếu chiếm 51,6%. Risser
IV nhiều nhất chiếm tỷ lệ 54,8%. Thời gian phẫu thuật
1BV Chấn thương Chỉnh hình TPHCM
2Học viện Quân y
Chịu trách nhiệm chính: Nguyễn Đình Quang
Email: dinhquang.ctch@gmail.com
Ngày nhận bài: 28/1/2020
Ngày phản biện khoa học: 20/2/2020
Ngày duyệt bài: 5/3/2020
trung bình là 220 ± 44,9 phút. Số ốc chân cung sử
dụng trung bình cho một bệnh nhân là 20 ốc và trung
bình số ốc chân cung cố định cho mỗi tầng là 1,4 ±
0,04. Góc Cobb trung bình trước phẫu thuật là
64º±19º, sau phẫu thuật là 20,5º±16,4º, khi tái khám
là 21,3º±14,4º. Góc Cobb được nắn chỉnh là 44,8º±
12,7º. Tỷ lệ nắn chỉnh trung bình là 71,2% ± 17,6%.
Góc Cobb trung bình sau phẫu thuật thay đổi so với
góc Cobb trung bình trước phẫu thuật có ý nghĩa
thống kê với p<0,001. Góc Cobb trung bình tái khám
có tăng nhẹ so với góc Cobb trung bình sau phẫu
thuật nhưng sự thay đổi này không có ý nghĩa thống
kê. Tỷ lệ biến chứng do phẫu thuật và trong quá trình
theo dõi bệnh nhân có 1 bệnh nhân bị viêm phổi sau
mổ và điều trị phục hồi hoàn toàn chiếm 0,29%, có 3
bệnh nhân bị đau thắt lưng chiếm 9,7%. Kết luận:
Phẫu thuật nắn chỉnh vẹo cột sống vô căn lối sau với
cấu hình ốc chân cung chọn lọc đốt sống thực sự an
toàn và vững chắc, hiệu quả nắn chỉnh cao, biến
chứng thấp và giảm được số ốc chân cung trên mỗi
tầng từ đó giảm biến chứng do đặt ốc và giảm chi phí
điều trị.