HI NGH KHOA HC CÔNG NGH M RNG NĂM 2024 - TRƯNG ĐẠI HC Y KHOA VINH
120
ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ KHỚP GIẢ THÂN XƯƠNG DÀI CHI DƯỚI
Cao Trung Hiếu1, Hồ Mẫn Trường Phú1
TÓM TẮT19
Đặt vấn đề: Điều trị khớp giả xương dài chi
dưới cần tuân thủ hai nguyên tắc cơ bản: cố
định xương vững chắc và kích thích quá trình
liền xương. Việc lựa chọn phương tiện kết hợp
xương trong điều trị khớp giả vẫn đang là chủ
đề được thảo luận. Phương pháp: Nghiên cứu
được thực hiện theo mô hình tiến cứu với 31
bệnh nhân đã được phẫu thuật điều trị khớp giả
thân xương dài chi dưới tại Bệnh viện Trung
Ương Huế từ tháng 1/2023 đến tháng 7/2024.
Kết quả: Độ tuổi trung bình: 34,6 ± 10,5 tuổi.
Thời gian theo dõi trung bình: 9 ± 5,8 tháng.
Đặc điểm về phương pháp KHX trước phẫu
thuật: Nẹp vít: 38,7%, đinh nội tuỷ 61,3%. Tần
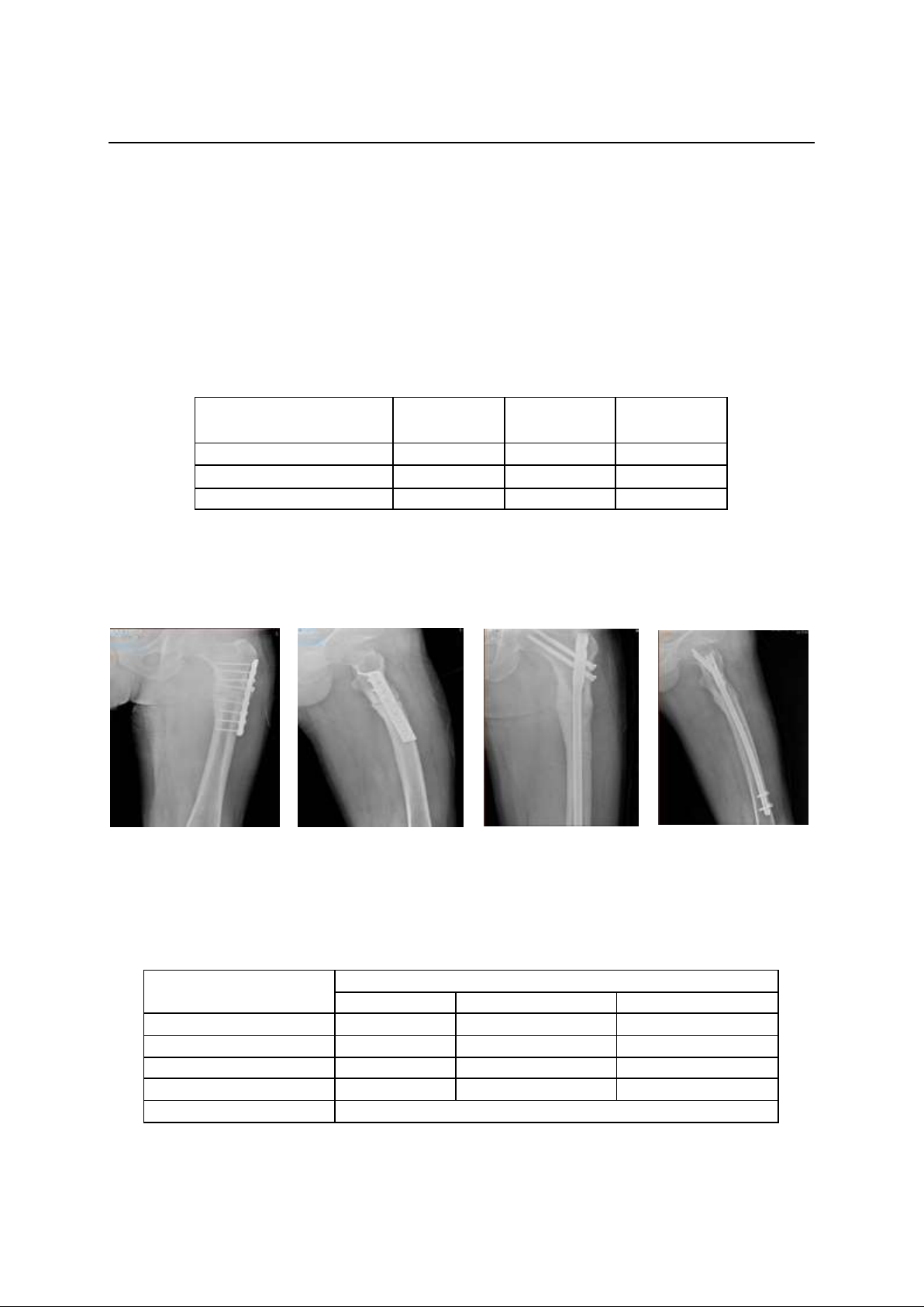
suất gặp khớp giả: xương đùi 64,5 %, xương
chày 35,5%. Vị trí khớp giả: 1/3 trên và 1/3
dưới chiếm 83,9%, 1/3 giữa chiếm 16,1%. Phân
độ trên X quang theo Lieberman: độ I 77,4%, độ
II 22,6%. Phương pháp phẫu thuật: Nẹp vít:
80,6 %, định nội tuỷ 19,4%. Kết quả sau 3
tháng: 41,9% đạt độ II, 41,9% đạt độ III. Kết
quả sau 6 tháng: 80,6% bệnh nhân đạt độ III –
IV theo phân độ trên X quang. Kết luận:
Phương pháp kết hợp xương bằng nẹp vít hoặc
đinh nội tủy kết hợp với ghép xương mang lại
hiệu quả cao trong điều trị khớp giả thân xương
dài chi dưới.
Từ khoá: Khớp giả, thân xương dài
1Bệnh viện Trung Ương Huế
Chịu trách nhiệm chính: Cao Trung Hiếu
SĐT: 0398225222
Email: orthohieu1608@gmail.com
Ngày nhận bài: 31/8/2024
Ngày phản biện khoa học: 20/9/2024
Ngày duyệt bài: 02/10/2024
SUMMARY
EVALUATION OF THE TREATMENT
OUTCOMES FOR PSEUDARTHROSIS OF
LONG BONES IN THE LOWER LIMBS
Background: The treatment of nonunion in
long bones of the lower limbs must adhere to two
basic principles: stable bone fixation and
stimulation of bone healing. The choice of
fixation methods in treating nonunion remains a
subject of discussion. Methods: A prospective
study was conducted on 31 patients who
underwent surgery for nonunion of long bones in
the lower limbs at Hue Central Hospital from
January 2023 to July 2024. Results: The average
patient age was 34.6 ± 10.5 years, with a mean
follow-up duration of 9 ± 5.8 months.
Preoperative fixation methods included plates
and screws (38.7%) and intramedullary nails
(61.3%). Nonunion occurred in 64.5% of femur
cases and 35.5% of tibia cases. Nonunion was
located in the upper and lower thirds in 83.9% of
cases and in the middle third in 16.1%.
According to Lieberman’s classification on X-
rays, 77.4% were grade I and 22.6% were grade
II. Surgical methods included plates and screws
(80.6%) and intramedullary nails (19.4%). After
3 months, 41.9% of patients achieved grade II
and 41.9% achieved grade III healing. After 6
months, 80.6% of patients reached grade III-IV
according to the X-ray classification.
Conclusion: Bone fixation using plates and
screws or intramedullary nails combined with
bone grafting is highly effective in treating
nonunion of long bones in the lower limbs.
Keywords: Nonunion, long bones.
I. ĐẶT VẤN ĐỀ
Khớp giả xương dài chi dưới là di chứng
thường gặp trong điều trị gãy xương. Theo