Y Học TP. Hồ Chí Minh * Tập 26 * Số 1 * 2022
Nghiên cứu Y học
Chuyên Đề Ngoại Khoa
206
NGHIÊN CỨU GIẢI PHẪU ỨNG DỤNG DIỆN TAM GIÁC ĐẦU
TRÊN XƢƠNG CHÀY
Hoàng Đức Thái1, Nguyễn Ngọc2, Trương Quan Tuấn3
TÓM TẮT
Đặt vấn đề: Diện tam giác đầu trên xương chày là một mặt phẳng nghiêng nằm phía trên của lồi củ chày.
Đây là vị trí mà các phẫu thuật viên phải xác định trước khi đóng đinh nội tủy xương chày. Cùng với việc sử
dụng đinh nội tủy ngày càng phổ biến thì bên cạnh đó tỉ lệ các biến chứng liên quan đến đinh nội tủy xương chày
sau mổ cũng tăng cao, một trong các biến chứng thường gặp nhất đó là tình trạng đau gối sau phẫu thuật.
Mục tiêu: Khảo sát các đặc điểm giải phẫu ứng dụng diện tam giác đầu trên xương chày. Xác định mối liên
quan của các đặc điểm trên với biến số chiều dài xương chày
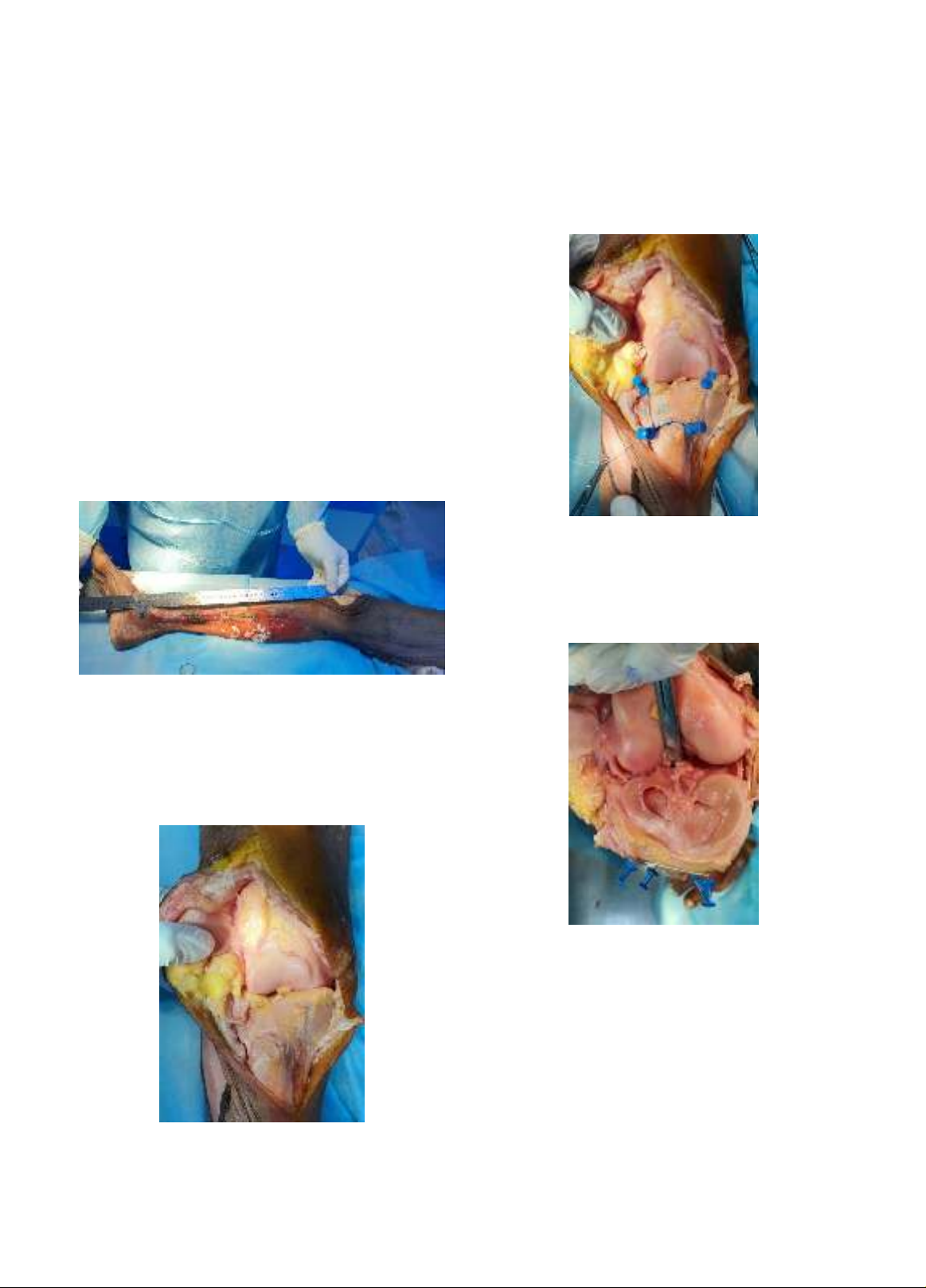
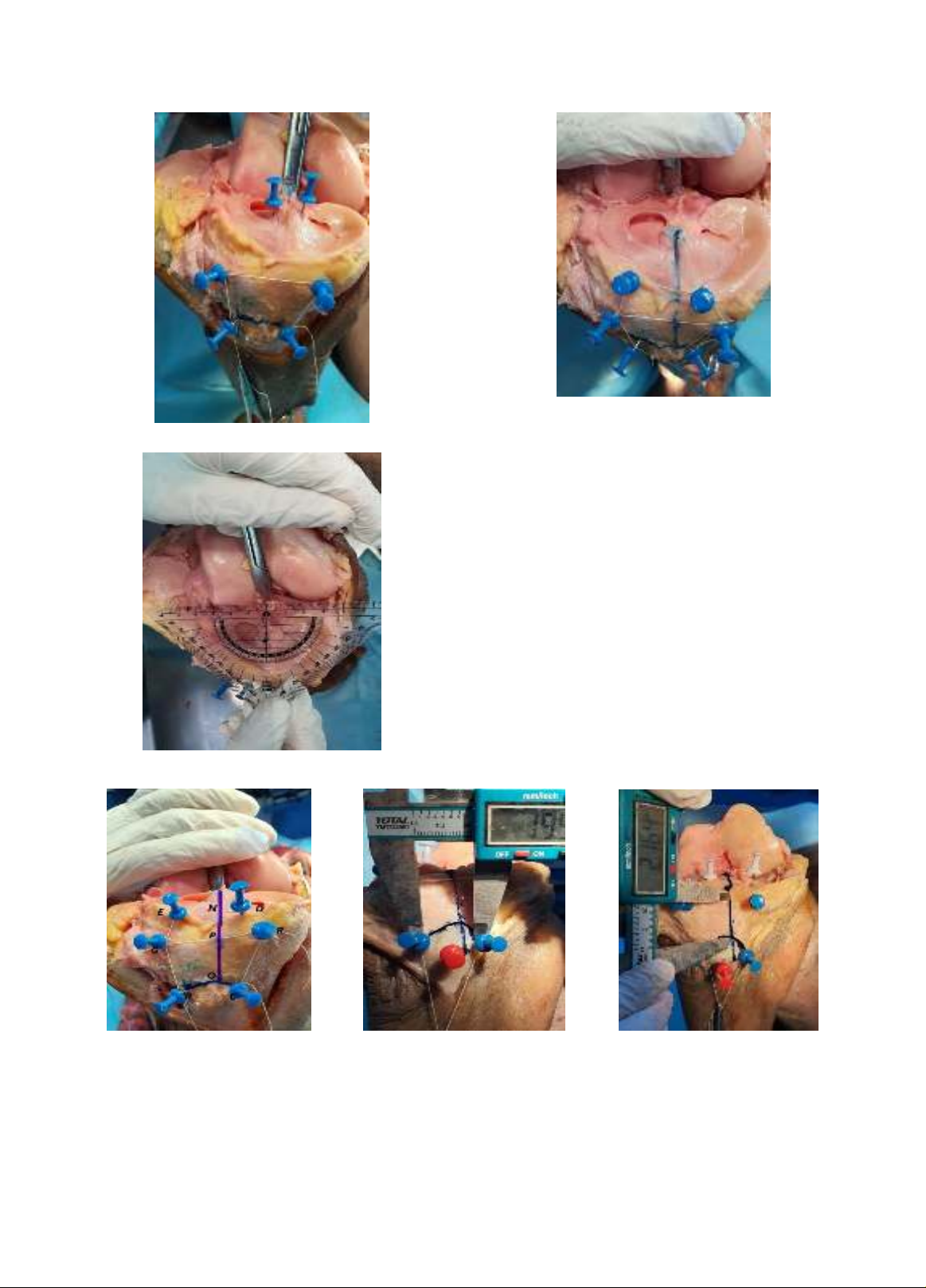
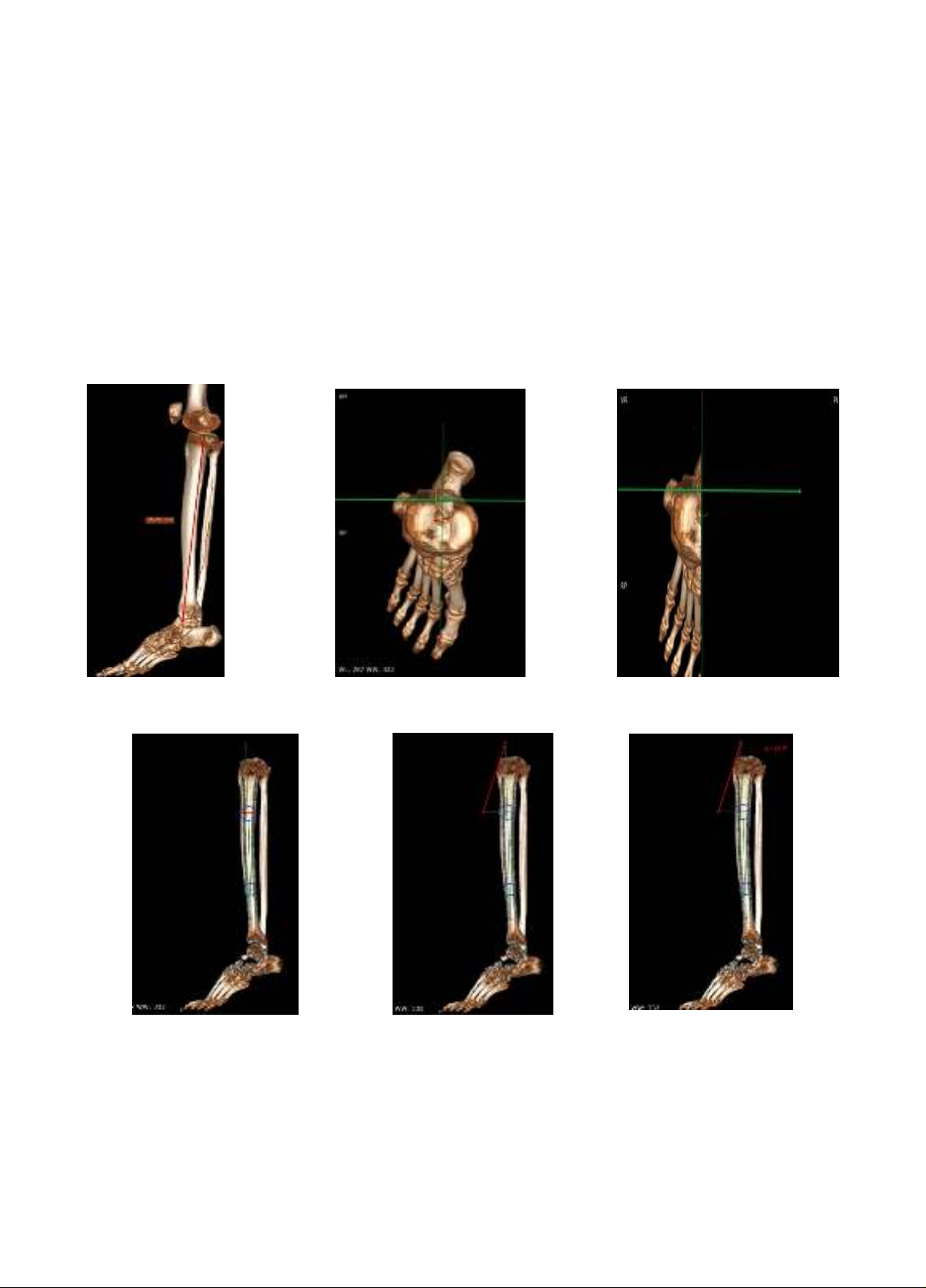
Đối tượng và phương pháp nghiên cứu: thực hiên nghiên cứu mô tả hàng loạt ca, quan sát trên 30 mẫu
cẳng chân xác tươi và tiến hành dựng hình 3 chiều của 120 mẫu xương chày.
Kết quả: khoảng cách an toàn từ bờ trên lồi củ chày đến đường giới hạn an toàn trong gối có giá trị trung
bình là 33,50 ± 4,34mm. Chiều cao của diện tam giác có giá trị trung bình là 20,81 ± 2,37mm. Kích thước giới
hạn trên lồi củ chày khoảng 18,46 ± 2,46mm. Kích thước đáy diện tam giác khoảng 36,76 ± 4,25mm. Góc nghiêng
diện tam giác ở người Việt Nam khoảng 20,39 ± 1,380. Có mối liên quan tuyến tính giữa hai biến số chiều cao
diện tam giác, khoảng cách an toàn từ bờ trên lồi củ chày đến đường giới hạn an toàn trong gối với chiều dài
xương chày.
Kết luận: Với 1 xương chày càng dài, khoảng an toàn để thao tác phẫu thuật càng cao. Thêm vào đó, do kích
thước vùng này tương đối nhỏ nên nguy cơ cao tổn thương các cấu trúc lân cận khi phẫu thuật.
Từ khóa: diện tam giác xương chày, đau gối sau đóng đinh nội tủy xương chày, điểm vào đinh tối ưu
ABSTRACT
ANATOMICAL APPLICATION RESEARCH OF THE ANTERIOR SURFACE IN THE PROXIMAL TIBIA
Hoang Duc Thai, Nguyen Ngoc, Truong Quan Tuan
* Ho Chi Minh City Journal of Medicine * Vol. 26 - No 1 - 2022: 206-213
Background: The anterior surface of the proximal tibia is a sloping surface, situated above the tibial tubercle.
An orthopedic surgeon must be determined before tibial intramedullary nailing. Following with the increasingly
popular using of intramedullary nails, the rate of complications which relates to the tibial intramedullary nail has
also increased after surgery, one of the most common complications is post-operative knee pain.
Objective: Investigate anatomical features and application of the anterior surface in the proximal tibia.
Determine the relationship of the anterior surface characteristics with the tibial length variable.
Method: The descriptive case series study was used on 30 fresh cadaver tibiae and 120 3D models of the tibiae.
Results: the safe distance from the upper edge of the tibial tuberosity to the safety limit line in the knee has
an average value of 33.50 ± 4.34mm. The average height of the anterior surface is 20.81 ± 2.37mm. The size of the
1Bộ môn Chấn Thương Chỉnh Hình-PHCN, Đại học Y Dược TP. HCM
2Bác sĩ nội trú – Bộ môn Chấn Thương Chỉnh Hình-PHCN, Đại học Y Dược TP. HCM
3Bệnh viện Chuyên khoa Ngoại thần kinh Quốc tế
Tác giả liên lạc: BS. Nguyễn Ngọc ĐT: 0342825069 Email: nguyenngoc.ump@gmail.com