TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
101
NỘI SOI HAI CỔNG SỬ DỤNG ỐNG SOI 30o HÀN XƯƠNG LIÊN THÂN ĐỐT
ĐIỀU TRỊ TRƯỢT ĐỐT SỐNG THẮT LƯNG:
KỸ THUẬT VÀ KẾT QUẢ BƯỚC ĐẦU
Trần Vũ Hoàng Dương1, Huỳnh Văn Vũ1, Lê Tấn Linh1,
Chu Văn Lâm1, Phạm Anh Tuấn2,4, Phan Quang Sơn3
TÓM TẮT17
Mục tiêu: Hàn xương liên thân đốt là kỹ
thuật được sử dụng phổ biến điều trị trượt đốt
sống thắt lưng. Ngày nay, bên cạnh mổ hở truyền
thống, các phương pháp xâm lấn tối thiểu cho
thấy nhiều ưu điểm, từng bước áp dụng rộng rãi.
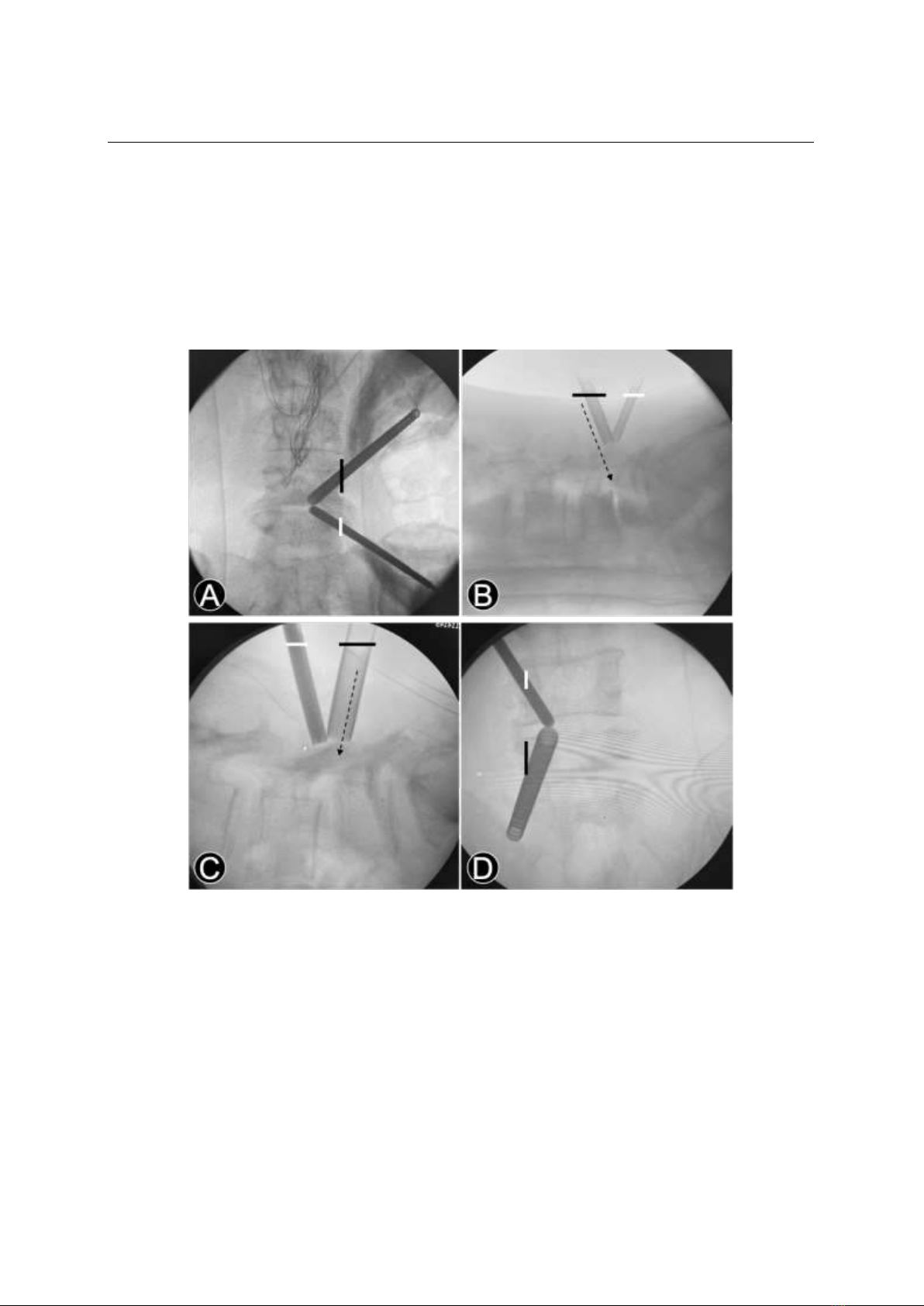
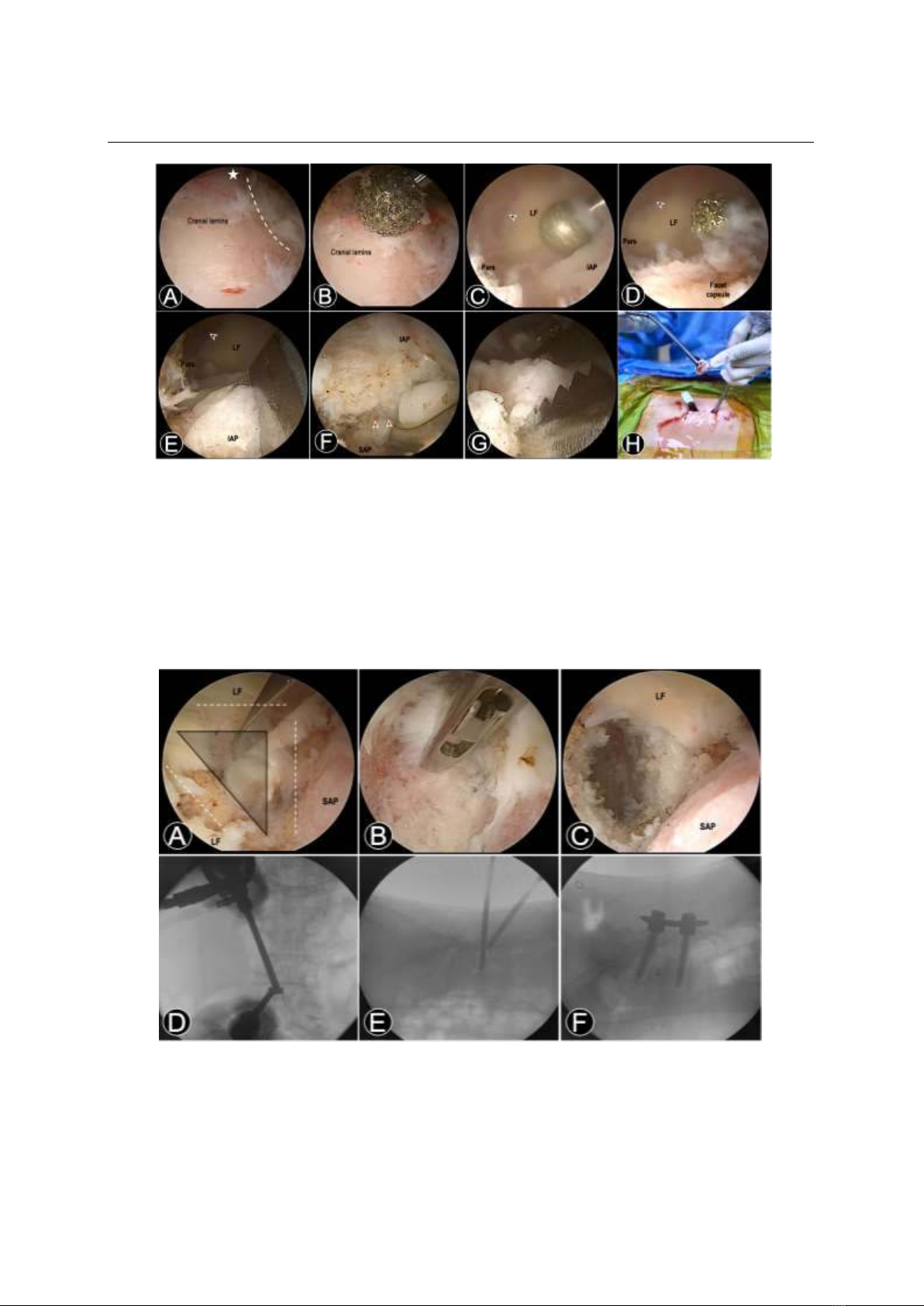
Chúng tôi báo cáo kết quả nội soi 2 cổng hàn
xương liên thân đốt trong TĐS, phân tích ưu-
nhược điểm khi sử dụng ống soi 30o.
Phương pháp nghiên cứu: Mô tả loạt ca.
Kết quả: 62 bệnh nhân, tuổi: 58,4±11,8 tuổi.
Lâm sàng: VAS đau lưng từ 7,8±0,8 xuống 3,1±
1,2, VAS đau chân từ 8,1±0,8 xuống 2,1±0,9,
ODI từ 56,4±5,4 xuống 26,8±3,1. TĐS độ I: 54
BN (87,1%), độ II: 8 BN (12,9%). Tầng L4-L5:
34 BN (54,8%), L5-S1: 25 BN (40,4%) và L3-
L4: 3 BN (4,8%). Thời gian PT 210,8±36,4 phút,
mất máu 190,5±81,3ml. Tình trạng hàn xương 3
tháng sau mổ: độ I: 18 BN (29,1%), độ II: 44 BN
1Khoa Ngoại thần kinh (Sọ não-Cột sống 2),
Bệnh viện Đa khoa Xuyên Á Tp. Hồ Chí Minh
2Khoa Ngoại thần kinh, Bệnh viện Nguyễn Tri
Phương
3Khoa Ngoại thần kinh, Bệnh viện Chợ Rẫy
4Bộ môn Ngoại thần kinh, Khoa Y, Đại học Y
Dược Tp. Hồ Chí Minh
Chịu trách nhiệm chính: Trần Vũ Hoàng Dương
ĐT: 0987232045
Email: tranvuhoangduong@gmail.com
Ngày nhận bài: 22.8.2024
Ngày phản biện khoa học: 28.9.2024
Ngày duyệt bài: 20.10.2024
(70.9%). Không ghi nhận biến chứng tổn thương
rễ thần kinh, di lệch vít hoặc nhiễm trùng. Có 2
trường hợp rách màng cứng (3,2%).
Kết luận: Nội soi 2 cổng hàn xương liên
thân đốt là phẫu thuật an toàn, hiệu quả điều trị
TĐS thắt lưng. Ống soi 30o giúp mở rộng quan
sát phẫu trường. Tuy nhiên đây là kỹ thuật khó,
đường cong học tập lâu dài. Cần thêm nghiên
cứu với cỡ mẫu lớn và so sánh với các phương
pháp khác.
Từ khóa: Nội soi 2 cổng hàn xương liên đốt
cột sống thắt lưng; vít chân cung qua da; trượt
đốt sống thắt lưng; phẫu thuật xâm lấn tối thiểu
SUMMARY
THE BIPORTAL ENDOSCOPIC
LUMBAR INTERBODY FUSION USING
A 30-DEGREE SCOPE FOR LUMBAR
SPONDYLOLISTHESIS: TECHNICAL
REPORT AND PRELIMINARY
RESULTS
Background: Lumbar interbody fusion is a
procedure widely used in the treatment of lumbar
spondylolisthesis. Nowadays, alongside
traditional open surgery, minimally invasive
surgeries offer many advantages and are
increasingly being applied. We report the
preliminary results of implementing biportal
endoscopic lumbar interbody fusion (BE-LIF);
present the benefits and drawbacks of using a 30-
degree scope to perform this procedure.
Methods: Case series.