www.tapchiyhcd.vn
258
BÁO CÁO TRƯỜNG HỢP: PHẪU THUẬT ĐIỀU TRỊ SA TOÀN BỘ TRỰC TRÀNG
BẰNG MÁY KHÂU NỐI RUỘT TẠI BỆNH VIỆN THỐNG NHẤT
Đỗ Duy Đạt1, Nguyễn Văn Hưng2*, Lê Văn Quang2, Hồ Hữu Đức1
1Bệnh viện Thống Nhất - Số 1 Lý Thường Kiệt, P. 14, Q. Tân Bình, Tp. Hồ Chí Minh, Việt Nam
2Trường Đại học Khoa học Sức khỏe, Đại học Quốc gia Thành phố Hồ Chí Minh - Đường Hải Thượng Lãn Ông,
Khu đô thị Đại học Quốc gia Thành phố Hồ Chí Minh, P. Đông Hòa, Tp. Dĩ An, Tỉnh Bình Dương, Việt Nam
Ngày nhận bài: 28/08/2024
Chỉnh sửa ngày: 04/09/2024; Ngày duyệt đăng: 14/10/2024
TÓM TẮT
Mục tiêu: Mô tả một phương pháp tiếp cận qua đường tầng sinh môn nhanh chóng và khả thi
để điều trị sa trực tràng toàn bộ.
Đối tượng và phương pháp nghiên cứu: Báo cáo một trường hợp mô tả kỹ thuật và quy trình
phẫu thuật điều trị sa trực tràng toàn bộ bằng phương pháp cắt bỏ sa tầng sinh môn bằng ghim
bấm tuyến tính cải tiến. Bệnh nhân nữ 82 tuổi có tiền sử 1 năm chảy máu từ trực tràng và sa
khối hậu môn khi đi đại tiện.
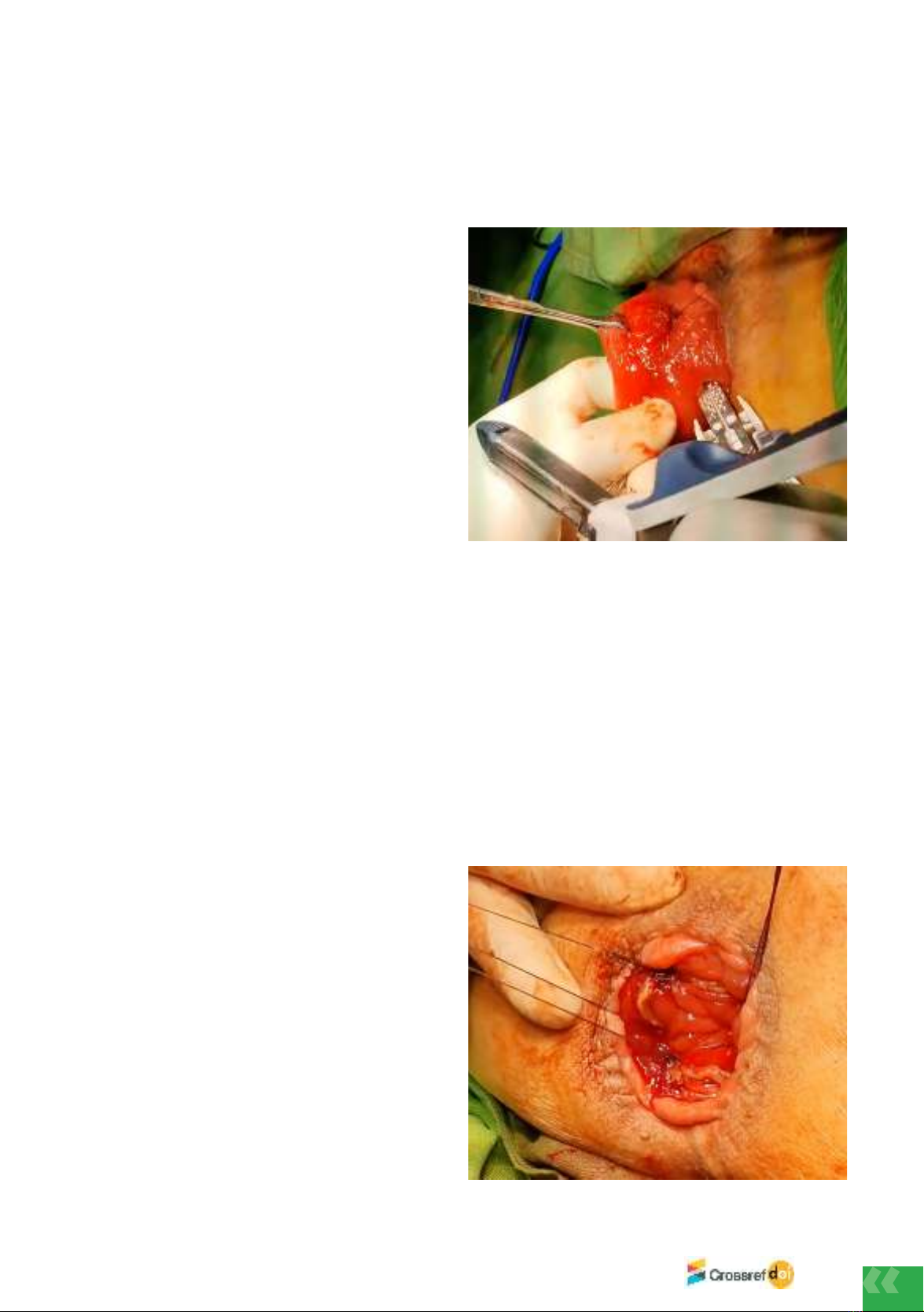
Kết quả: Sa trực tràng toàn bộ đã được cắt bỏ qua đường tầng sinh môn thành công bằng 2
ghim bấm tuyến tính. Quy trình phẫu thuật hoàn tất trong 30 phút với lượng máu mất rất ít.
Bệnh nhân được ra viện vào ngày hậu phẫu thứ tư và không quan sát thấy tình trạng tái phát sau
1 năm theo dõi.
Kết luận: Phương pháp cắt bỏ sa tầng sinh môn bằng ghim bấm tuyến tính cải tiến là một kỹ
thuật khả thi và hiệu quả để điều trị sa trực tràng toàn bộ, mang lại các ưu điểm như thời gian
phẫu thuật ngắn hơn, ít mất máu hơn và phục hồi nhanh hơn so với các phương pháp tầng sinh
môn khác.
Từ khóa: Sa trực tràng, cắt bỏ sa tầng sinh môn bằng ghim bấm, phẫu thuật Altemeier, quy trình
phẫu thuật.
1. ĐẶT VẤN ĐỀ
Sa trực tràng toàn bộ là một bệnh lý ảnh hưởng đáng kể
đến chất lượng cuộc sống của người bệnh, đặc biệt là ở
người cao tuổi. Mặc dù đã có nhiều phương pháp điều
trị được áp dụng, nhưng vẫn còn những thách thức trong
việc cân bằng giữa hiệu quả điều trị và mức độ xâm lấn
của phẫu thuật.
Các phương pháp phẫu thuật truyền thống như phẫu
thuật Altemeier thường đòi hỏi thời gian phẫu thuật kéo
dài và có thể gây ra biến chứng đáng kể, đặc biệt ở nhóm
bệnh nhân cao tuổi [1]. Trong khi đó, các kỹ thuật ít xâm
lấn hơn như phẫu thuật Delorme lại có tỷ lệ tái phát cao.
Do đó, việc tìm kiếm một phương pháp điều trị có thể
kết hợp được ưu điểm của cả hai hướng tiếp cận này là
rất cần thiết [2].
Phương pháp cắt bỏ sa tầng sinh môn bằng ghim bấm
tuyến tính cải tiến được giới thiệu trong báo cáo này là
một nỗ lực nhằm đáp ứng nhu cầu đó. Kỹ thuật này hứa
hẹn mang lại nhiều ưu điểm như thời gian phẫu thuật
ngắn, ít xâm lấn, giảm mất máu và thời gian hồi phục
nhanh, đồng thời vẫn đảm bảo hiệu quả điều trị lâu dài
[3],[4].
Việc áp dụng thành công kỹ thuật này có thể mở ra một
hướng tiếp cận mới trong điều trị sa trực tràng toàn
bộ, đặc biệt có ý nghĩa đối với nhóm bệnh nhân cao
tuổi hoặc có nhiều bệnh lý nền [5],[6],[7]. Hơn nữa,
nó còn có tiềm năng giảm gánh nặng cho hệ thống y tế
thông qua việc rút ngắn thời gian nằm viện và giảm biến
chứng hậu phẫu [8],[9].
Trong bối cảnh đó, báo cáo trường hợp này nhằm mô
tả chi tiết quy trình phẫu thuật, đánh giá tính khả thi và
hiệu quả ban đầu của phương pháp, đồng thời đặt nền
tảng cho các nghiên cứu sâu rộng hơn trong tương lai.
N.V. Hung et al. / Vietnam Journal of Community Medicine, Vol. 65, Special Issue 10, 257-261
*Tác giả liên hệ
Email: nvhung@uhsvnu.edu.vn Điện thoại: (+84) 383649018 Https://doi.org/10.52163/yhc.v65iCD10.1628