HI NGH KHOA HC CÔNG NGH M RNG NĂM 2024 - TRƯNG ĐẠI HC Y KHOA VINH
112
6. Nguyễn Hoàng Bắc, Huỳnh Nghĩa, Lê
Quan Anh Tuấn, “Phẫu thuật nội soi cắt
lách điều trị xuất huyết giảm tiểu cầu,” Tạp
Chí Y Học Thành Phố Hồ Chí Minh, 7(1),
pp. 56–59, 2003.
7. B. Ji, Y. Wang, P. Zhang, G. Wang, and
Y. Liu, “Anterior versus posterolateral
approach for total laparoscopic splenectomy:
a comparative study,” Int J Med Sci, 10(3),
pp. 222–229, 2013.
8. B. Chand, R. M. Walsh, J. Ponsky, and F.
Brody, “Pancreatic complications following
laparoscopic splenectomy,” Surg Endosc,
15(11), pp. 1273–1276, 2001.
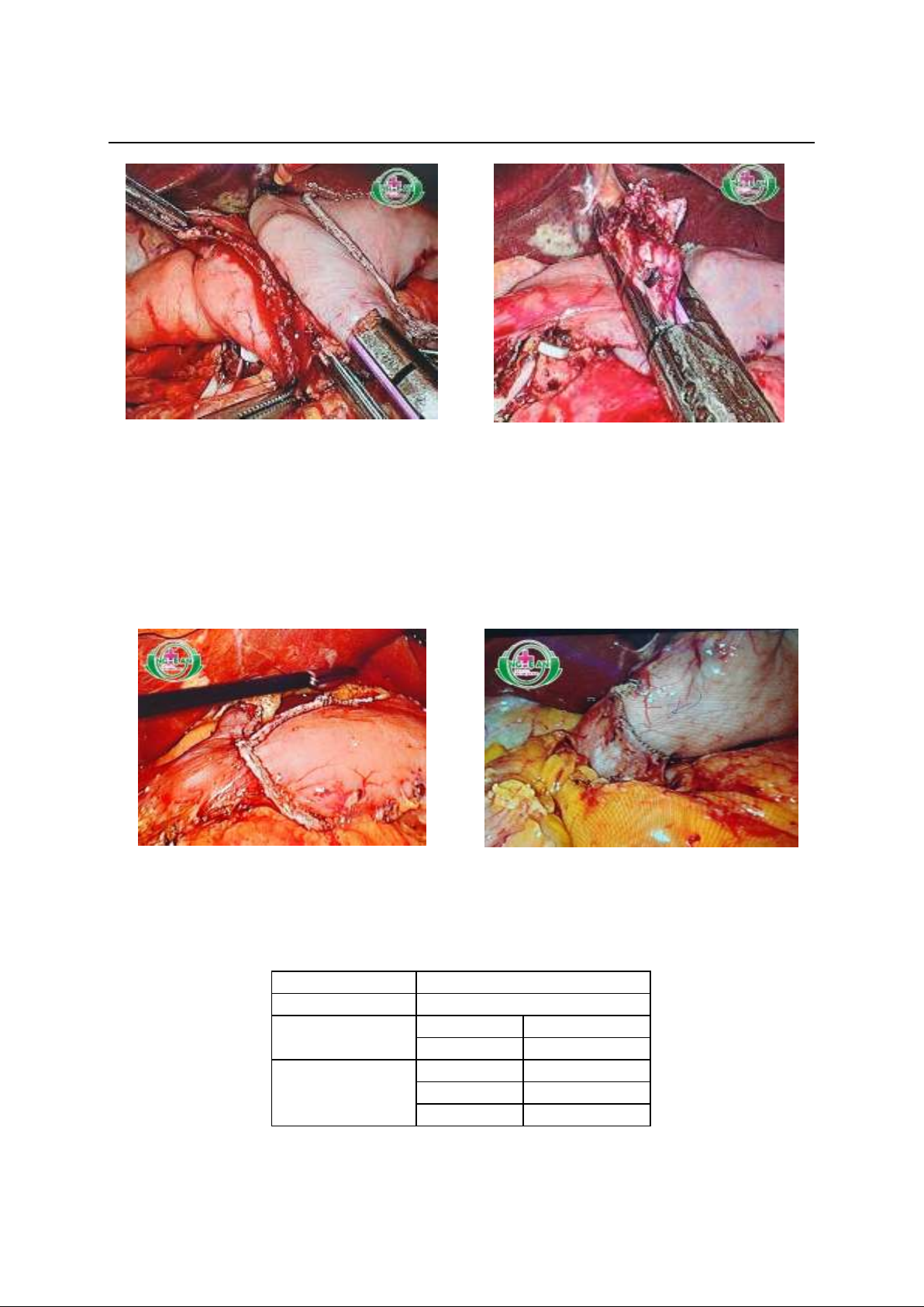
KẾT QUẢ PHẪU THUẬT NỘI SOI CẮT BÁN PHẦN XA DẠ DÀY
NẠO VÉT HẠCH D2 PHỤC HỒI LƯU THÔNG BẰNG MIỆNG NỐI
DELTA SHAPED ĐIỀU TRỊ UNG THƯ DẠ DÀY
TẠI BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN
Đinh Văn Chiến1, Nguyễn Văn Hương1
TÓM TẮT18
Mục tiêu: Nghiên cứu nhằm đánh giá kết
quả Kết quả phẫu thuật nội soi cắt bán phần xa
dạ dày dày nạo vét hạch D2 phục hồi lưu thông
bằng miệng nối Delta-shaped trong điều trị ung
thư dạ dày. Phương pháp nghiên cứu: Nghiên
cứu mô tả tiến cứu, các bệnh nhân được phẫu
thuật nội soi cắt bán phần xa dạ dày dày nạo vét
hạch D2 phục hồi lưu thông bằng miệng nối
Delta-shaped trong điều trị ung thư dạ dày từ
tháng 12/2022 đến 08/2024 tại Bệnh viện HNĐK
Nghệ An. Kết quả: Có 56 bệnh nhân, tuổi trung
bình 63,13 ± 11,5 (39 - 93) tuổi; Nam giới chiếm
73,2%. BMI 20,4 ± 1,97 (17,3 - 25,4) kg/m2; tình
trạng sức khỏe trước mổ chiếm 89,3% là ASA1
và ASA2. Vị trí tổn thương chủ yếu là ở hang vị,
môn vi dạ dày, chiếm 94,6%. Giai đoạn bệnh chủ
yếu là I và II, chiếm 87,6%. 1,8% có tai biến
1Bệnh viện Hữu nghị Đa khoa Nghệ An
Chịu trách nhiệm chính: Đinh Văn Chiến
SĐT: 0963311668
Email: chienbvna@gmail.com
Ngày nhận bài: 29/8/2024
Ngày phản biện khoa học: 20/9/2024
Ngày duyệt bài: 02/10/2024
trong mổ; 3,6% lỗi kỹ thuật làm miệng nối và
3,6% biến chứng sau mổ, không có biến chứng rò
miệng nối và tử vong trong và sau mổ. Thời gian
phẫu thuật trung bình là 160,1 ± 19,2 (130 - 220)
phút; thời gian nằm viện sau mổ trung bình 6,8 ±
1,2 (5 - 14) ngày. Kết luận: Phẫu thuật nội soi
cắt bán phần xa dạ dày dày nạo vét hạch D2 phục
hồi lưu thông bằng miệng nối Delta-shaped là an
toàn và hiệu quả trong điều trị ung thư dạ dày.
Từ khóa: Kỹ thuật delta shaped, phẫu thuật
nội soi dạ dày, ung thư dạ dày.
SUMMARY
RESULTS OF LAPAROSCOPIC DISTAL
GASTRECTOMY D2 LYMPH NODE
DISECTION WITH THE DELTA SHAPED
ANASTOMOSIS FOR TREATMENT OF
GASTRIC CANCER AT NGHE AN
FRIENDSHIP GENERAL HOSPITAL
Objectives: This study aims to evaluate the
outcomes of laparoscopic distal gastrectomy with
D2 lymph node dissection and Delta-shaped
anastomosis for gastric cancer treatment.
Methods: A prospective descriptive study was
conducted on patients who underwent
laparoscopic distal gastrectomy with D2 lymph