TẠP CHÍ Y HỌC VIỆT NAM TẬP 489 - THÁNG 4 - SỐ 1 - 2020
23
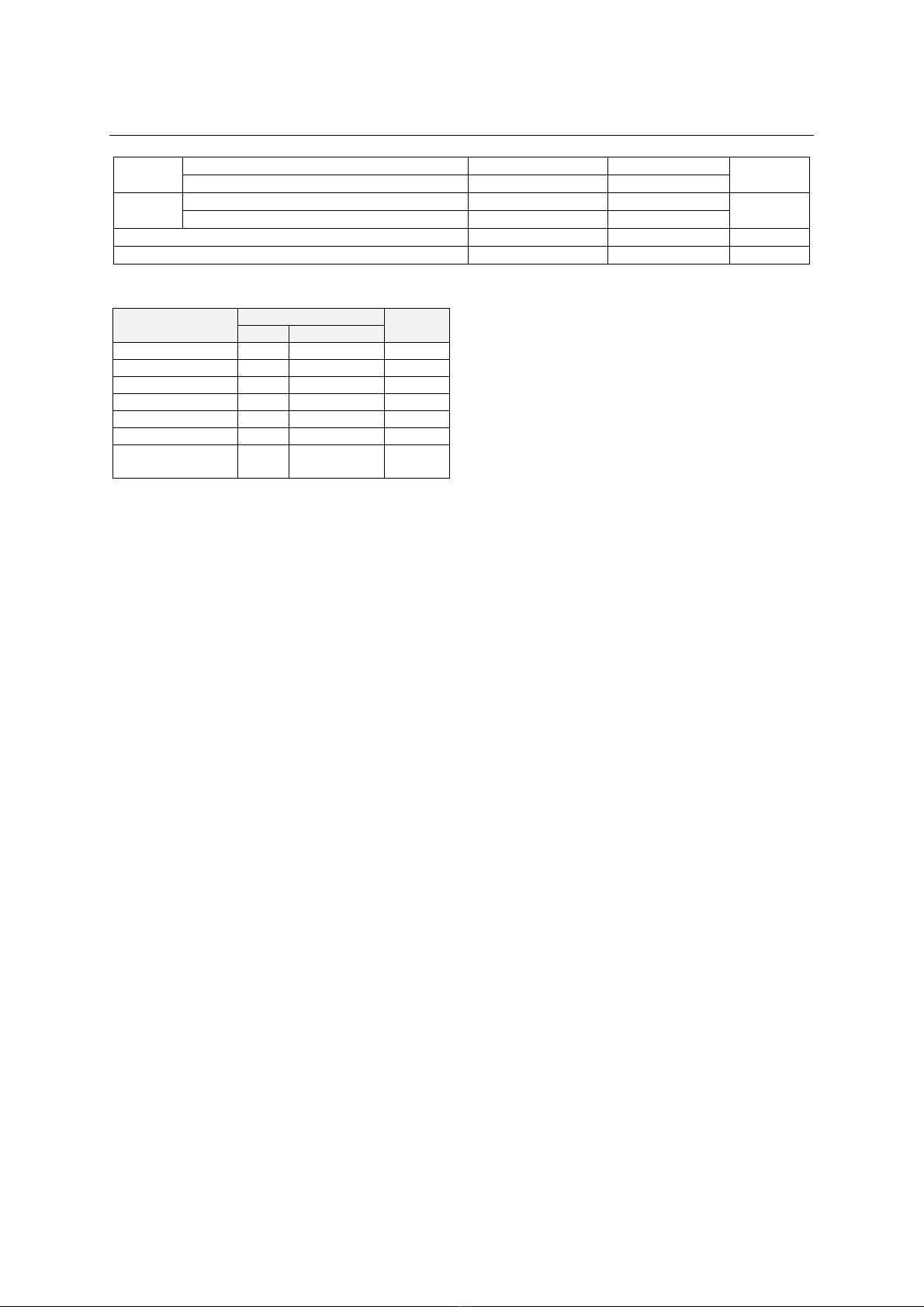
thuốc tê sử dụng và gây khó chịu cho bệnh
nhân. Kết quả này tương tự nghiên cứu của tác
giả Shafiq và cộng sự nghiên cứu trên 1706 ca
gây tê ngoài màng cứng có 10,07% bệnh nhân
tê lệch một bên chân. Đây là nhược điểm của
gây tê ngoài màng cứng so với gây tê thần kinh
để giảm đau sau mổ khớp gối, bởi gây tê thần
kinh chỉ phong bế đúng vị trí chân phẫu thuật,
do đó giảm được tác dụng không mong muốn này.
V. KẾT LUẬN
Kết quả nghiên cứu của chúng tôi cho thấy
phương pháp gây tê liên tục thần kinh hiển trong
OCK dưới hướng dẫn siêu âm là phương pháp
giảm đau hiệu quả tương đương với phương pháp
giảm đau NMC cho các phẫu thuật nội soi khớp
gối trong 48 giờ sau mổ cũng như làm giảm một
cách có ý nghĩa thống kê một số tác dụng không
mong muốn của phương pháp NMC giúp cho
bệnh nhân trong việc tập phục hồi chức năng sau
mổ, tăng mức độ hài lòng của bệnh nhân.
TÀI LIỆU THAM KHẢO
1. H. Evans, K. C. Nielsen et al (2005). Peripheral
nerve blocks and continuous catheter techniques.
Anesthesiol Clin North America, 23 (1), 141-162.
2. N. A. Hanson, C. J. Allen, L. S. Hostetter et al
(2014). Continuous ultrasound-guided adductor
canal block for total knee arthroplasty: a
randomized, double-blind trial. Anesth Analg,
118(6), 1370-1377.
3. R. V. Sondekoppam và S. Ganapathy (2014).
Analgesic efficacy of ultrasound-guided adductor
canal blockade after arthroscopic anterior cruciate
ligament reconstruction. Eur J Anaesthesiol, 31(3),
177-178.
4. N. A. Hanson, R. E. Derby, D. B. Auyong et al
(2013). Ultrasound-guided adductor canal block
for arthroscopic medial meniscectomy: a
randomized, double-blind trial. Can J Anaesth,
60(9), 874-880.
5. E. Kayupov, K. Okroj, A. C. Young et al
(2018). Continuous Adductor Canal Blocks Provide
Superior Ambulation and Pain Control Compared to
Epidural Analgesia for Primary Knee Arthroplasty: A
Randomized, Controlled Trial. J Arthroplasty, 33
(4), 1040-1044.e1041.
6. V. N. H. Ngân (2017). Đánh giá hiệu quả giảm
đau sau phẫu thuật nội soi khớp gối của phương
pháp gây tê thần kinh đùi và thần kinh hông to
dưới hướng dẫn siêu âm. Luận văn tốt nghiệp thạc
sỹ y học, trường đại học Y Hà Nội,
7. A. F. Davies, E. P. Segar, J. Murdoch et al
(2004). Epidural infusion or combined femoral
and sciatic nerve blocks as perioperative analgesia
for knee arthroplasty. Br J Anaesth, 93 (3), 368-
374.
8. D. Zaric, K. Boysen, C. Christiansen et al
(2006). A comparison of epidural analgesia with
combined continuous femoral-sciatic nerve blocks
after total knee replacement. Anesth Analg, 102
(4), 1240-1246.
NGHIÊN CỨU MỐI LIÊN QUAN GIỮA TÌNH TRẠNG SUY YẾU
VÀ TÁI NHẬP VIỆN Ở BỆNH NHÂN CAO TUỔI
Nguyễn Văn Tân1,2, Lý Thanh Thùy3
TÓM TẮT7
Mục tiêu: Xác định mối liên quan giữa suy yếu và
tái nhập viện ở bệnh nhân cao tuổi điều trị tại khoa
Lão bệnh viện Nguyễn Trãi tại thời điểm 3 tháng sau
xuất viện. Đối tượng và phương pháp nghiên
cứu: Tất cả các bệnh nhân cao tuổi (≥60 tuổi) nhập
viện điều trị tại khoa Lão bệnh viện Nguyễn Trãi từ
tháng 9/2018 đến tháng 3/2019 đồng ý tham gia
nghiên cứu với phương pháp cắt ngang mô tả và theo
dõi dọc.Suy yếu được đánh giá bằng thang đo suy yếu
lâm sàng Canada (CFS) vào thời điểm ngày trước xuất
viện, theo dõi số lần tái nhập viện và nguyên nhân tái
nhập viện tại thời điểm 3 tháng sau xuất viện. Kết
1Đại Học Y Dược TP. HCM,
2Bệnh viện Thống Nhất, TP. HCM
3Bệnh viện Nguyễn Trãi, TP. HCM
Chịu trách nhiệm chính: Nguyễn Văn Tân,
Email: nguyenvtan10@ump.edu.vn;
Ngày nhận bài: 1/3/2020
Ngày phản biện khoa học: 18/3/2020
Ngày duyệt bài: 25/3/3020
quả: Tổng số có 364 bệnh nhân thỏa tiêu chuẩn
nghiên cứu và kết quả ghi nhận được như sau:tỷ lệ tái
nhập viện là 26,1%, ba nguyên nhân gây tái nhập
viện thường gặp nhất lần lượt là tăng huyết áp
(17,9%), viêm phổi (11,6%), đợt cấp bệnh phổi tắc
nghẽn mạn tính (COPD) (11,6%). Suy yếu làm tăng
nguy cơ tái nhập viện tại thời điểm 3 tháng sau xuất
viện (OR = 5,95, CI 95% 1,59 - 22,26, p < 0,001).
Kết luận: Suy yếu làm tăng nguy cơ tái nhập viện tại
thời điểm 3 tháng sau xuất viện. Do đó, xác định được
suy yếu ngay từ lúc nhập viện là điều quan trọng
trong tiên lượng bệnh.
Từ khóa:
Suy yếu, bệnh nhân cao tuổi, tái nhập viện.
SUMMARY
RELATIONSHIP BETWEEN FRAILTY AND
READMISSION IN THE OLDER PATIENTS
Objective: Determine the relationship between
frailty and re-admission in older patients treated at the
Department of Geriatrics of Nguyen Trai Hospital at 3
months after discharge. Subjects and method:
Cross-sectional and longitudinal studywas conducted
among older patients (≥ 60 years old) in the
Department of Geriatrics of Nguyen Trai Hospital from