Nghiên cứu Y học
Y Học TP. Hồ Chí Minh * Tập 26 * Số 1 * 2022
Chuyên Đề Ngoại Khoa
257
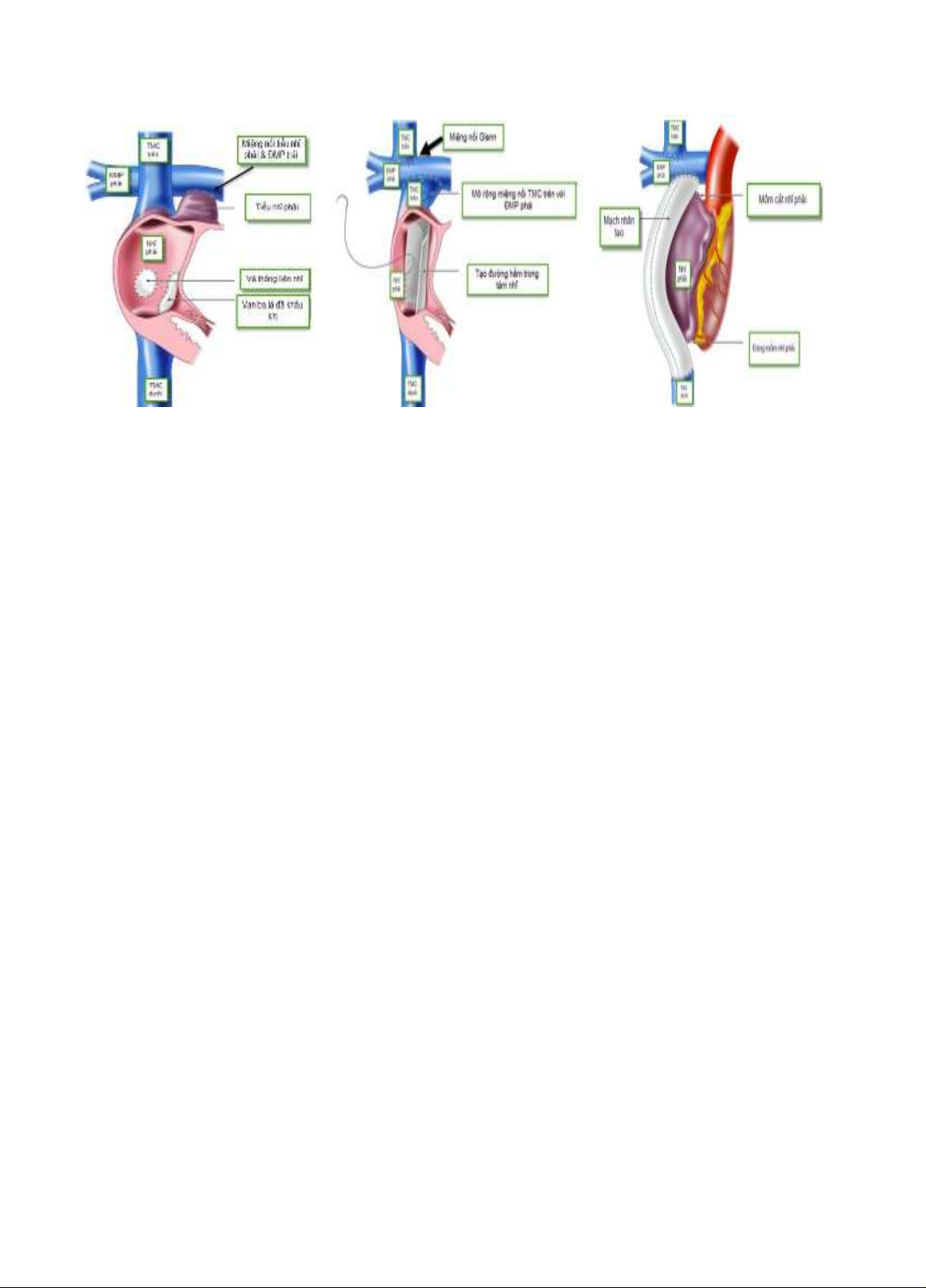
ĐÁNH GIÁ KẾT QUẢ SỚM VÀ TRUNG HẠN PHẪU THUẬT FONTAN
TRÊN BỆNH KHÔNG LỖ VAN BA LÁ
Kim Vũ Phương1, Văn Hùng Dũng2, Nguyễn Hoàng Định3
TÓM TẮT
Đặt vấn đề: Phẫu thuật Fontan được cho là phẫu thuật thì cuôi cho bệnh không lỗ van ba lá cũng như nhóm
bệnh tim bâm sinh có một tâm thât. Trong điều kiện tối ưu, bệnh nhân sẽ đạt được một sinh lý tuần hoàn gần
như bình thường, cải thiện độ bão hoà oxy máu, cải thiện khả năng gắng sức cho người bệnh.
Mục tiêu: Xác định tỷ lệ biến chứng và tử vong sớm và trung hạn của phẫu thuật Fontan sử dụng ống ghép
ngoài tim trên bệnh không lỗ van ba lá.
Đối tượng và phương pháp nghiên cứu: Hồi cứu 64 bệnh nhân được phẫu thuật Fontan tại bệnh viện tim
Tâm Đức và Viện tim TP. Hồ Chí Minh từ tháng 1/2007 đến tháng 12/2017.
Kết quả: Có 64 bệnh nhân được thc hiện phẫu thuật Fontan trong thời gian nghiên cứu, tui trung bình:
11 ± 6,13 tuôi (4-28 tuôi), nam 34 trường hợp, nữ 31 trường hợp, tât ca các bệnh nhân có nhịp xoang trước m.
Áp lưc động mach phi trung bình là 12,36 ± 2,97 mmHg (4 – 19 mmHg). 64 bệnh nhân được dùng ống ghép
nhân tao (ống Dacron hoặc Goretex). Tử vong 30 ngày sau mô là 1,56% (1 trườnghợp). Có sư cai thiện có ý
ngha về độ bão hòa oxy máu (SPO2) trung bình sau mô là 94,31 ± 1,85% so vơi trước m là 76,95 ± 4,86% với
(p <0,001). Biên chưng thường gặp nht là tràn dich màng phi và hội chứng cung lượng tim thp. 63 bệnh nhân
được tiếp tuc theo dõi, không có trường hợp nào tư vong muộn, có một trường hợp bị hội chứng mt protein ruột
xut hiện sau m 15 tháng.
Kết luận: Phẫu thuật Fontan trên bệnh không lỗ van ba lá cho kết quả sớm và trung hạn tốt, giảm độ tím,
cải thiện được độ bảo hoà oxy máu, tăng khả năng gắng sức và đem lại cuộc sống gần như bình thường cho
người bệnh.
Từ khóa: bệnh không lỗ van ba lá, phẫu thuật Fontan, ống ghép ngoài tim
ABSTRACT
EARLY AND MIDTERM OUTCOMES OF FONTAN OPERATION IN PATIENTS WITH TRICUSPID ATRESIA
Kim Vu Phuong, Van Hung Dung, Nguyen Hoang Dinh
* Ho Chi Minh City Journal of Medicine * Vol. 26 - No 1 - 2022: 257-262
Background: The Fontan operation has been applied in the definitive management for tricuspid atresia as
well as for single ventricle. Under optimal conditions, the patients will achieve a near-normal circulatory
physiology, improve blood oxygen saturation, improve exercise capacity for the patients.
Objectives: This study aimed at evaluating the early and mid‐term outcomes of Fontan Procedure in
patients with tricuspid atresia.
Methods: We retrospectively reviewed 64 patients with tricuspid atresia who underwent a Fontan operation
at the Heart Tam Duc Hospital and Heart Institute between 1/2007 and 12/2017.
Results: There were 64 patients underwent Fontan completion, age ranged from 4 to 28 years old (median
was 11 years old). There were 34 males and 31 females, all patients preoperatively had sinus rhythms. Pulmonary
1Bệnh viện Tim Tâm Đức 2Viện Tim TP. Hồ Chí Minh
3Khoa Phẫu thuật Tim mạch Người lớn, bệnh viện Đại Học Y Dược TP. Hồ Chí Minh
Tác giả liên lạc: BS. Kim Vũ Phương ĐT:0919407116 Email: kimvuphuong@gmail.com