Tạp chí Y học Thành phố Hồ Chí Minh * Tập 27 * Số 3* 2024
10 | https://www.tapchiyhoctphcm.vn https://doi.org/10.32895/hcjm.m.2024.03.02
Hệ thống miễn dịch của cơ thể gồm miễn dịch bẩm sinh
và miễn dịch tập nhiễm. Hệ miễn dịch bẩm sinh phản ứng
một cách rất nhanh chóng nhờ các thụ thể nhận biết khuôn
mẫu (pattern recognition receptor-PRR) có khả năng nhận
diện các cấu trúc được bảo tồn cao trong quá trình tiến hóa,
chính là các phân tử của sinh vật gây bệnh [17,18]. Một ví
dụ là Toll-like receptor-4 (TLR-4) gắn với lipopolysacharide
(LPS) của vi khuẩn Gram âm và TLR-2 gắn với
peptidoglycan của vi khuẩn Gram dương. Các TLR là các
thụ thể nhận biết khuôn mẫu điển hình còn LPS và
peptidoglycan là các ví dụ điển hình về phân tử bảo tồn cao
liên quan đến tính gây bệnh của vi khuẩn. Quá trình gắn vào
TLR sẽ kích hoạt các tín hiệu trong tế bào thông qua yếu tố
nhân NF-KB làm tăng sao mã các cytokine viêm như TNF-
α, IL-1β cũng như các cytokine chống viêm, điển hình là
IL-10. Các cytokine viêm làm tăng biểu hiện các phân tử
bám dính trên bề mặt bạch cầu đa nhân trung tính và tế bào
nội mô. Mặc dù bạch cầu trung tính hoạt hóa có tác dụng tiêu
diệt vi khuẩn, chúng cũng gây nên tổn thương tế bào nội mô
và tổ chức lân cận làm tăng tính thấm mao mạch gây thất
thoát dịch giàu protein vào khoảng kẽ. Ngoài ra, tế bào nội
mô được hoạt hóa cũng chuyển từ trạng thái chống đông
sang trạng thái tăng đông, tăng sản sinh nitric oxide, là một
chất giãn mạch cực kỳ mạnh, dẫn nên sốc nặng không đáp
ứng với thuốc vận mạch [19] (Hình 1).
4. RỐI LOẠN ĐÔNG MÁU TRONG
NKH
4.1. Tần suất các rối loạn đông máu trong NKH
Các thay đổi về đông cầm máu có ý nghĩa lâm sàng có thể
xuất hiện trong khoảng từ 50 đến70% bệnh nhân NKH và có
đến 35% bệnh nhân có đủ tiêu chuẩn chẩn đoán DIC [8].
Tuyệt đại đa số bệnh nhân NKH sẽ có giảm tiểu cầu (số
lượng tiểu cầu dưới 150×109/l). Mức độ giảm tiểu cầu có
tương quan chặt với mức độ nặng của NKH [20,21]. Các yếu
tố chính gây nên giảm tiểu cầu trong NKH là giảm sản xuất,
tăng tiêu thụ, bị bắt giữ trong lách. Tiêu thụ tiểu cầu do hoạt
hóa tiểu cầu quá mức thứ phát sau hình thành thrombin liên
tục trong NKH. Hoạt hóa, tiêu thụ và phá hủy tiểu cầu xảy ra
ở bề mặt nội mô do sự tương tác lan tỏa giữa tế bài nội mô
và tiểu cầu trong NKH mặc dù mức độ có khác nhau theo
từng cơ quan.
Các xét nghiệm đông máu toàn thể (thời gian prothrombin
time hay thời gian thromboplastin bán phần hoạt hóa (aPTT)
kéo dài có thể gặp ở 15–30% bệnh nhân NKH và có tương
quan với tỉ lệ tử vong [21,22]. Các bất thường khác có thể
gặp gồm tăng nồng độ sản phẩm giáng hóa fibrin (trên 95%
bệnh nhân NKH) và giảm nồng độ các chất chống đông sinh
lý như antithrombin và protein C (90% bệnh nhân NKH) [8].
4.2 Cơ chế hoạt hóa và rối loạn đông máu trong
NKH
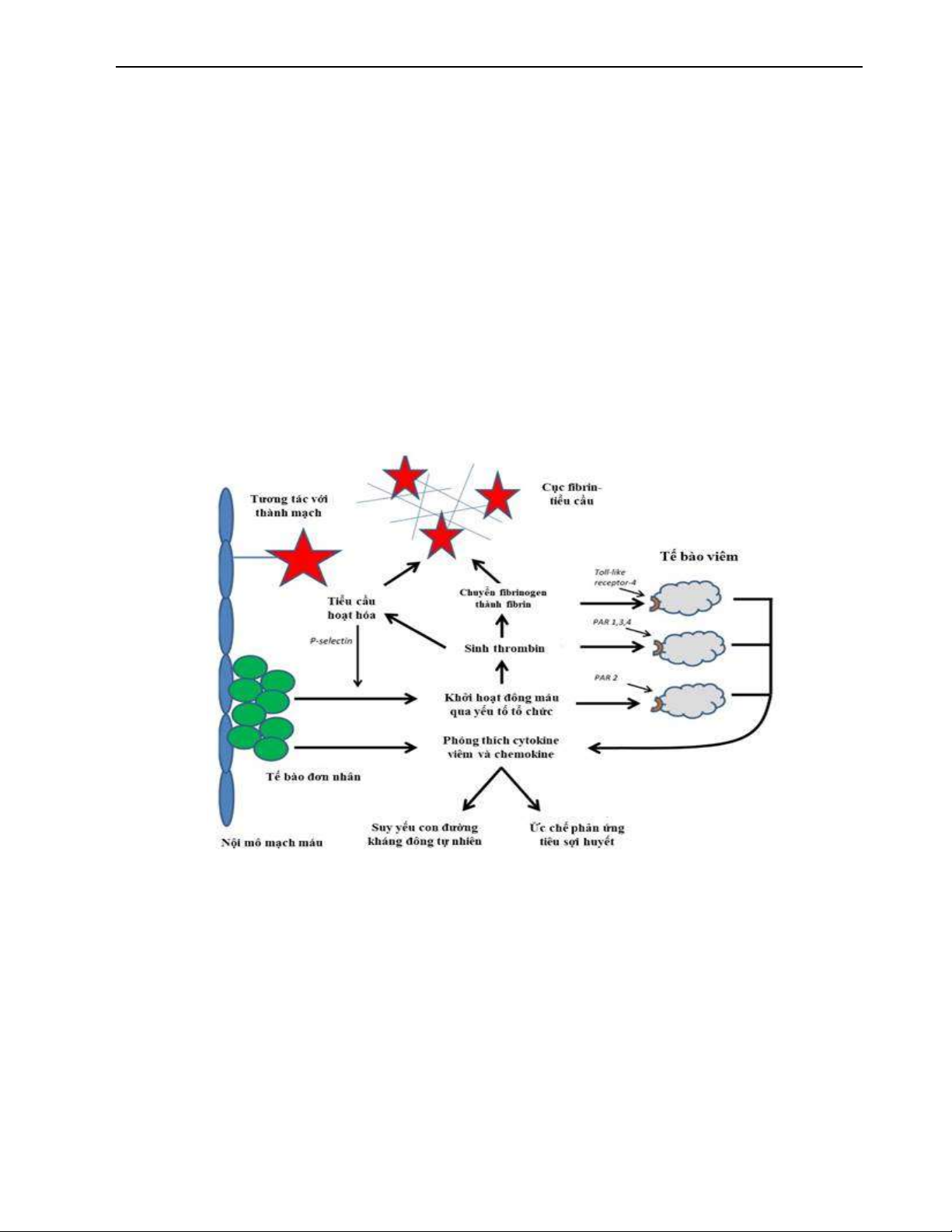
Một bất thường quan trọng trong NKH là sự thay đổi cân
bằng chống đông-tăng đông theo hướng nghiêng về tăng
đông. Các con đường chính đưa đến bệnh bệnh lý đông máu
do NKH và DIC bao gồm sự hoạt hóa đông máu, tiểu cầu và
các tế bào viêm khác (ví dụ bạch cầu đa nhân trung tính
lymphocyte và tổn thương tế bào nội mô [23,24]. Nội độc tố
kích thích tế bào nội mô tăng cường biểu hiện yếu tố tổ chức,
một thành phần quan trọng của con đường đông máu ngoại
sinh. Theo quan điểm cổ điển, TF được xem là nhân tố đóng
vai trò trung tâm trong việc khởi hoạt dòng thác đông máu
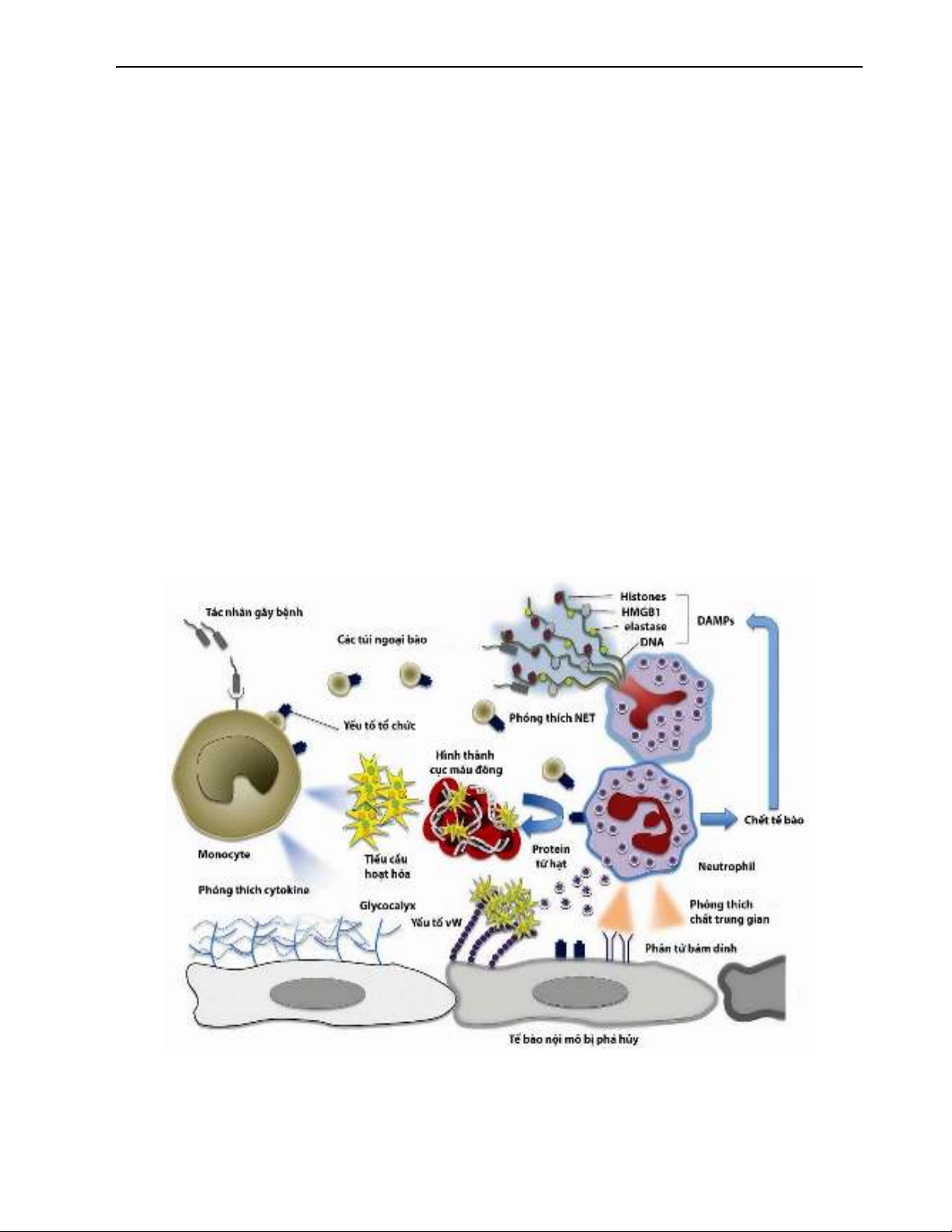
[25]. Trong NKH, bạch cầu đa nhân được hoạt hóa phóng
thích ra bẫy ngoại bào có nguồn gốc bạch cầu đa nhân trung
tính (Neutrophil Extracellular Traps-NETs) chứa DNA,
histones và các protein khác từ hạt của bạch cầu đa nhân để
giới hạn sự phát tán của vi sinh vật. Tuy nhiên NETs có tính
tăng đông rất cao [26]. Tiểu cầu cũng tăng phản ứng tính
trong NKH [9]. Trong NKH/sốc NKH, hoạt hóa tiểu cầu có
thể dẫn đến thuyên tắc vi tuần hoàn lan tỏa dẫn đến rối loạn
chức năng đa cơ quan [27]. Bản thân tiểu cầu cũng có thụ thể
nhận diện các kiểu hình phân tử liên quan đến tổn thương
(Damage Associated Molecular Pattern-DAMP) như TLR-4
và thụ thể này cũng được kích hoạt bởi các yếu tố như nội
độc tố của vi khuẩn [28].
Rối loạn chức năng nội mô và rối loạn quá trình chống
đông là đặc trưng sinh lý bệnh của bệnh đông máu do NKH.
Bề mặt nội mô mạch máu được lót bởi các proteoglycan và
glycosaminoglycan có tác dụng chống đông nhờ gắn với
antithrombin. Các tế bào nội mô cũng cân bằng quá trình tiêu
sợi huyết thông qua sản xuất yếu tố hoạt hóa plasminogen và
yếu tố ức chế yếu tố hoạt hóa plasminogen (Plasminogen
Activator Inhibitor 1- PAI-1). Trong NKH, cân bằng này bị
nghiêng về phía ức chế tiêu sợi huyết [29]. Ngược lại, sự ức
chế này rất hiếm gặp trong DIC ở các bệnh lý ác tính. Do đó,
rối loạn chức năng đa cơ quan thường gặp trong DIC do