Y Học TP. Hồ Chí Minh * Tập 24 * Số 2 * 2020 Nghiên cứu
B – Khoa học Dược 159
KHẢO SÁT XU HƯỚNG ĐỀ KHÁNG KHÁNG SINH CỦA VI KHUẨN
GRAM ÂM GIAI ĐOẠN NĂM 2015 – 2018 TẠI MỘT BỆNH VIỆN
HẠNG MỘT Ở TP. HỒ CHÍ MINH
Nguyễn Viết Ngọc
*
, Trần Thị Thu Hiền
**
, Nguyễn Ngọc Khôi
*
, Bùi Thị Hương Quỳnh
*,***
TÓM TẮT
Đặt vấn đề: Đề kháng kháng sinh đã và đang là một vấn đề nghiêm trọng của y tế toàn cầu, làm tăng chi phí
điều trị, kéo dài thời gian nằm viện và tăng tỷ lệ tử vong.
Mục tiêu: Khảo sát tình hình đề kháng kháng sinh của vi khuẩn gram âm tại một bệnh viện hạng nhất ở TP.
Hồ Chí Minh, giai đoạn năm 2015 - 2018.
Phương pháp nghiên cứu: Thiết kế nghiên cứu mô tả cắt ngang trên tất cả các kết quả xét nghiệm vi sinh và
kháng sinh đồ của các bệnh phẩm tại bệnh viện từ 1/1/2015 đến ngày 31/12/2018. Thống kê tỷ lệ nhạy cảm của vi
khuẩn với từng loại kháng sinh được tổng hợp thành bảng kháng khuẩn đồ.
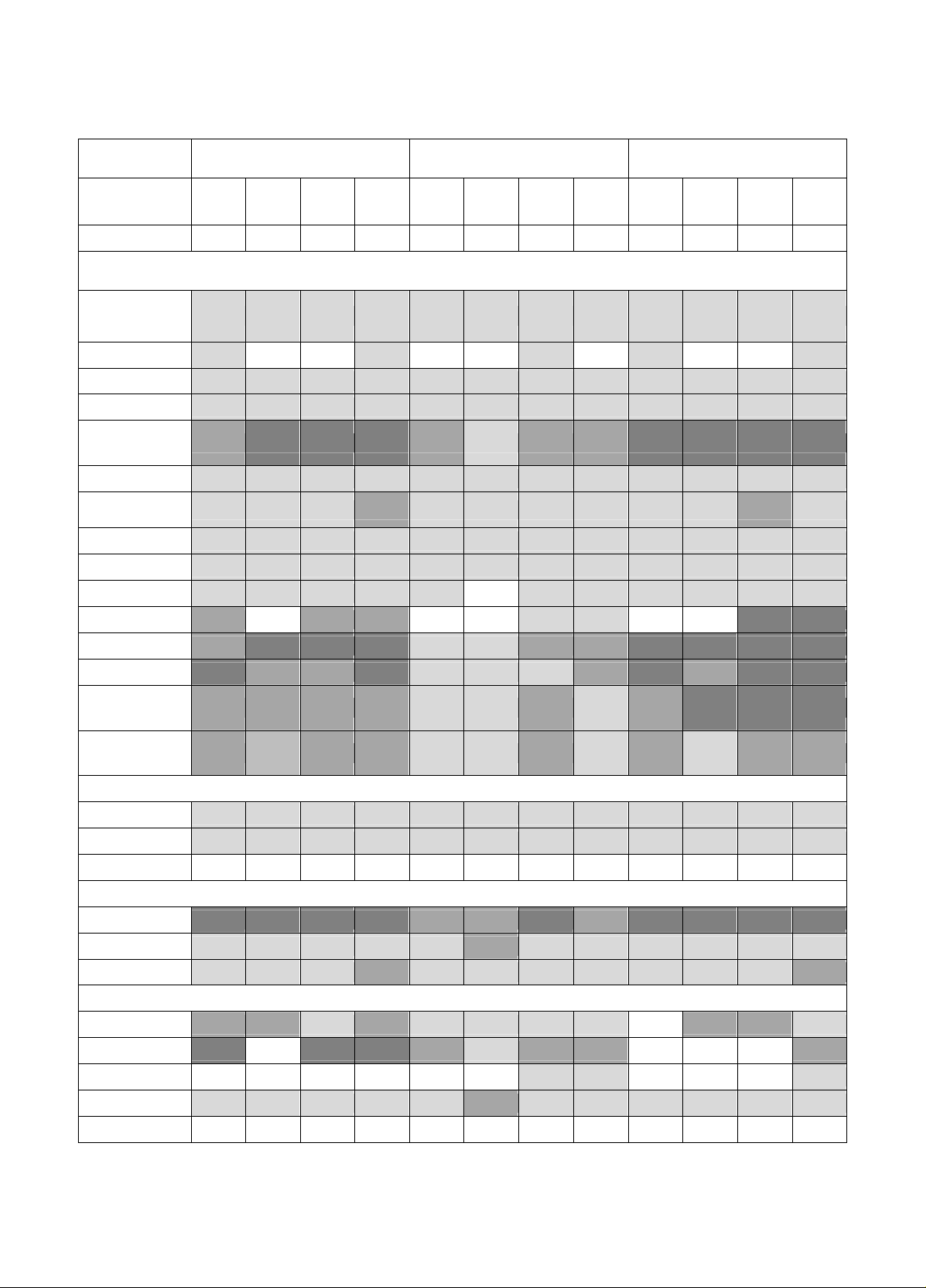
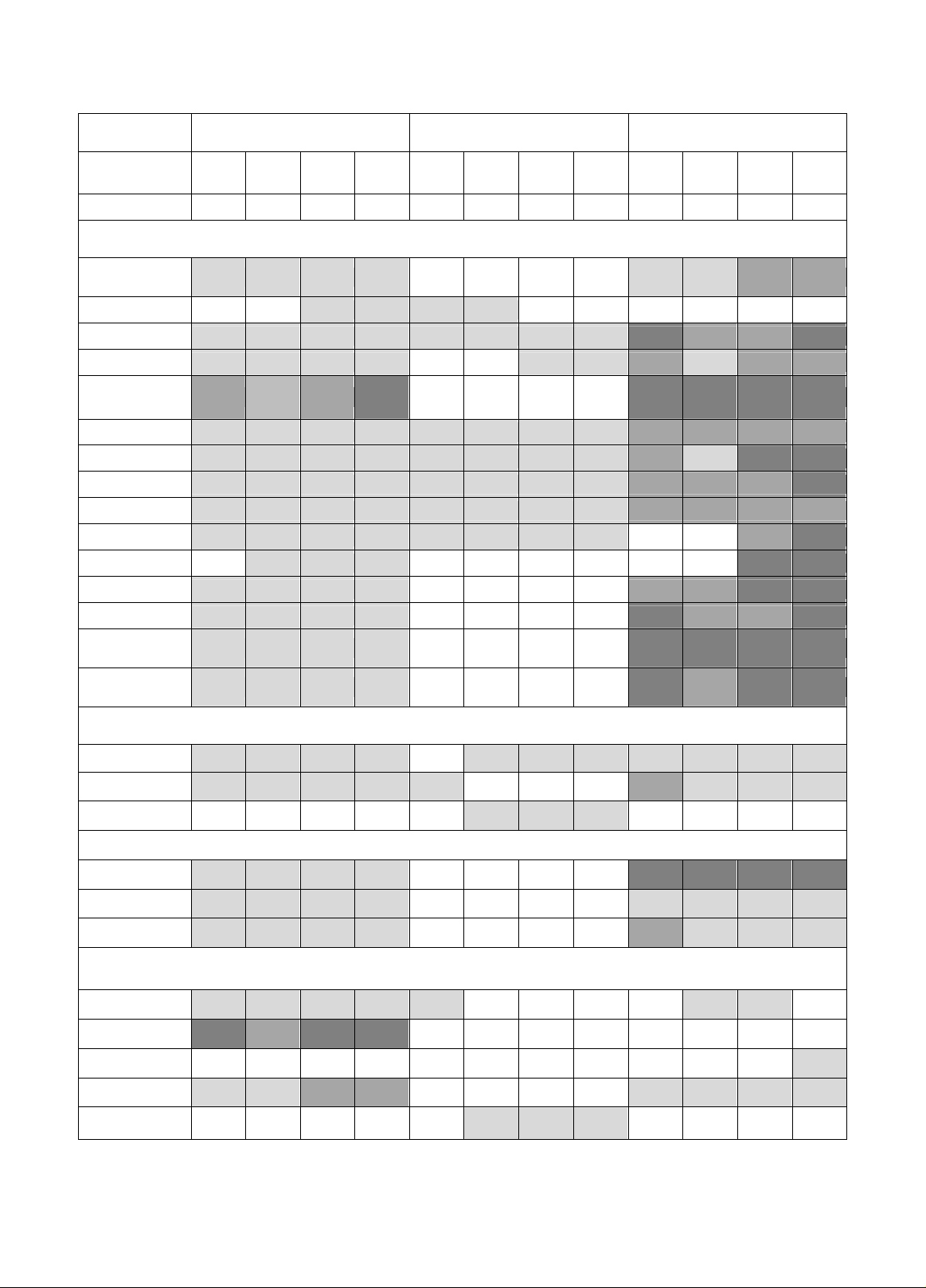
Kết quả: Thời gian sử dụng kháng sinh trung bình khoảng 5 ngày. Ba nhóm nhiễm khuẩn thường gặp là
nhiễm khuẩn đường hô hấp, nhiễm khuẩn vùng mặt, tai, mũi, họng và nhiễm khuẩn sản phụ khoa (tỷ lệ trên
15%). Trong 4 năm, tổng số kết quả kháng sinh đồ gồm 4.124 kết quả và có 27 loại vi khuẩn được phân lập. Các
vi khuẩn gram âm đa số còn nhạy với colistin. Có sự gia tăng chủng Enterobacteriaceae tiết ESBL qua các năm.
Acinetobacter spp. kháng đa số kháng sinh, chỉ còn nhạy cảm tương đối cao với cefoperazone/ sulbactam (94,5%)
và colistin (96%). Pseudomonas aeruginosa có xu hướng tăng sự nhạy cảm đối với kháng sinh cefoperazone/
sulbactam and aminoglycosides.
Kết luận: Các vi khuẩn thường gặp ít nhạy cảm với các kháng sinh thường sử dụng. Sự đề kháng kháng
sinh của các vi khuẩn gram âm ngày càng gia tăng. Cần có những nghiên cứu tiếp theo đánh giá tính hợp lý của
liệu pháp kháng sinh trong điều trị các chủng vi khuẩn có tỷ lệ đề kháng cao.
Từ khoá: đề kháng kháng sinh, vi khuẩn gram âm, tỷ lệ nhạy cảm
ABSTRACT
INVESTIGATION THE ANTIBIOTIC RESISTANCE TREND OF GRAM NEGATIVE BACTERIA
IN THE PERIOD OF 2015 – 2018 AT A FIRST-CLASS HOSPITAL IN HO CHI MINH CITY
Nguyen Viet Ngoc, Tran Thi Thu Hien, Nguyen Ngoc Khoi, Bui Thi Huong Quynh
* Ho Chi Minh City Journal of Medicine * Vol. 24 - No. 2 - 2020: 159 - 168
Background: Antibiotic resistance has long been a major concern in global healthcare, leading to increased
treatment costs and mortality.
Objective: To investigate the antibiotic resistance patterns of gram-negative bacteria at a first-class hospital
in Ho Chi Minh City in the period of 2015-2018.
Method: A cross-sectional study was carried out on all microbiology laboratory test reports, including
culture results and antibiotic susceptibility data, from 01/01/2015 to 31/12/2018. The results of antibiotic
susceptibility rates of each microorganism were used to create the hospital antibiogram.
*
Khoa Dược, Đại học Y Dược Thành phố Hồ Chí Minh
**
Khoa Dược, Bệnh viện Quận Thủ Đức, Thành phố Hồ Chí Minh
***
Khoa Dược, Bệnh viện Thống Nhất, Thành phố Hồ Chí Minh
Tác giả liên lạc: PGS.TS. Bùi Thị Hương Quỳnh ĐT: 0912261353 Email: bthquynh@ump.edu.vn