39
TẠP CHÍ NGHIÊN CỨU Y HỌC
TCNCYH 186 (1) - 2025
Tác giả liên hệ: Lê Đức Tâm
Bệnh viện Đại học Y Hà Nội
Email: leductam@hmuh.vn
Ngày nhận: 04/10/2024
Ngày được chấp nhận: 21/11/2024
I. ĐẶT VẤN ĐỀ
NHÂN BA TRƯỜNG HỢP ỨNG DỤNG HỆ THỐNG CẢNH BÁO
THẦN KINH TRONG PHẪU THUẬT SỌ NÃO-CỘT SỐNG TẠI
BỆNH VIỆN ĐẠI HỌC Y HÀ NỘI
Lê Đức Tâm1,2,, Dương Đại Hà1,2,3, Trần Trung Kiên1,2
Hồ Thanh Sơn1,2, Nguyễn Thành Tam1
Kiều Đình Hùng1,2, Nguyễn Vũ1,2
1Bệnh viện Đại học Y Hà Nội
2Trường Đại học Y Hà Nội
3Bệnh viện Hữu Nghị Việt Đức
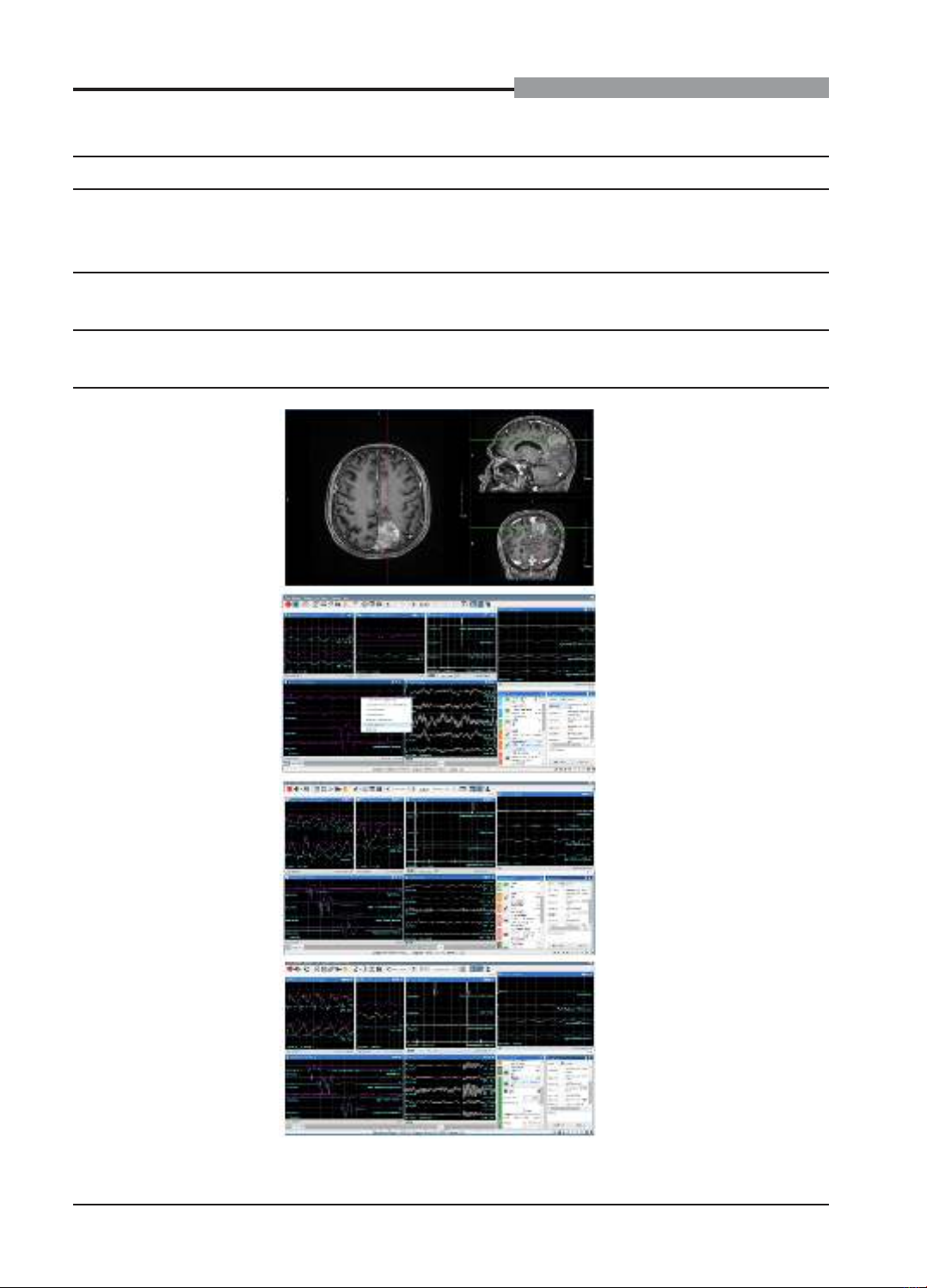
Nghiên cứu nhằm đánh giá bước đầu hiệu quả ứng dụng hệ thống cảnh báo thần kinh trong phẫu thuật
sọ não-cột sống tại Bệnh viện Đại học Y Hà Nội. Chúng tôi đã tiến hành phẫu thuật ba trường hợp (u màng
não cạnh đường giữa 1/3 giữa bên trái gần vùng vỏ não vận động, cảm giác, co giật nửa mặt phải và u
màng tuỷ ngang mức T7 chèn ép nặng tuỷ sống) có sử dụng hệ thống cảnh báo thần kinh trong mổ cho
kết quả tốt giúp bảo tồn chức năng thần kinh của bệnh nhân. Qua ba ca bệnh này, chúng tôi điểm lại y văn
và phân tích vai trò, ưu và nhược điểm của hệ thống cảnh báo thần kinh trong phẫu thuật sọ não-cột sống.
Từ khóa: Cảnh báo thần kinh trong mổ, phẫu thuật sọ não, phẫu thuật cột sống, phẫu thuật thần kinh.
Phẫu thuật thần kinh là một trong những
lĩnh vực phẫu thuật phức tạp nhất, liên quan
đến nguy cơ cao về tổn thương thần kinh, dẫn
đến các biến chứng không thể phục hồi, như
mất chức năng cảm giác, vận động, hoặc nhận
thức. Các hệ thống cảnh báo thần kinh trong mổ
(Intraoperative Neurophysiological Monitoring -
IONM) được phát triển để giảm thiểu những rủi
ro này. IONM cung cấp các thông tin thời gian
thực về tình trạng của hệ thần kinh, giúp phẫu
thuật viên điều chỉnh kỹ thuật phẫu thuật nhằm
tránh gây tổn thương các dây thần kinh quan
trọng.1
Nghiên cứu cho thấy rằng việc sử dụng
IONM có thể giảm đáng kể tỷ lệ biến chứng
sau phẫu thuật. Một nghiên cứu tổng hợp từ 42
nghiên cứu khác nhau chỉ ra rằng IONM giúp
giảm từ 30% đến 60% nguy cơ biến chứng
thần kinh trong các ca phẫu thuật cột sống và
phẫu thuật sọ não.1-3 Hệ thống này cung cấp
các dữ liệu điện sinh lý như tín hiệu từ điện
cơ đồ (EMG), điện thế gợi cảm giác thân thể
(SSEP), và điện thế gợi vận động (MEP), từ đó
cảnh báo sớm về nguy cơ tổn thương. Ở Việt
Nam, đã có một số trung tâm phẫu thuật thần
kinh triển khai theo dõi điện sinh lý thần kinh
trong mổ như Bệnh viện Hữu nghị Việt Đức,
Bệnh viện Đại học Y Dược TP. Hồ Chí Minh,
Bệnh viện Nguyễn Tri Phương… Tuy vậy, việc
sử dụng theo dõi thần kinh trong mổ trước đây
chỉ tập trung chính vào theo dõi thần kinh mặt
trong phẫu thuật u dây VIII và theo dõi điện cơ
đồ trong các phẫu thuật cột sống, trong khi các
kĩ thuật theo dõi thần kinh trong mổ còn rất đa
dạng và có nhiều ứng dụng. Do đó, chúng tôi
tiến hành nghiên cứu này nhằm đánh giá bước