
vietnam medical journal n01&2 - MARCH - 2019
148
biến nặng lên sau phẫu thuật. Có 43 bệnh nhân
(95,5%) đạt kết quả tốt, 2 bệnh nhân (4,5%)
đạt kết quả khá, không có trường hợp nào trung
bình, kém.
V. KẾT LUẬN
Gãy cột sống ngực thắt lưng mất vững đơn
thuần thường gặp ở độ tuổi lao động, vị trí gặp
nhiều là đốt sống L1, đa số gãy một đốt sống;
phương pháp mổ cố định nẹp vít qua cuống sống
tương đối an toàn và hiệu quả.
TÀI LIỆU THAM KHẢO
1. Vũ Tam Tỉnh (1996),
Điều trị gãy cột sống lưng thắt
lưng với dụng cụ kết hợp xương gắn bám vào cuống
cung và bản sống,
Luận án tiến sĩ y khoa, trường
ĐHYD TP.Hồ Chí Minh, Tp Hồ Chí Minh, tr.10- 17.
2. Vũ Hùng Liên (2006), "Các kỹ thuật cố định cột
sống cổ ngực- thắt lưng phía sau",
Chấn thương
cột sống- tủy sống và những vấn đề cơ bản, NXB Y
học,
tr.203-224.
3. Nguyễn Đắc Nghĩa (2004),
Nghiên cứu điều trị
phẫu thuật gãy cột sống ngực- thắt lưng không
vững có liệt tủy bằng khung Hartshill tại bệnh viện
Saint Paul Hà Nội,
Luận án tiến sĩ Y học, Trường
Đại học Y Hà Nội, tr.135- 136.
4. Nguyễn Văn Thạch (2007), Nghiên cứu điều trị
gãy cột sống ngực thắt lưng không vững, không liệt
tuỷ và liệt tuỷ không hoàn toàn bằng bộ dụng cụ
MOSS Miami. Luận án tiến sĩ Y học, Học viện Quân Y.
NỒNG ĐỘ YẾU TỐ TĂNG SINH TÂN MẠCH TRONG THỦY DỊCH
TRƯỚC VÀ SAU TIÊM BEVACIZUMAB NỘI NHÃN
ĐIỀU TRỊ BỆNH VÕNG MẠC DO ĐÁI THÁO ĐƯỜNG TĂNG SINH
Nguyễn Tuấn Thanh Hảo1, Phạm Trọng Văn2, Vũ Tuấn Anh3
TÓM TẮT41
Nghiên cứu nồng độ yếu tố tăng sinh tân mạch
(VEGF) trong thủy dịch trước và sau tiêm nội nhãn
Bevacizumab ở bệnh võng mạc do đái tháo đường
tăng sinh và mối liên quan với đặc điểm lâm sàng.
Nghiên cứu tiến cứu, can thiệp lâm sàng trên 48 mắt
của 29 bệnh nhân có chỉ định tiêm bevacizumab nội
nhãn tại Bệnh viện Mắt Đà Nẵng. Mẫu thủy dịch được
lấy ngay trước và 1 tuần sau tiêm nội nhãn 1,25 mg
Bevacizumab. Nồng độ VEGF thủy dịch trước tiêm là
474.23 ± 361.32 pg/ml giảm xuống chỉ còn 16.96 ±
18.11 pg/ml (p = 0,000) ở tất cả các mắt sau tiêm 1
tuần. Không có sự tương quan giữa nồng độ VEGF với
tuổi, thời gian đái tháo đường, đường máu, HbA1C,
thời gian nhìn mờ. Không có sự khác biệt có ý nghĩa
thống kê về nồng độ VEGF giữa các nhóm bệnh theo
mức độ xuất huyết dịch kính, theo tình trạng bong
võng mạc co kéo. Như vậy, nồng độ VEGF thủy dịch
giảm đáng kể sau tiêm nội nhãn Bevacizumab ở bệnh
võng mạc do đái tháo đường tăng sinh. Mối liên quan
giữa nồng độ VEGF với các thông số lâm sàng cho hiểu
biết tốt hơn về vai trò của VEGF trong tiên lượng bệnh.
Từ khóa:
bệnh võng mạc đái tháo đường, VEGF,
Bevacizumab
SUMMARY
VASCULAR ENDOTHELIAL GROWTH
FACTOR IN AQUEOUS HUMOR BEFORE AND
1Bệnh viện Mắt Đà Nẵng,
2Đại Học Y Hà Nội,
3Bệnh viện Mắt Trung Ương
Chịu trách nhiệm chính: Vũ Tuấn Anh
Email: vta.oph@gmail.com
Ngày nhận bài: 8.2.2019
Ngày phản biện khoa học: 8.3.2019
Ngày duyệt bài: 14.3.2019
AFTER INTRAVITREAL INJECTION OF
BEVACIZUMAB TREATING PROLIFERATIVE
DIABETIC RETINOPATHY
To study the concentration of vascular endothelial
growth factor (VEGF) from the aqueous humor before
and after intravitreal injection of Bevacizumab in eyes
with proliferative diabetic retinopathy (PDR) and the
correlation with the disease. In this prospective,
interventional case series, 1,25 mg of Bevacizumab
was injected into the vitreous cavity to treat PDR in 48
eyes of 29 patients. Aqueous humor samples were
obtained before intravitreal injection of Bevacizumab
and 1 week after. VEGF concentration from 474.23 ±
361.32 pg/ml decreased to 16.96 ± 18.11 pg/ml
(p < 0,001) at 1 week after injection. There was no
correlation between VEGF concentration with the age,
diabetic duration, glycemia, HbA1C. There were no
differences in levels of VEGF between groups
according to the vitreous haemorrhage, tractional
retinal detachment. The correlation between the VEGF
concentration with the disease parameters provide a
better understanding of the role of VEGF in unclear
pathogenesis of PDR.
Keys:
proliferative diabetic retinopathy, VEGF,
Bevacizumab
I. ĐẶT VẤN ĐỀ
Bệnh võng mạc do đái tháo đường (VMĐTĐ)
tăng sinh là bệnh lý thường gặp, đe dọa thị lực ở
bệnh nhân đái tháo đường. Cho đến nay, sinh
bệnh học của bệnh VMĐTĐ vẫn chưa rõ ràng.
Đái tháo đường gây tắc nghẽn vi mạch dẫn đến
thiếu máu võng mạc và dò rĩ dịch trong võng
mạc. Võng mạc thiếu máu tiết ra yếu tố tăng
sinh tân mạch (VEGF) vào trong dịch kính
[1],[2],[3]. VEGF là yếu tố sinh mạch chủ chốt

TẠP CHÍ Y HỌC VIỆT NAM TẬP 476 - THÁNG 3 - SỐ 1&2 - 2019
149
gây tăng tính thấm mạch dấn đến phù hoàng
điểm và sinh tân mạch. Nồng độ yếu tố VEGF
tăng cả trong dịch kính và thủy dịch ở bệnh
VMĐTĐ tiến triển [2],[3].
Bevacizumab (Avastin, Genentech Inc.) là một
trong những thuốc kháng VEGF được sử dụng
rất hiệu quả, an toàn cho nhiều bệnh lý mạch
máu võng mạc trong đó có bệnh VMĐTĐ.
Bevacizumab tiêm nội nhãn làm giảm nồng độ
yếu tố tăng sinh tân mạch gây thoái triển tân
mạch võng mạc ở bệnh VMĐTĐ tăng sinh.
Trên thế giới, những nghiên cứu đã cho thấy
tiêm bevacizumab nội nhãn làm giảm đáng kể
nồng độ VEGF trong thủy dịch ở bệnh VMĐTĐ và
có sự liên quan giữa nồng độ VEGF nội nhãn với
mức độ bệnh VMĐTĐ [2].[4].[5].[6].[7].[8]. Một
số nghiên cứu cho thấy nồng độ VEGF nội nhãn
không có mối liên quan với một số đặc điểm lâm
sàng của bệnh, từ đó giải thích cơ chế bệnh sinh
đa yếu tố phức tạp còn chưa rõ ràng của bệnh
ngoài vai trò quan trọng của VEGF có thể còn có
vai trò của những cytokines khác [5].[6].[8].
Ở Việt Nam đã có vài nghiên cứu về hiệu quả
lâm sàng của bevacizumab trong điều trị bệnh lý
mạch máu võng mạc. Tuy nhiên, cho đến nay
vẫn chưa có nghiên cứu nào về nồng độ yếu tố
tăng sinh tân mạch ở bệnh võng mạc do ĐTĐ.
Do đó chúng tôi tiến hành nghiên cứu đề tài này
nhằm so sánh nồng độ yếu tố tăng sinh tân
mạch trong thủy dịch trước và sau tiêm nội nhãn
bevacizumab ở bệnh VMĐTĐ tăng sinh và tìm
hiểu mối liên quan giữa nồng độ yếu tố tăng sinh
tân mạch với đặc điểm lâm sàng của bệnh.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng: Bệnh nhân được chẩn đoán
xác định bệnh VMĐTĐ tăng sinh, có chỉ định
tiêm Bevacizumab nội nhãn đến khám tại Bệnh
viện Mắt Đà Nẵng từ 01/2016 đến 05/2018. Tiêu
chuẩn loại trừ bao gồm: bệnh nhân có tiền sử
bệnh tim mạch hay đột quỵ, bệnh nhân dị ứng
với Bevacizumab, đang có nhiễm trùng cấp tính
tại mắt, đã tiêm các thuốc nội nhãn như
Triamcinolone, thuốc ức chế VEGF, đã laser võng
mạc, đã phẫu thuật dịch kính trong vòng 3 tháng
trước khi nghiên cứu.
2. Phương pháp
- Thiết kế nghiên cứu: theo phương pháp
thử nghiệm lâm sàng không nhóm chứng.
- Các bước nghiên cứu: Khám sàng lọc xác
định bệnh nhân có bệnh VMĐTĐ tăng sinh có chỉ
định tiêm Bevacizumab nội nhãn
+ Quy trình khám ghi nhận bệnh gồm: Đo thị
lực có chỉnh kính, khám sinh hiển vi, chụp hình
màu đáy mắt, chụp mạch huỳnh quang, chụp cắt
lớp quang học (OCT) hoàng điểm trước và sau
tiêm 1 tuần.
+ Lấy mẫu bệnh phẩm thủy dịch trước và sau
tiêm Bevacizumab 1 tuần, ngay trước khi tiêm
nội nhãn và ngay trước khi mổ cắt dịch kính ở
nhóm bệnh nhân xuất huyết dịch kính và bong
võng mạc.
+ Đo nồng độ yếu tố tăng sinh tân mạch
trong thủy dịch trước và sau tiêm 1 tuần bằng
phương pháp định lượng elisa với kit elisa mã số
DVE00 ( R&D System).
- Xử lý số liệu: Các số liệu thu thập được xử
lý bằng phần mềm toán học SPSS 20.0. Dữ liệu
được trình bày dưới dạng trung bình ± độ lệch
chuẩn. Sử dụng test T – student, kiểm định
Pearson, giá trị p, tỉ lệ % để so sánh, xác định
sự khác biệt và tìm mối liên quan.
3. Đạo đức nghiên cứu
- Nghiên cứu được sự thông qua của Hội
đồng giáo sư chấm thi đề cương nghiên cứu của
nghiên cứu sinh trường Ðại học Y Hà Nội.
- Nghiên cứu được sự chấp nhận của Hội
đồng đạo đức trong nghiên cứu y sinh học
trường Đại học Y Hà Nội, của Ban giám đốc, hội
đồng khoa học, hội đồng y đức của Bệnh viện
Mắt Đà Nẵng.
- Tất cả các bệnh nhân và người nhà bệnh
nhân đều được giải thích, tư vấn kỹ về bệnh,
hướng điều trị, tác dụng không mong muốn có
thể gặp, mục đích của nghiên cứu. Chỉ đưa vào
danh sách những bệnh nhân tự nguyện tham gia
nghiên cứu. Các trường hợp không đồng ý tham
gia nghiên cứu không bị phân biệt đối xử.
- Đối tượng nghiên cứu có thể từ chối tham
gia nghiên cứu ở bất cứ giai đoạn nào trong quá
trình nghiên cứu.
- Tất cả BN thuộc nhóm nghiên cứu đều
được quyền điều trị và theo dõi.
III. KẾT QUẢ NGHIÊN CỨU
Nghiên cứu của chúng tôi thực hiện trên 48 mắt của 29 bệnh nhân.
1. Đặc điểm mẫu bệnh nhân nghiên cứu
Bảng 1. Đặc điểm chung của mẫu nghiên cứu
Đặc điểm
Trung bình ± Độ lệch chuẩn
Nhỏ nhất – lớn nhất
Tuổi (năm)
53,17 ± 7,97
33 – 70
Giới tính (nam/nữ)
14/15
_
vietnam medical journal n01&2 - MARCH - 2019
150
Đái tháo đường (type 1/type 2)
4/25
_
Thời gian mắc đái tháo đường (năm)
12,24 ± 6,40
1 – 24
Glucose máu đói (mmol/l)
8,15 ± 2,41
4,50 – 13,20
HbA1c (%)
7,76 ± 2,16
3,90 – 15,00
2. So sánh nồng độ yếu tố tăng sinh tân mạch trước và sau tiêm nội nhãn Bevacizumab
Bảng 2. Nồng đô VEGF trước và sau tiêm ở tất cả bệnh nhân nghiên cứu
Nồng độ VEGF (pg/ml)
Trung bình ± độ lệch chuẩn
p
Trước tiêm
474.23 ± 361.32
0,000
Sau tiêm
16.96 ± 18.11
Nồng độ VEGF sau tiêm giảm so với trước tiêm và sự khác biệt này có ý nghĩa thống kê (p = 0,000).
0
200
400
600
800
Trước tiêm Sau tiêm
Nồng độ VEGF (pg/ml)
Độ 0 Độ 1 Độ 2 Độ 3
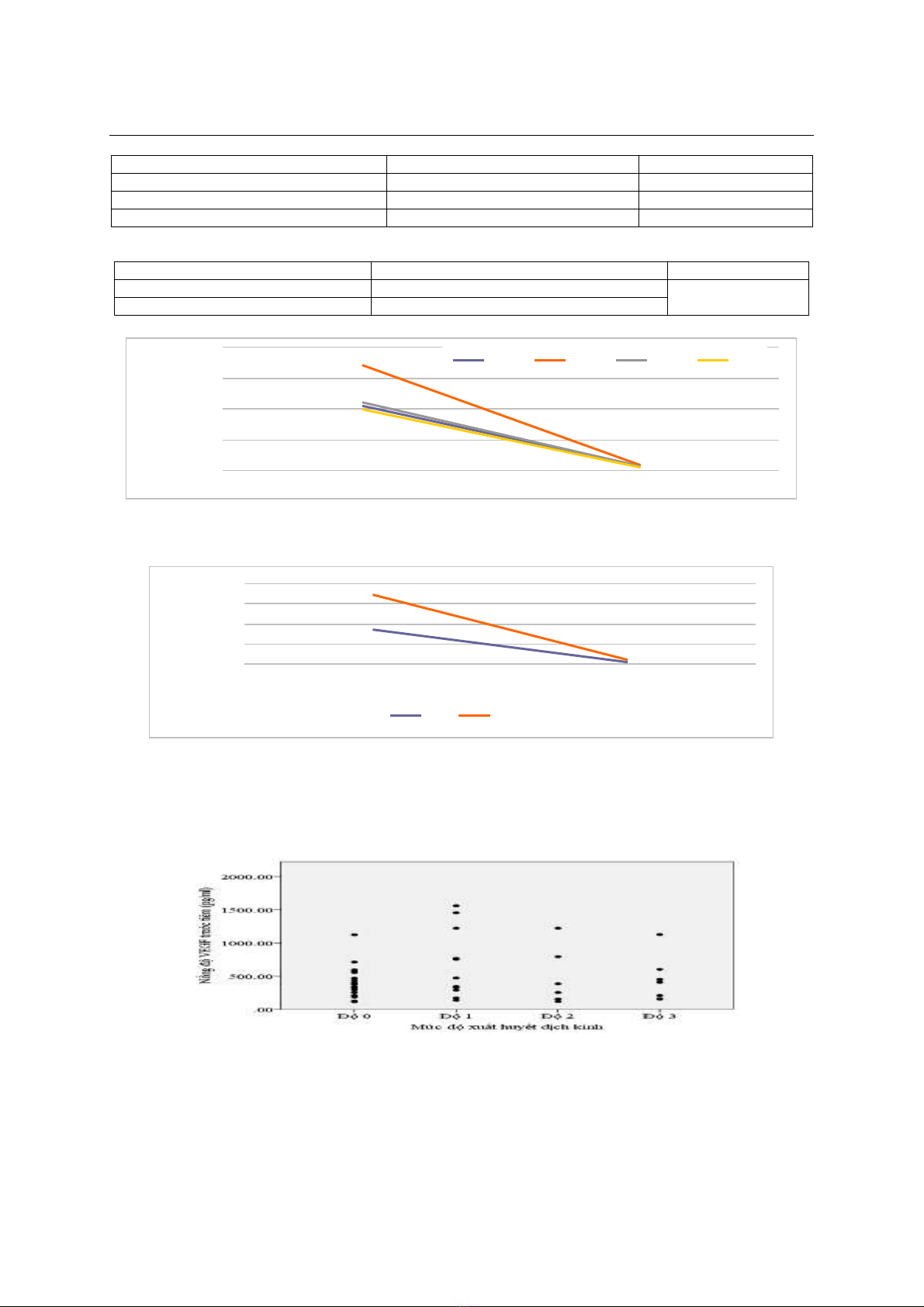
Biểu đồ 1. Nồng độ VEGF (pg/ml) trước và sau tiêm theo mức độ xuất huyết dịch kính
Ở cả 4 nhóm bệnh phân loại theo mức độ xuất huyết dịch kính, nồng độ VEGF sau tiêm đều giảm
khác biệt có ý nghĩa thống kê so với trước tiêm (p lần lượt = 0,000 ; 0,003; 0,018; 0,003).
0
150
300
450
600
Trước tiêm Sau tiêm
Nồng độ VEGF (pg/ml)
Có Không
Biểu đồ 2. Nồng độ VEGF (pg/ml) trước và sau tiêm theo tình trạng bong võng mạc co kéo
Ở cả 2 nhóm có và không có bong võng mạc co kéo, nồng độ VEGF sau tiêm đều giảm so với
trước tiêm và sự khác biệt này có ý nghĩa thống kê (p = 0,012 và p = 0,000).
3. Mối liên quan giữa nồng độ yếu tố VEGF với biểu hiện lâm sàng
Không có sự tương quan giữa nồng độ VEGF thủy dịch với tuổi, đường máu, HbA1C, thời gian mắc
đái tháo đường, thời gian nhìn mờ (p > 0,05).
Biểu đồ 3. Khác biệt nồng độ VEGF theo mức độ xuất huyết dịch kính
Không có sự khác biệt có ý nghĩa thông kế về nồng độ VEGF giữa 4 nhóm bệnh VMĐTĐ tăng sinh
phân loại theo mức độ xuất huyết dịch kính (p = 0,472).
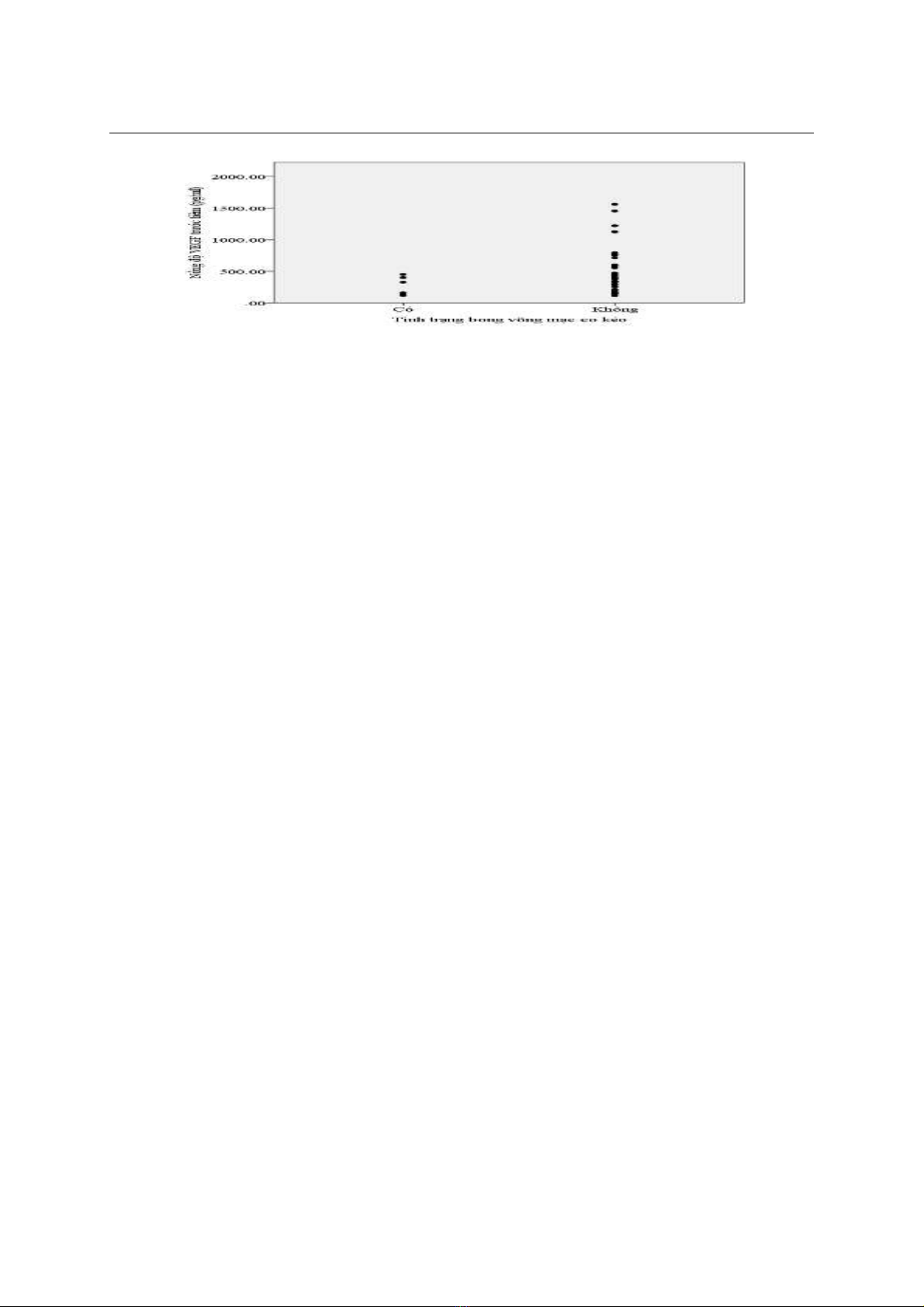
Không có sự khác biệt có ý nghĩa thông kế về nồng độ VEGF giữa 2 nhóm bệnh VMĐTĐ tăng sinh
có bong võng mạc co kéo và không có bong võng mạc co kéo (p = 0,135).
TẠP CHÍ Y HỌC VIỆT NAM TẬP 476 - THÁNG 3 - SỐ 1&2 - 2019
151
Biểu đồ 4. Khác biệt nồng độ VEGF theo tình trạng bong võng mạc co kéo
IV. BÀN LUẬN
Nồng độ VEGF thủy dịch trước tiêm trung
bình là 474.23 ± 361.32 pg/ml đã giảm xuống
chỉ còn 16.96 ± 18.11 pg/ml sau tiêm nội nhãn 1
tuần. Tiêm nội nhãn Bevacizumab làm giảm
nồng độ yếu tố VEGF thủy dịch xuống gấp hơn
20 lần. Kết quả tương tự cũng đã được công bố
bởi nhiều tác giả khác trên thế giới
[4],[5].[6].[7].[8]. Sự khác biệt này cũng xảy ra
ở từng nhóm bệnh nhân phân loại theo mức độ
xuất huyết dịch kính, theo tình trạng bong võng
mạc co kéo.
Nồng độ yếu tố VEGF tăng cả trong dịch kính và
thủy dịch ở bệnh VMĐTĐ tiến triển [1],[2].[3].
Nghiên cứu của chúng tôi đo nồng độ VEGF trong
thủy dịch vì lấy mẫu thủy dịch thì dễ dàng và an
toàn hơn nhiều so với lấy mẫu dịch kính. Những
nghiên cứu khác trên thế giới cũng đã cho thấy
tiêm nội nhãn thuốc kháng VEGF làm giảm đáng kể
nồng độ yếu tố VEGF nội nhãn ở bệnh VMĐTĐ
tăng sinh [4],[5].[6].[7].[8].
Nghiên cứu chúng tôi cho thấy không có mối
liên quan giữa nồng đồ VEGF trước tiêm với các
thông số tuổi, đường máu, HbA1C, thời gian mắc
đái tháo đường, thời gian nhìn mờ (p > 0,05).
Mức glucose máu hay HbA1C ngay tại thời điểm
nghiên cứu không phản ánh hết được thực sự
quá trình kiểm soát đường máu của bệnh nhân
trong suốt quá trình diễn tiến lâu dài gây ra biến
chứng võng mạc do đái tháo đường. Kết quả này
là phù hợp với những nghiên cứu khác trên thế
giới [4],[5].[7].[8].
Mối liên quan giữa nồng độ VEGF nội nhãn
với tình trạng xuất huyết dịch kính ở bệnh
VMĐTĐ tăng sinh cũng vẫn còn chưa rõ ràng.
Nghiên cứu của Adamis và cộng sự (1994) thì
cho rằng có mối liên quan giữa nồng độ VEGF
nội nhãn với xuất huyết dịch kính ở bệnh VMĐTĐ
và nghĩ rằng điều này là hợp lý do xuất huyết
dịch kính có liên quan với tân mạch võng mạc
[3]. Tuy nhiên hầu hết những nghiên cứu mới
sau này đều cho thấy nồng độ VEGF nội nhãn
không có mối liên quan với mức độ xuất huyết
dịch kính ở bệnh VM ĐTĐ bởi vì mức độ xuất
huyết dịch kính còn phụ thuộc vào thời gian nên
xuất huyết có thể tiêu giảm đi. Nghiên cứu của
Futnasu và cộng sự (2004) trên 61 mắt bệnh
VMĐTĐ tăng sinh trong đó có 33 mắt có xuất
huyết dịch kính cho thấy không có mối liên quan
giữa nồng độ VEGF nội nhãn với mức độ xuất
huyết dịch kính với p = 0,3001[9]. Nghiên cứu
của Praidou và cộng sự (2009) trên 33 mắt bệnh
VMĐTĐ tăng sinh cũng cho thấy không có mối
liên quan giữa nồng độ VEGF nội nhãn với mức
độ xuất huyết dịch kính [10]. Kết quả nghiên cứu
của chúng tôi là phù hợp với kết quả của những
nghiên cứu mới sau này.
Khi bệnh VMĐTĐ tăng sinh tiến triển, sự co
kéo những nguyên bào sợi trong màng xơ mạch
trước võng mạc gây bong võng võng mạc co
kéo, co kéo hoàng điểm và có thể kèm rách
võng mạc. Tăng sinh tế bào đệm dẫn đến hình
thành màng xơ mạch. Khi màng xơ mạch co kéo
sẽ gây bong võng mạc co kéo. Kết quả nghiên
cứu của chúng tôi cho thấy nồng độ VEGF không
có liên quan với tình trạng bong võng mạc là phù
hợp với kết quả của những nghiên cứu khác trên
thế giới [9],[10].
V. KẾT LUẬN
Nồng độ VEGF trong thủy dịch giảm đáng kể
sau tiêm nội nhãn Bevacizumab ở bệnh VMĐTĐ
tăng sinh. Mối liên quan giữa nồng độ VEGF với
các thông số lâm sàng giúp hiểu biết tốt hơn về
vai trò của VEGF trong tiên lượng bệnh.
Lời cảm ơn: Nhóm nghiên cứu xin chân
thành cảm ơn Bộ môn Mắt, Đại học Y Hà Nội,
Lãnh đạo Bệnh viện Mắt Đà Nẵng, tập thể khoa
Đáy mắt Bệnh viện Mắt Đà Nẵng đã giúp đỡ tạo
điều kiện thuận lợi để chúng tôi hoàn thành
nghiên cứu này.
TÀI LIỆU THAM KHẢO
1. Funatsu H., Yamashita H. et al. (2002).
Increased levels of vascular endothelial growth
factor and interleukin-6 in the aqueous humor of
diabetics with macular edema. Am J Ophthalmol.
133 (1). 70-77.

vietnam medical journal n01&2 - MARCH - 2019
152
2. Funatsu H., Yamashita H. et al. (2005).
Aqueous humor levels of cytokines are related to
vitreous levels and progression of diabetic
retinopathy in diabetic patients. Graefes Arch Clin
Exp Ophthalmol. 243 (1). 3-8.
3. Adamis A. P., Miller J. W. et al. (1994), "Increased
vascular endothelial growth factor levels in the vitreous
of eyes with proliferative diabetic retinopathy", Am J
Ophthalmol, 118 (4), pp. 445-450.
4. Sawada O., Kawamura H. et al. (2007).
Vascular endothelial growth factor in aqueous
humor before and after intravitreal injection of
bevacizumab in eyes with diabetic retinopathy.
Arch Ophthalmol. 125 (10). 1363-1366.
5. Costagliola C., Daniele A. et al. (2013).
Aqueous humor levels of vascular endothelial
growth factor and adiponectin in patients with type
2 diabetes before and after intravitreal
bevacizumab injection. Exp Eye Res. 110. 50-54.
6. Li J. K., Wei F. et al. (2015). Changes in vitreous
VEGF, bFGF and fibrosis in proliferative diabetic
retinopathy after intravitreal bevacizumab. Int J
Ophthalmol. 8 (6). 1202-1206.
7. Yan Ma et al (2012). Vascular endothelial growth
factor in plasma and vitreous fluid of patients with
proliferative diabetic retinopathy after intravitreal
injection of bevacizumab Am J Ophthalmol 153. 307-313.
8. Suzuki Y., Suzuki K. et al. (2014). Effects of
intravitreal injection of bevacizumab on inflammatory
cytokines in the vitreous with proliferative diabetic
retinopathy. Retina. 34 (1). 165-171.
9. Funatsu H., Yamashita H. et al. (2004). Risk
evaluation of outcome of vitreous surgery for
proliferative diabetic retinopathy based on vitreous
levels of vascular endothelial growth factor and
angiotensine II. Br J Ophthalmol. 88. 1064-1068.
10. Anna Praidou et al (2009). Vitreous and serum
levels of platelet-derived growth factor and their
correlation in patients with proliferative diabetic
retinopathy. Curent Eye Research. 34. 152-161.
KHẢO SÁT CHI PHÍ THANH TOÁN BẢO HIỂM Y TẾ NGOẠI TRÚ TẠI CÁC
CƠ SỞ KHÁM CHỮA BỆNH TRÊN ĐỊA BÀN TỈNH ĐỒNG THÁP NĂM 2015
Nguyễn Thị Thu Thủy1, Võ Phạm Hào2
TÓM TẮT42
Thực trạng sử dụng quỹ khám chữa bệnh bảo
hiểm y tế tại các cơ sở khám chữa bệnh là vấn đề rất
đáng quan tâm những năm gần đây trong bối cảnh
tình trạng vượt quỹ bảo hiểm y tế ngày càng phổ biến.
Nghiên cứu mô tả cắt ngang được tiến hành dựa trên
dữ liệu hồi cứu năm 2015 của tất cả bệnh viện trên
địa bàn tỉnh Đồng Tháp nhằm phân tích chi phí thanh
toán bảo hiểm y tế cho người bệnh ngoại trú. Kết quả
cho thấy chi phí trung bình cho mỗi lượt khám chữa
bệnh cao nhất ở bệnh viện tuyến tỉnh và hạng 1. Chi
phí điều trị cho bệnh nhân nam cao hơn bệnh nhân nữ
và trái tuyến cao hơn đúng tuyến. Trong cấu trúc tổng
chi, chi phí thuốc là nhóm chi phí chiếm tỷ trọng cao
nhất. Và chi phí điều trị bệnh đường hô hấp có giá trị
cao nhất, kế đến là bệnh cơ xương khớp – mô liên kết
và hệ tuần hoàn.
Từ khóa:
thanh toán, bảo hiểm y tế, Đồng Tháp,
khám chữa bệnh ngoại trú, chi phí
SUMMARY
SURVEY OF INSURANCE PAYMENT FOR
OUTPATIENT TREATMENT IN MEDICAL
FACILITIES IN DONG THAP PROVINCE IN 2015
The purpose of the study was to survey the actual
status of using health insurance in health care facilities
1Đại học Y dược thành phố Hồ Chí Minh
2Bảo hiểm xã hội tỉnh Đồng Tháp
Chịu trách nhiệm chính: Nguyễn Thị Thu Thủy
Email: nguyenthuthuy@ump.edu.vn
Ngày nhận bài: 19.01.2019
Ngày phản biện khoa học: 6.3.2019
Ngày duyệt bài: 14.3.2019
in Dong Thap province in 2015. A cross-sectional
study based on treatment data in all hospitals in Dong
Thap province in 2015 has been conducted to evaluate
the insurance payment for patients, treated in
hospitals. Total outpatient cost was highest at
provincial hospital and first-class hospital. The cost of
treatment for male patients is higher than that of
female patients. In the total expenditure structure,
drug cost was the highest proportion of expenditure.
And the cost of treatment respiratory disease was the
highest, followed by Musculoskeletal – Connective
Tissue Disorders and Circulatory system disease.
Keywords:
payment, insurance, Dong Thap,
inpatient treatment, cost
I. ĐẶT VẤN ĐỀ
Ngày nay với nhu cầu chăm sóc sức khỏe
ngày càng tăng, mô hình bệnh tật càng đa dạng
dẫn đến sự gia tăng đáng kể chi phí điều trị. Việc
thực hiện bảo hiểm y tế (BHYT) tại Việt Nam gặp
không ít khó khăn với thực trạng leo thang chi
phí y tế ngày càng phổ biến trong bối cảnh ngân
sách y tế ngày càng eo hẹp dẫn đến tình trạng
mất cân đối thu chi và gây gánh nặng lớn lên
quỹ BHYT. Chính vì vậy để có cái nhìn khách
quan về thực trạng thanh toán BHYT tạo cơ sở
xây dựng các chính sách y tế phù hợp cần thiết
phải đánh giá chi phí trên mỗi lượt khám chữa
bệnh (KCB) BHYT. Hiện tại đã có nhiều nghiên
cứu khảo sát thực trạng thanh toán chi phí KCB
BHYT được thực hiện [1,2]. Tuy nhiên vẫn chưa
đánh giá được thực trạng thanh toán BHYT trên
địa bàn toàn tỉnh, cũng như hiện tại chưa có

![Bài giảng Glocom ở trẻ em [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250724/vijiraiya/135x160/3421753348973.jpg)
























