Trang 1 / 11
VAI TRÒ CỦA CHỈ SỐ SỐC VÀ CHỈ SỐ SỐC HIỆU CHỈNH
TRONG BĂNG HUYẾT SAU SANH
BS. Nguyễn Thanh Hưng
1. Sơ lược về băng huyết sau sanh
1.1. Định nghĩa và phân loại
Băng huyết sau sanh (BHSS) được định nghĩa là chảy máu đường sanh dục ≥500ml
khi sanh ngã âm đạo hoặc ≥1000ml trong mổ lấy thai [1],[10],[20].
Mức độ nặng của BHSS không chỉ phụ thuộc vào lượng máu mất, mà còn phụ thuộc
rất nhiều vào thể trạng của sản phụ trước khi bị băng huyết. Ngày nay, theo ghi nhận gần 50%
sản phụ sanh qua ngả âm đạo thường mất lượng máu kể trên, mổ lấy thai mất khoảng 1000ml
máu, cắt tử cung sau mổ lấy thai từ 1400-3500ml máu [1]. Ở những thai kì bình thường, nhờ
cơ chế gia tăng thể tích máu trong những tháng cuối thai kì thì lượng máu có thể gia tăng từ
30-60% so với bình thường, nhờ đó tổng trạng của sản phụ hoàn toàn thay đổi không nhiều.
Tuy nhiên tại Việt Nam, đa phần sản phụ thường bị thiếu máu thiếu sắt, tăng huyết áp thai kì,
dinh dưỡng kém, không bù đủ sắt sau hành kinh hoặc lúc mang thai,... nên chỉ cần mất một
lượng máu nhỏ, cũng có thể đưa đến rối loạn huyết động. Vì vậy, kinh nghiệm phán đoán và
nhận định để đề phòng BHSS của các bác sĩ Việt Nam càng cần phải nhạy bén hơn nữa, sao
cho phù hợp với thể trạng chung của sản phụ Việt Nam [1].
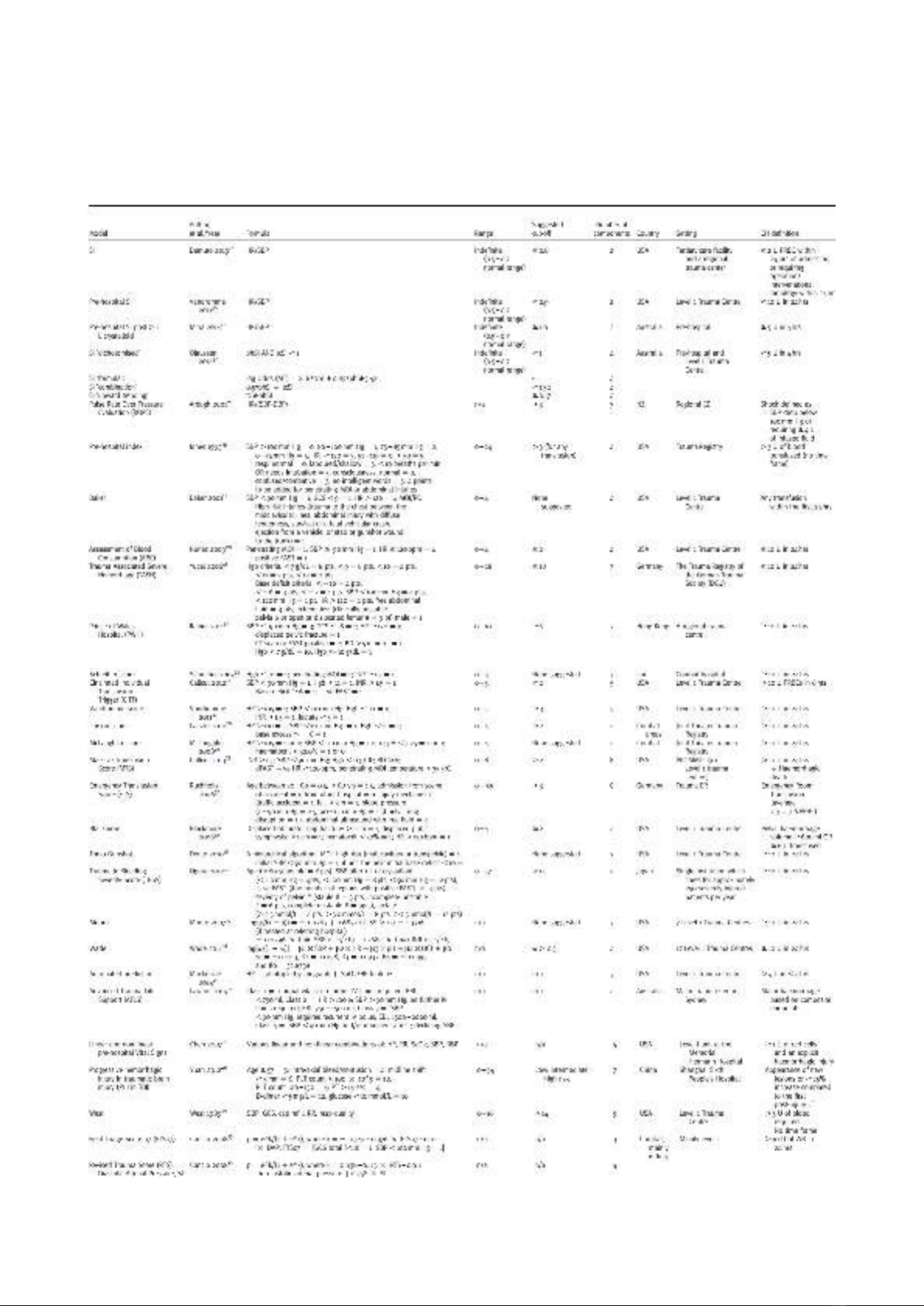
Hình 1. Tỉ lệ băng huyết sau sanh tại bệnh viện Từ Dũ (2010-2016)
Băng huyết sau sanh được phân loại thành 2 nhóm chính [10]:
BHSS nguyên phát (sớm): xảy ra trong 24 giờ đầu sau sanh. khoảng 70% nguyên nhân
gây ra băng huyết sau sanh là do đờ tử cung (đờ tử cung là hiện tượng tử cung không co chặt
lại thành khối an toàn sau khi rau đã sổ để thực hiện tắc mạch sinh lý).
0.19%
0.47%
1.80%
0.78% 1.38%
4.94%
5.18%
0.00%
1.00%
2.00%
3.00%
4.00%
5.00%
6.00%
Năm
2010
Năm
2011
Năm
2012
Năm
2013
Năm
2014
Năm
2015
Năm
2016

Trang 2 / 11
BHSS thứ phát (muộn): xảy ra sau 24 giờ đến 6 tuần sau sanh, nguyên nhân chủ yếu
là do sót sản phẩm thụ thai, nhiễm trùng hoặc cả hai.
1.2. Sinh lý bệnh [1]
Ở thai kỳ đủ tháng, tử cung và nhau nhận trung bình 500-800 ml máu mỗi phút qua hệ
thống mao mạch kháng lực thấp của chúng. Dòng chảy cao này sẽ khiến cho tử cung khi có
thai nếu có chảy máu vì một bất thường nào đó về mặt sinh lý sẽ bị mất máu đáng kể. Trong
suốt thai kỳ, thể tích máu mẹ tăng khoảng 50%, giúp tăng khả năng chịu đựng của cơ thể đối
với sự mất máu khi sanh.
Quá trình chuyển dạ gồm 3 giai đoạn: xóa mở cổ tử cung, sổ thai và sổ nhau. Sau khi
sổ thai, tử cung co hồi lại để giảm thể tích. Do nhau không có tính đàn hồi nên sự thu nhỏ của
tử cung sẽ làm cho nhau tróc ra một phần khỏi vị trí bám. Máu từ nơi nhau bám chảy ra tạo
thành khối máu tụ sau nhau, và chính khối máu tụ này sẽ làm cho nhau tiếp tục bong ra. Các
cơn co của tử cung sẽ từ từ tống nhau ra ngoài. Sau sổ nhau, tử cung sẽ bắt đầu tiến trình co
thắt, các sợi cơ đan chéo của tử cung co rút ngắn lại sẽ siết các mạch máu của tử cung ở vị trí
nhau bám như những nút thắt được gọi là các “nút thắt sinh lý” hay “nút thắt sống”. Tiến trình
này cùng với cơ chế đông máu bình thường của cơ thể sẽ tạo thành các cục máu đông ở mạch
máu giúp ngưng chảy máu.
Trong trường hợp tử cung không co hồi được hoặc nhau không tróc và số ra ngoài,
băng huyết sẽ xảy ra. Đờ tử cung hoặc khả năng co hồi của tử cung giảm chiếm 80% các
nguyên nhân gây băng huyết. Các nguyên nhân chính khác gồm có vị trí bám nhau bất thường
hoặc sót nhau, rách mô hoặc mạch máu trong vùng chậu và đường sanh dục, và rối loạn đông
máu.
1.3. Bệnh nguyên
Có thể chia làm 4 nhóm lớn (4T) [1],[8]:
Đờ tử cung (Tone): là nguyên nhân thường gặp nhất, nguy cơ cao ở các sản phụ.
Nguyên nhân phổ biến nhất của BHSS được báo cáo trong 80% trường hợp, gồm có:
• Tử cung quá căng: đa thai, đa ối, thai to.
• Chất lượng tử cung kém: sanh nhiều lần, tử cung dị dạng.
• Tử cung giãn do dùng thuốc: nifedipine, magnesium, beta-mimetics, indomethacin.
• Chuyển dạ nhanh, chuyển dạ kéo dài.

Trang 3 / 11
• Tăng co lâu bằng oxytocin, đa sản.
• Nhiễm trùng ối.
• Sử dụng các loại thuốc vô cảm đường toàn thân.
• U xơ tử cung.
Sót nhau (Tissue): thường gặp trong các trường hợp:
• Trở ngại trong co thắt tử cung: sót nhau, u xơ tử cung.
• Nhau bám bất thường: nhau cài răng lược, bánh nhau phụ, nhau bám góc tử cung,
nhau bám ở vách ngăn tử cung.
• Can thiệp không đúng cách trong thời kì sổ nhau: kéo dây rốn khi nhau chưa bong,
đẩy đáy tử cung, lộn tử cung.
• Kéo dài chuyển dạ giai đoạn 3.
Sang chấn đường sanh dục (Trauma): do sanh nhanh, cắt tầng sanh môn quá rộng.
Lộn tử cung do thủ thuật bóc nhau thô bạo. Vỡ tử cung, rách ổ tử cung, âm đạo.
Rối loạn đông máu (Thrombosis): Bệnh lý đông máu: Hemophilie, xuất huyết giảm
tiểu cầu, xơ gan, điều trị thuốc kháng đông,… Do nhau, thai: nhau bong non, thai lưu, tiền
sản giật gây xuất huyết giảm tiểu cầu, hội chứng HELLP, thuyên tắc ối,…
2. Phát hiện sốc ở những trường hợp BHSS
2.1. Định nghĩa sốc
Sốc do băng huyết sau sanh là một trong những nguyên nhân gây tử vong nhiều nhất
ở phụ nữ mang thai [19]. Sốc được định nghĩa là một tình trạng tưới máu mô kém (inadequate
tissue perfusion) và được xác định bởi sự xuất hiện của các dấu hiệu gồm nhịp tim nhanh, tụt
huyết áp và tổn thương các cơ quan (poor end-organ perfusion) [15].
Phát hiện sốc ở phụ nữ mang thai có thể gặp phải những khó khăn do tình trạng tăng
thể tích tuần hoàn trong thai kỳ [15]. Khi các dấu hiệu mất bù xuất hiện thì một lượng lớn
máu đã mất trước đó. Thể tích máu mẹ tăng lên đáng kể trong thai kỳ nhưng lượng hemoglobin
trong máu thì không tăng tuyến tính theo nên khi thai phụ vô sốc thì đó là một tình trạng khá
nặng. Do đó, sanh hiệu đo được ở thai phụ có thể không tương xứng với lượng hemoglobin
đã mất và các công cụ phát hiện sốc ở người bình thường có thể trở nên không hữu hiệu trong
thai kỳ [19].
2.2. Các công cụ phát hiện sốc [14]

Trang 5 / 11
Bảng 2. Giá trị dự đoán của các công cụ phát hiện tình trạng sốc
Tất cả các công cụ trên đều được khảo sát hồi cứu nên giá trị còn nhiều hạn chế, chỉ có
một vài trong số đó là có giá trị dự đoán thật sự (Bảng 2) [14]. Công cụ TBSS (Traumatic
Bleeding Severity Score) có giá trị diện tích dưới đường cong (AUROC) lên tới 0,986 nhưng
mô hình này khá phức tạp nên nên khá khó áp dụng trên thực tế lâm sàng.
Một điểm cần lưu ý là hầu hết các công cụ này được nghiên cứu trên bệnh nhân không
mang thai, do đó khả năng ứng dụng các mô hình này trên đối tượng mang thai còn bỏ ngỏ
[14].