
Ngày nhận bài: 13-03-2025 / Ngày chấp nhận đăng bài: 06-05-2025 / Ngày đăng bài: 09-05-2025
*Tác giả liên hệ: Phan Quốc Thái. Khoa Gây mê Hồi sức, Bệnh viện Đa khoa Tâm Anh, Thành phố Hồ Chí Minh, Việt Nam. E-mail:
bsphanquocthai@gmail.com
© 2025 Bản quyền thuộc về Tạp chí Y học Thành phố Hồ Chí Minh.
68 https://www.tapchiyhoctphcm.vn
ISSN: 1859-1779
Nghiên cứu Y học
Tạp chí Y học Thành phố Hồ Chí Minh; 28(5):68-75
https://doi.org/10.32895/hcjm.m.2025.05.09
So sánh hiệu quả phối hợp gây tê ống cơ khép liên tục
với tê khoang gian động mạch khoeo và bao sau khớp
gối sau thay khớp gối toàn phần
Phan Quốc Thái1,*, Lưu Quang Quân1, Ngô Xuân Điền1, Phạm Thanh Nam1, Đặng Khoa Học2, Lê
Trung Hiếu1, Lưu Kính Khương1
1Khoa Gây mê Hồi sức, Bệnh viện Đa khoa Tâm Anh, Thành phố Hồ Chí Minh, Việt Nam
2Trung tâm Chấn thương chỉnh hình, Bệnh viện Đa khoa Tâm Anh, Thành phố Hồ Chí Minh, Việt Nam
Tóm tắt
Đặt vấn đề: Gây tê ống cơ khép (OCK) được khuyến cáo cho người bệnh thay khớp gối (TKG), tuy nhiên thường cần
phải thêm thuốc giảm đau khác. Mặt khác, gây tê gian động mạch khoeo và bao sau khớp gối (IPACK) có tác dụng giảm
đau vùng sau gối. Hai kỹ thuật này có thể bỗ trợ nhau giảm đau cho người bệnh TKG.
Mục tiêu: So sánh lượng morphin cứu hộ, mức độ đau, vận động chi phẫu thuật trong 48 giờ đầu hậu phẫu giữa nhóm I
(tê OCK kèm tê IPACK) và nhóm C (tê OCK).
Đối tượng và phương pháp nghiên cứu: Thử nghiệm lâm sàng, ngẫu nhiên có nhóm chứng, mù đôi trên 80 người bệnh
TKG từ 12/2023-12/2024.
Kết quả: Trung vị tổng lượng morphin 24 giờ đầu hậu phẫu ở nhóm I ít hơn so với nhóm C, tương ứng 10 (5 – 14) mg và
15 (10 – 23) mg (p <0,01). Nhóm I cải thiện điểm đau khi nghỉ và vận động ở thời điểm 2, 6 và 12 giờ đầu hậu phẫu
(p <0,05). Không ghi nhận khác biệt lượng morphin tiêu thụ từ 24 đến 48 giờ hậu phẫu (p = 0,79) và sức cơ chi phẫu
thuật cả hai nhóm (p = 0,65).
Kết luận: Gây tê OCK phối hợp IPACK tăng hiệu quả giảm đau cho người bệnh TKG, giảm lượng morphin tiêu thụ và bảo
tồn sức cơ vận động của chi sau phẫu thuật.
Từ khóa: giảm đau sau mổ; thay khớp gối; gây tê ống cơ khép; gây tê IPACK

Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 5 * 2025
https://doi.org/10.32895/hcjm.m.2025.05.09 https://www.tapchiyhoctphcm.vn | 69
Abstract
COMPARATIVE EFFECTIVENESS OF CONTINUOUS ADDUCTOR CANAL
BLOCK COMBINED WITH INFILTRATION BETWEEN THE POPLITEAL
ARTERY AND CAPSULE OF THE POSTERIOR KNEE BLOCK AFTER TOTAL
KNEE ARTHROPLASTY
Phan Quoc Thai, Luu Quang Quan, Ngo Xuan Dien, Pham Thanh Nam, Dang Khoa Hoc, Le Trung
Hieu, Luu Kinh Khuong
Background: Adductor canal block (ACB) is recommended for patients undergoing total knee arthroplasty (TKA).
However, additional analgesics are often required. In addition, the interspace between the popliteal artery and capsule
of the posterior knee (IPACK) block provides analgesia to the posterior knee region. These two techniques can
complement each other in managing postoperative pain in TKA patients.
Objective: To compare rescue morphine consumption, pain levels, and postoperative limb mobility within the first 48
hours between group I (ACB combined with IPACK) and group C (ACB alone).
Methods: A double-blind, randomized controlled trial was conducted on 79 TKA patients from December 2023 to
December 2024.
Results: The median of total morphine consumption in the first 24 hours was significantly lower in group I at 10 (5 – 14)
mg compared to group C at 15 (10 – 23) mg (p <0.01), while morphine consumption from 24 to 48 hours postoperatively
showed no significant difference between two groups (p = 0.79). The group I demonstrated better pain control at rest
and during movement at 2-, 6-, and 12-hour postoperative follow-up (p <0.05). There was no significant difference in
postoperative limb strength between the two groups (p = 0.65).
Conclusion: The combination of ACB and IPACK block enhanced analgesic efficacy in TKA patients, reducing opioid
requirements while preserving postoperative motor function.
Keywords: postoperative pain; total knee arthroplasty; CACB, IPACK block
1. ĐẶT VẤN ĐỀ
Người bệnh sau thay khớp gối (TKG) có mức độ đau
trung bình đến nặng [1]. Chiến lược giảm đau tốt với gây tê
vùng cũng như vận động sớm sau phẫu thuật giúp tăng
cường chất lượng hồi phục và giảm thiểu các biến chứng do
đau [2]. Gây tê ống cơ khép liên tục (OCK) sau TKG đạt
được hiệu quả giảm đau kéo dài hơn so với gây tê một liều.
Tuy nhiên, kỹ thuật này vẫn chưa đủ phong bế cảm giác đau
ở vùng gối sau và thường phải yêu cầu thêm thuốc giảm đau
khác [3]. Hiện nay, các nghiên cứu cho thấy gây tê khoang
gian động mạch khoeo và bao sau khớp gối (IPACK) giảm
đau tốt đối với vùng gối sau và cũng không gây ức chế nhiều
sức cơ của chi phẫu thuật [4].
Gây tê OCK với gây tê IPACK về lý thuyết có thể bổ trợ
nhau khi giảm đau cho người bệnh TKG. Chúng tôi thực
hiện nghiên cứu đánh giá hiệu quả gây tê ống cơ khép liên
tục phối hợp tê thấm khoang gian động mạch khoeo và bao
sau khớp gối ở người bệnh phẫu thuật thay khớp gối để trả
lời câu hỏi khi phối hợp gây tê IPACK có làm tăng hiệu quả
giảm đau so với gây tê OCK liên tục đơn thuần hay không?.
Mục tiêu nghiên cứu
So sánh lượng morphin sử dụng, điểm đau khi nghỉ, điểm
đau khi vận động và sức cơ chi phẫu thuật trong 48 giờ đầu
sau phẫu thuật TKG.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP
NGHIÊN CỨU

Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 5* 2025
70 | https://www.tapchiyhoctphcm.vn https://doi.org/10.32895/hcjm.m.2025.05.09
2.1. Đối tượng nghiên cứu
Người bệnh phẫu thuật thay khớp toàn phần dưới gây tê
tủy sống tại bệnh viện Đa khoa Tâm Anh Thành phố Hồ Chí
Minh từ tháng 12/2023 đến tháng 12/2024.
2.1.1. Tiêu chuẩn chọn
Người bệnh tuổi từ 18 đến 80 và phân loại tình trạng sức
khỏe theo Hiệp hội Gây mê Hồi sức Hoa Kỳ (ASA) I-III.
2.1.2. Tiêu chuẩn loại trừ
Suy tim, suy thận giai đoạn 3-5. Tê tủy sống thất bại.
Người bệnh được tiêm morphin khoang dưới nhện, tê thấm
bao khớp gối.
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Nghiên cứu thử nghiệm lâm sàng, ngẫu nhiên có nhóm
chứng, mù đôi.
2.2.2. Cỡ mẫu
Ước tính để so sánh 2 trung bình:
n ≥
(
)
() = ,(, , )
, = 35
Theo Li D, trung bình morphin tiêu thụ sau gây tê OCK
liên tục trong 24 giờ đầu sau TKG là 16 ± 7,82 mg, phối hợp
gây tê OCK và IPACK giảm được 5,2mg lượng opioid tiêu
thụ trong 24 giờ [5]. Sai lầm loại I là 0,05, sai lầm loại II là
0,2%, dự trù mất mẫu 10%, chúng tôi thực hiện nghiên cứu
40 gười bệnh mỗi nhóm.
2.2.3. Phương pháp thực hiện
Người bệnh được xét chọn vào nghiên cứu khi khám tiền
mê đạt, sau đó trải qua phẫu thuật với gây tê tủy sống theo
phác đồ của khoa gây mê, bệnh viện Đa khoa Tâm Anh với
bupivacain 0,5%, liều 9-10 mg kèm 20 mcg fentanyl. Khi
đóng vết mổ người bệnh được thêm thuốc giảm đau gồm 1g
paracetamol, 30 mg ketorolac và 4 mg dexamethasone.
Khi đến phòng hồi tỉnh, theo thứ tự mở phong bì có kết quả
bên trong được tạo ngẫu nhiên bằng phần mềm R 4.0.5, người
bệnh được phân ngẫu nhiên vào nhóm I (gây tê OCK liên tục
+ IPACK) hoặc nhóm C (chỉ gây tê OCK liên tục). Bác sĩ thực
hiện gây tê là người đã có chứng nhận gây tê vùng dưới hướng
dẫn siêu âm, kinh nghiệm 50 lần gây OCK và 20 lần gây tê
IPACK. Máy siêu âm Sonosite M-Turbo hãng Fujifilm
SonoSite (Hoa kỳ), đầu dò thẳng tần số 3,5-10MHz và bộ
catheter Multiset Nanoline 21x50mm (Pajunk, Hoa Kỳ).
Nhóm I: Gây tê OCK: người bệnh nằm ngửa, gối gấp nhẹ
và xoay ngoài, bộc lộ vùng đùi và sát trùng với Povidine 10%.
Đặt đầu dò ngang mặt trước trong giữa đùi, quan sát cấu trúc
cơ may có dạng hình thang, động mạch và tĩnh mạch đùi tròn
ở dưới, thần kinh hiển nằm cạnh và ngoài động mạch đùi. Tiến
hành đi kim trong mặt phẳng siêu âm đến bờ dưới cơ may và
cạnh thần kinh hiển, dùng dung dịch NaCl 0,9% để xác định
đúng vị trí (quanh thần kinh hiển), đặt catheter vào khoang ống
cơ khép, lưu catheter 5cm, khâu cố định và kết nối catheter với
máy RythmicTM Evolution (hãng Micrel, Hy Lạp) bơm tự
động ngắt quãng Ropivacain 0,2% với liều 10ml mỗi 6 giờ.
Cùng tư thế này tiếp tục gây tê IPACK, đầu dò đặt ngang, mặt
ngoài gối phía trên nếp khoeo để thấy xương đùi và động mạch
khoeo trong cùng mặt phẳng. Đầu dò tiếp tục di chuyển lên
phía đầu, cho đến khi đường tăng âm gián đoạn chuyển thành
liên tục và có bóng lưng của thân xương đùi ngay trên lồi cầu.
Đi kim trong mặt phẳng đầu dò tiêm 15ml Ropivacain 0,2%
vào vị trí giữa động mạch khoeo và xương đùi.
Nhóm C: Người bệnh được đặt catheter OCK và liều thuốc
tê tương tự như nhóm I, tuy nhiên với gây tê IPACK chỉ đi kim
dưới siêu âm qua da mà không tiêm thuốc tê. Người bệnh cả
hai nhóm sau đó được giảm đau với 1g paracetamol mỗi 8 giờ,
30mg Ketorolac mỗi 12 giờ. Khi mức đau VAS > 3, giảm đau
cứu hộ với 50mg tramadol truyền tĩnh mạch, lập liều thứ 2
trong vòng 30 phút nếu không cải thiện. Trường hợp người
bệnh vẫn không giảm đau, tiếp tục tiêm mạch chậm 3 mg
morphin, lập liều sau mỗi 15 phút nếu đau, tối đa 3 lần trong
60 phút. Người bệnh được theo dõi mức độ đau, sức cơ của
chi tại các thời điểm 1 giờ, 2 giờ, 6 giờ, 12 giờ, 24 và 48 giờ
sau phẫu thuật. Ghi nhận giảm đau cứu hộ trong 24 và 48 giờ
sau phẫu thuật. Lượng tramadol sử dụng được quy đổi tương
đương với lượng morphin đường tĩnh mạch theo tỉ lệ 0,1:1 [6].
Người thu thập số liệu là bác sĩ gây mê khác với bác sĩ gây
tê và không biết phân nhóm của người bệnh. Số liệu được đối
chiếu với kết quả phân nhóm để nhập liệu và phân tích.
2.2.4. Biến số nghiên cứu
Biến số kết cục chính: Lượng morphin sử dụng trong 24
và 48 giờ sau phẫu thuật (mg).
Biến số kết cục phụ: Thời điểm yêu cầu giảm đau cứu hộ.
Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 5 * 2025
https://doi.org/10.32895/hcjm.m.2025.05.09 https://www.tapchiyhoctphcm.vn
|
71
Sức cơ chi phẫu thuật tại thời điểm 24 và 48 giờ sau phẫu
thuật. Té ngã trong lúc vận động.
Đánh giá sức cơ của chi có kháng lực gồm 5 bậc:
Bậc 0: không có sự co cơ.
Bậc 1: Co cơ nhưng không tạo được cử động chi.
Bậc 2: Cử động chi ở mặt phẳng không trọng lực.
Bậc 3: Cử động hết tầm ở mặt phẳng có trọng lực
Bậc 4: Cử động hết tầm trong mặt phẳng có trọng lực và
kháng lực nhẹ
Bậc 5: Cử động không bị hạn chế do kháng lực.
Biến số kiểm soát: điểm đau đánh giá qua thang điểm
đánh giá đau bằng mắt (VAS) khi nghỉ và vận động tại các
thời điểm 1 giờ, 2 giờ, 6 giờ, 12 giờ, 24 giờ và 48 giờ sau
phẫu thuật.
Thang điểm đánh giá đau bằng mắt (VAS): 0 điểm là
không đau, từ 1 đến 2 là đau nhẹ, từ 3 đến 4 là đau vừa, từ 5
đến 6 là đau nhiều và từ 7 đến 10 là đau rất dữ dội.
Biến số mô tả đặc điểm dân số nghiên cứu: Tuổi, giới tính,
cân nặng, chiều cao, chỉ số khối cơ thể (BMI), phân loại ASA,
thời gian phẫu thuật.
2.2.5. Xử lý và phân tích dữ liệu
Số liệu được phân tích theo bậc protocol bằng phần mềm
R 4.0.5. Kiểm định phân phối chuẩn bằng phép kiểm
Shapiro-Wilk, biến số định lượng trình bày qua trung bình
± độ lệch chuẩn (phân phối chuẩn) hoặc trung vị và tứ phân
vị (phân phối không chuẩn). Biến số định tính thể hiện bằng
tần suất và tỷ lệ. Dùng t-test đánh giá mức độ đau và Mann–
Whitney–Wilcoxon test đánh giá lượng morphin tiêu thụ ở
hai nhóm. Sự khác biệt có ý nghĩa thống kê khi p <0,05g
đo MSPSS.
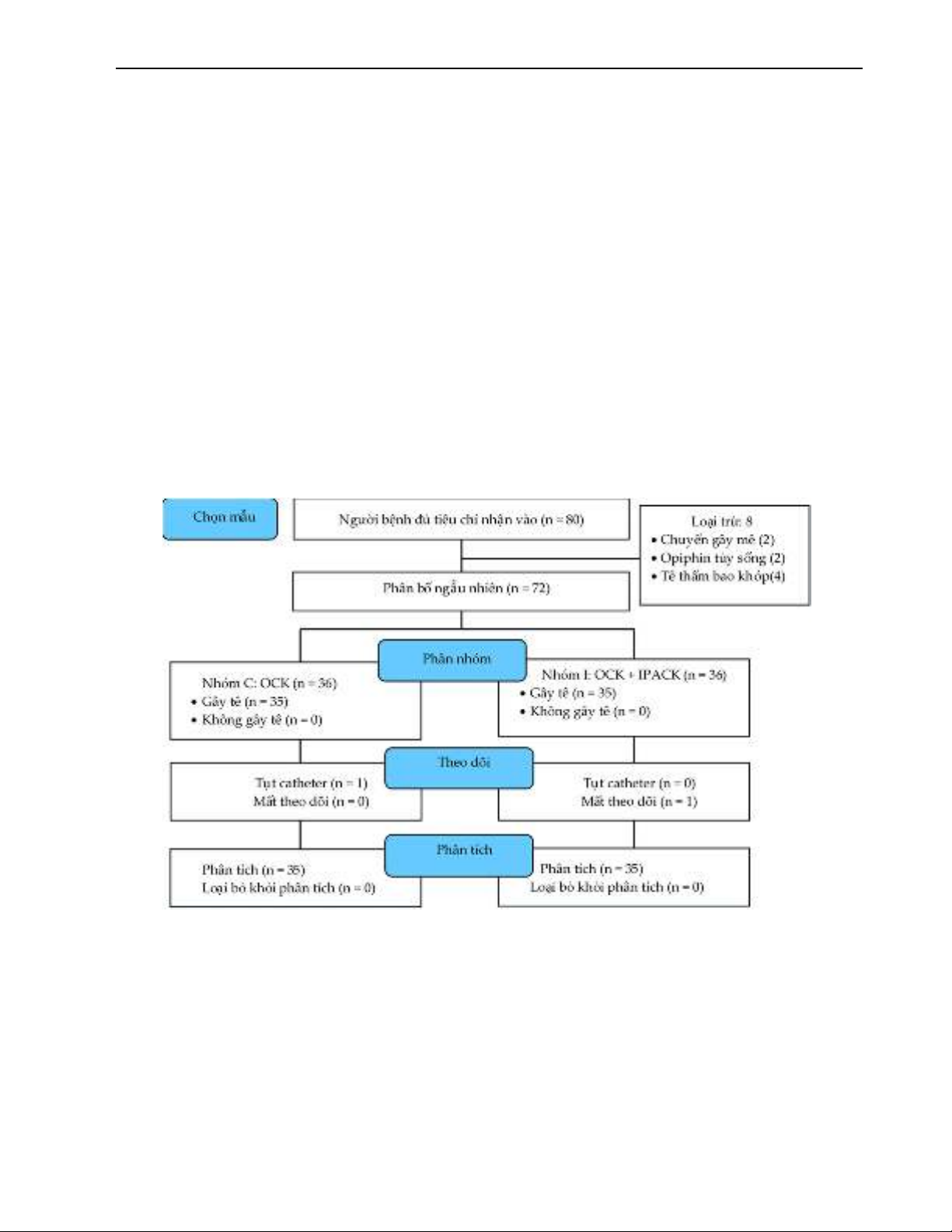
Hình 1. Lưu đồ nghiên cứu
3. KẾT QUẢ
Có 80 người bệnh phẫu thuật TKG chương trình tại bệnh
viên Tâm Anh thỏa tiêu chí nhận vào nghiên cứu. Chúng tôi
loại 2 trường hợp vì tê tủy sống thất bại chuyển mê mặt nạ
thanh quản, loại 2 trường hợp người bệnh được tiêm morphin
khoang dưới nhện và 4 trường hợp khác bị loại vì đã tê thấm
bao khớp gối. Còn lại 72 người bệnh phân ngẫu nhiên đều
hai nhóm. Trong quá trình theo dõi, một trường hợp nhóm C
bị loại do tụt catheter OCK khi tập vận động. Tương tự, một
trường hợp nhóm I cũng bị loại vì mất theo dõi trong quá
trình thu thập số liệu (Hình 1).
Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 5* 2025
72 | https://www.tapchiyhoctphcm.vn https://doi.org/10.32895/hcjm.m.2025.05.09
Phân tích các đặc điểm của 35 người bệnh tham gia nghiên
cứu ở mỗi nhóm gồm tuổi, giới tính, BMI, và phân loại ASA
và thời gian phẫu thuật, đều có phân phối chuẩn. Chúng tôi
không tìm thấy sự khác biệt về đặc điểm người bệnh giữa hai
nhóm (p >0,05) (Bảng 1).
Bảng 1. Đặc điểm người bệnh nghiên cứu
Nhóm C
(n = 35)
Nhóm I
(n = 35) p
Tuổi (năm) 66,6 ± 7* 64,7 ± 5,6 0,22
Giới
Nữ 30 (85,7)† 32 (91,4) 0,45
Nam 5 (14,3) 3 (8,6)
BMI (kg/m2) 26 ± 3,9 24,7 ± 2,7 0,1
ASA
II 31 (88,6) 28 (80) 0,5
III 4 (11,4) 7 (20)
Thời gian phẫu
thuật (phút) 80 ± 18 75,5 ± 8,8 0,18
* Trung bình ± độ lệch chuẩn; † tần số (tỷ lệ %)
ASA: phân loại sức khỏe theo Hiệp hội Gây mê Hồi sức Hoa Kỳ. BMI: chỉ
số khối cơ thể
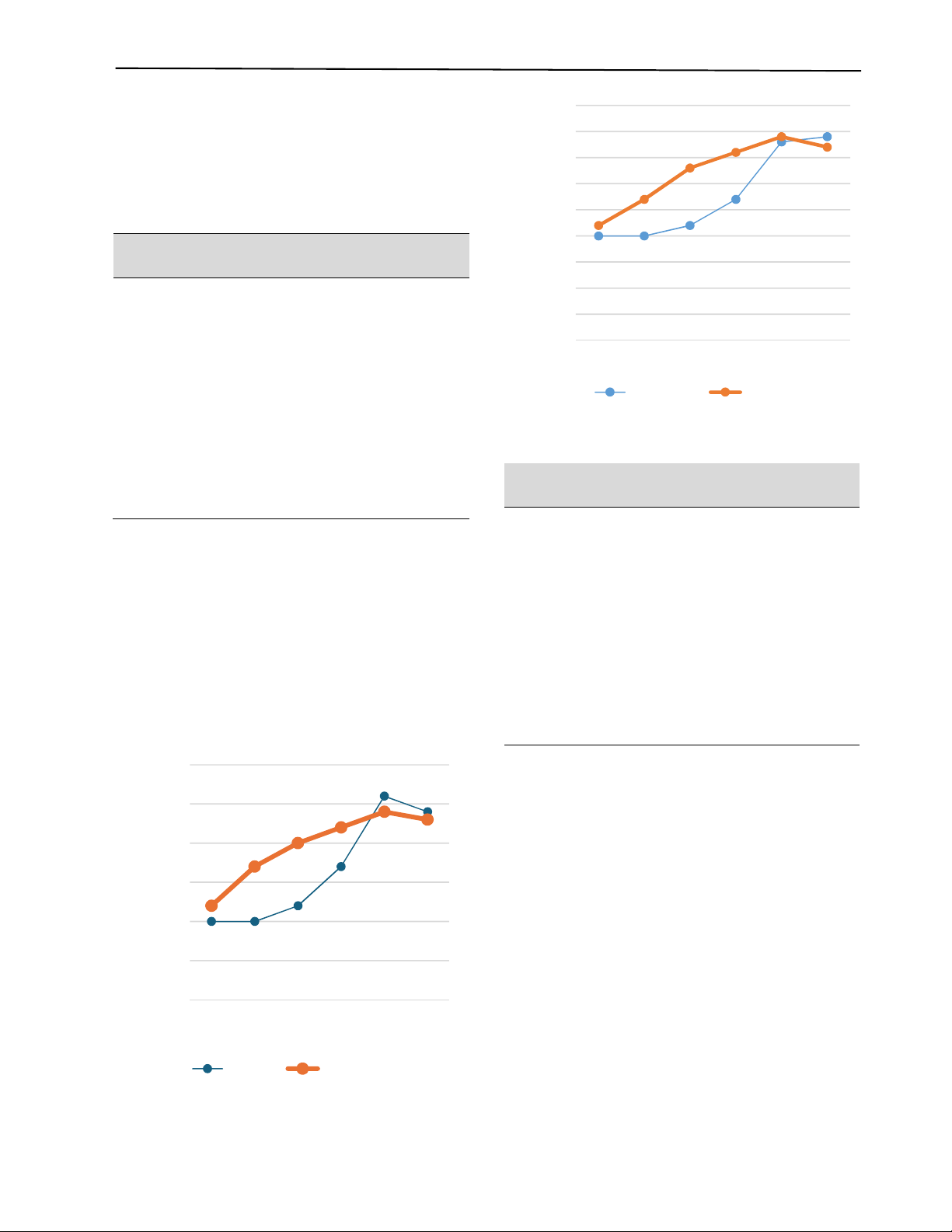
Người bệnh ở cả hai nhóm có mức độ đau ít khi nghỉ và
đau mức độ trung bình khi vận động. Điểm đau VAS khi nghỉ
và VAS khi vận động ở nhóm I thấp hơn có ý nghĩa so với
nhóm C tại các thời điểm 2 giờ, 6 giờ, 12 giờ hậu phẫu
(p <0,05). Trong khi điểm đau VAS tại các thời điểm 1 giờ,
24 giờ và 48 giờ ở cả hai nhóm khi phân tích không có khác
biệt nhau. (p >0,05) (Hình 2, 3).
Hình 2. Mức độ đau khi nghỉ
Hình 3. Mức độ đau khi vận động
Bảng 2. Đánh giá hiệu quả giảm đau ở 2 nhóm
Nhóm C
(n = 35)
Nhóm I
(n = 35) p
Thời điểm giảm
đau cứu hộ đầu
tiên (giờ)
11,1 ± 6,4 *
16,7 ± 4,5
<0,01
Lượng morphin cứu hộ (mg)
0 - 24 giờ 15 (10 – 23)‡ 10 (5 – 14)‡ <0,01
24 - 48 giờ 18
(15 – 24,5)
20
(19 - 23) 0,79
Sức cơ chi phẫu thuật 24 giờ
Mức 3 2 (5,7)† 3 (8,6) 0,65
Mức 4 33 (94,3) 32 (91,4)
* Trung bình ± độ lệch chuẩn; † tần số (tỷ lệ %); ‡ Trung vị và tứ phân vị
Thời điểm yêu cầu giảm đau cứu hộ lần đầu ở nhóm can
thiệp sớm hơn 5,6 giờ so với nhóm chứng, thời điểm này
tương ứng ở hai nhóm là 11,1 giờ và 16,7 giờ (p < 0,01). So
sánh trung vị của tổng lượng morphin trong 24 giờ đầu sau
phẫu thuật, nhóm I ít hơn 5mg khi so với nhóm C (p < 0,01).
Tuy nhiên, thời điểm từ 24 đến 48 giờ sau phẫu thuật lượng
morphin sử dụng không ghi nhận sự khác biệt giữa 2 nhóm
(p = 0,79) (Bảng 2).
Sức cơ vận động của chi phẫu thuật đánh giá tại thời điểm
24 và 48 giờ đầu sau thay khớp gối không có sự khác biệt ở
nhóm can thiệp và nhóm chứng (p = 0,65). Người bệnh chỉ
yếu chi ở mức độ nhẹ và không ảnh hưởng đến khả năng gập,
duỗi gối cũng như thực hiện các bài tập vận động đi lại sau
phẫu thuật. Chúng tôi không ghi nhận trường hợp nào người
bệnh bị té ngã trong lúc theo dõi.
1 1
1,2
1,7
2,6
2,4
1,2
1,7*
2*
2,2* 2,4 2,3
0
0.5
1
1.5
2
2.5
3
1h 2h 6h 12h 24h 48h
Nhóm I Nhóm C
Điểm đau VAS khi nghỉ
*: p < 0,05
2 2 2,2
2,7
3,8 3,7
2
2,7*
3,2*
3,6*
3,9 3,9
0
0.5
1
1.5
2
2.5
3
3.5
4
4.5
1 2 6 12 24 48
Điểm đau VAS khi vận động
Nhóm I Nhóm C
*: p < 0,05























![Giáo trình Bệnh học nội khoa - Trường Cao đẳng Y dược Hà Nội [Mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251209/laphong0906/135x160/51721770719192.jpg)


