Nghiên cứu Y họ
c
Y Học TP. Hồ Chí Minh * Tập 25 * Số 1 * 2021
Chuyên Đề Chẩn Đoán Hình Ảnh - Sinh Học Phân Tử
85
GIÁ TRỊ CỦA CHỤP CẮT LỚP VI TÍNH
TRONG PHÂN BIỆT DÀY THÀNH TÚI MẬT
DO UNG THƯ VỚI CÁC NGUYÊN NHÂN LÀNH TÍNH KHÁC
Đỗ Đỗ Như
1
, Đỗ Hải Thanh Anh
1
, Trần Thị Mai
Thùy
1
, Đặng Nguyễn Trung An
1
,
Lâm Thanh Ngọc
1
, Phạm Ngọc Hoa
2
TÓM TẮT
Đặt vấn đề: Ung thư túi mật là bệnh hiếm gặp tuy nhiên có tiên lượng xấu, thường được phát hiện muộn.
Dày thành túi mật là một dấu hiệu thường gặp trên hình ảnh học, dấu hiệu này gặp trong gần 1/3 các trường
hợp ung thư túi mật và trong rất nhiều bệnh lý lành tính khác của túi mật. Việc chẩn đoán chính xác trước phẫu
thuật giữa hai nhóm bệnh này rất quan trọng.
Mục tiêu: Xác định các đặc điểm hình ảnh trên cắt lớp vi tính có giá trị trong phân biệt ung thư túi mật với
các bệnh lý lành tính khác của túi mật trên bệnh nhân có dày thành túi mật.
Đối tượng và phương pháp: Hình ảnh cắt lớp vi tính bụng chậu của 28 bệnh nhân ung thư túi mật và 47
bệnh nhân mắc các bệnh lý lành tính của túi mật (dựa trên kết quả giải phẫu bệnh) được thu nhận trong khoảng
thời gian từ 1/2016 đến 6/2020, tại bệnh viện Đại học Y Dược Thành phố Hồ Chí Minh. Phân tích đặc điểm hình
ảnh trên cắt lớp vi tính bao gồm các dấu hiệu trực tiếp của thành túi mật, các dấu hiệu tổn thương gián tiếp và
đặc điểm tăng quang của thành túi mật sau tiêm thuốc tương phản để tìm ra các dấu hiệu có giá trị giúp phân
biệt hai nhóm bệnh nhân.
Kết quả: Trong các dấu hiệu tổn thương trực tiếp của thành túi mật thì dày thành không đều, dày khu trú
và mất liên tục lớp niêm mạc là các dấu hiệu gợi ý ung thư túi mật hơn là các bệnh lý lành tính. Tất cả các dấu
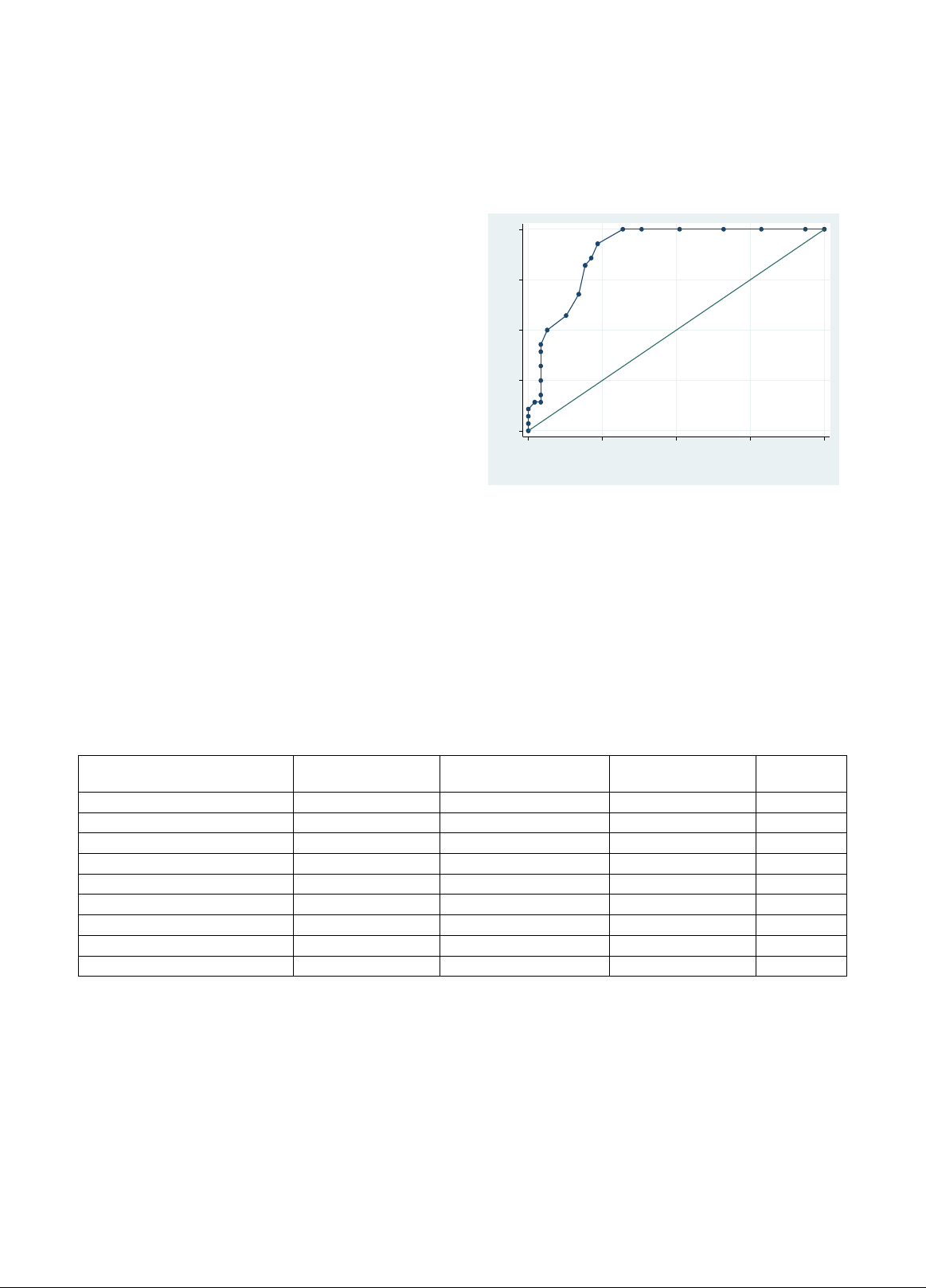
hiệu gián tiếp đều có sự khác biệt giữa hai nhóm bệnh. Tăng quang dạng một lớp, không đồng nhất (type 1) là
kiểu tăng quang chính của ung thư túi mật (71%). Khi chọn kiểu tăng quang type 1 để dự đoán ác tính thì độ
nhạy, độ đặc hiệu và giá trị tiên đoán dương tương ứng là 71%, 96% và 91%.
Kết luận: Cắt lớp vi tính là một phương tiện đáng tin cậy trong đánh giá một tổn thương dạng dày thành
của túi mật là lành tính hay ác tính. Trong đó dày thành túi mật không đều, dày khu trú hay mất liên tục lớp
niêm mạc là các dấu hiệu gợi ý ung thư túi mật cao nhất. Ngoài ra đặc điểm tăng quang dạng một lớp không
đồng nhất (type 1) của thành túi mật cũng là một dấu hiệu hữu ích giúp gợi ý tổn thương ác tính.
Từ khóa: ung thư túi mật, dày thành túi mật
ABSTRACT
THE VALUE OF CT SCAN IN DIFFERENTIATION
BETWEEN MALIGNANT AND BENIGN GALLBLADDER WALL THICKENING
Do Do Nhu, Do Hai Thanh Anh, Tran Thi Mai Thuy, Dang Nguyen Trung An, Lam Thanh Ngoc,
Pham Ngoc Hoa * Ho Chi Minh City Journal of Medicine * Vol. 25 - No 1 - 2021: 85-91
Background: Gallbladder carcinoma is a rare disease with a late diagnosis and poor prognosis. Gallbladder
wall thickening is one of the most common finding on radiologic examination, this finding is seen in
approximately one-third of gallbladder carcinomas and in many other benign conditions. An accurate
differentiation between these two groups is very important for treatment planning.
1
Bộ môn Chẩn đoán Hình ảnh, Đại học Y dược TP. HCM
2
Hội Chẩn đoán Hình ảnh TP. HCM
Tác giả liên lạc: BS. Đỗ Đỗ Như ĐT: 0365835868 Email: dodonhu@gmail.com