
20
THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 20, Số 1, Tháng 6 – 2020
Song thai
Võ Minh Tuấn*
Đa thai chiếm tỉ lệ 1- 1,5% các trường hợp sanh, thường tăng với số lần sanh và tuổi sản phụ.
Đa thai được xếp vào nhóm thai kỳ có nguy cơ cao, tỉ lệ tử vong chu sinh khoảng 14% đến
20%. Đa thai là một bất thường nhưng không phải là một bệnh lý. Phạm vi bài viết tập trung
vào song thai. Có hai loại song thai: Song thai hai trứng và song thai một trứng.
Song thai hai trứng có thể do yếu tố di truyền, tuổi mẹ cao, yếu tố gia đình, số lần sanh. Song
thai còn có thể do dùng thuốc kích thích rụng trứng trong điều trị vô sinh. Song thai một
trứng không có liên quan đến yếu tố di truyền mà thường do đột biến trong quá trình phát
triển của hợp tử.1
Song thai hai trứng
Là song thai dị hợp tử, chiếm khoảng 70%
các trường hợp song thai. Hai thai nhi là
kết quả của hai sự thụ tinh khác nhau
bởi hai noãn với hai tinh trùng khác
nhau. Hai noãn có thể rụng từ một
buồng trứng hoặc từ hai buồng trứng.
Hai tinh trùng có thể từ cùng một người
đàn ông hoặc từ hai người khác nhau.
Hai sự thụ tinh có thể xảy ra trong cùng
một lần giao hợp, hoặc hai lần giao hợp
khác nhau nhưng trong cùng một chu kỳ
kinh nguyệt – gọi là sự bội thụ tinh đồng
kỳ. Sự bội thụ tinh khác kỳ không thấy
xảy ra ở loài người.
Hai thai nằm trong hai buồng ối riêng, có
bánh nhau và màng ối riêng nên có vách
ngăn hai buồng ối gồm 4 lớp: hai màng ối
(nội sản mạc), hai màng đệm (trung sản
mạc). Mỗi thai nhi có riêng một bánh nhau
với hai hệ tuần hoàn thai nhi riêng biệt.
Hai bánh nhau có thể nằm tách biệt trong
lòng tử cung nếu hai vị trí đậu thai cách xa
nhau, hoặc nằm sát thành một khối, nếu
hai vị trí đậu thai gần nhau. Tuy nhiên
trong trường hợp sau, giữa hai bánh nhau
không có thông nối tuần hoàn và quan sát
mặt nhau về phía mẹ, ta thấy có một
đường phân cách giữa hai bánh nhau.
_________________________________________
*Bộ môn Sản ĐHYD TP.HCM; DĐ: 0909727199
Email:vominhtuan@ump.edu.vn
Song thai hai trứng có thể cùng hoặc khác
giới tính và khác nhau về các đặc tính di
truyền học.
Song thai một trứng
Là song thai đồng hợp tử, chiếm khoảng
30% các trường hợp song thai, tỉ lệ dị tật
gấp đôi song thai hai trứng. Hai thai nhi là
kết quả từ sự thụ tinh của một noãn với
một tinh trùng. Trong quá trình phân chia
và biệt hóa tế bào, hợp tử đột nhiên phát
triển phân đôi thành hai thai nhi. Tùy theo
thời điểm phân đôi sớm hay muộn mà ta
có các loại song thai khác nhau (hình 1).
Song thai một trứng, hai nhau, hai ối:
chiếm 32% các trường hợp song thai. Sự
phân chia xảy ra rất sớm, khoảng 1-3 ngày
sau khi thụ thai, trước khi khối tế bào
trong thành lập và lớp tế bào ngoài của
phôi nang biệt hóa thành nhau thai. Về mặt
giải phẫu học giống như song thai hai
trứng.
Song thai một trứng, một nhau, hai ối:
chiếm 66% các trường hợp song thai. Sự
phân chia xảy ra vào khoảng ngày thứ năm
sau thụ thai, khi khối tế bào trong đã thành
lập và lớp tế bào ngoài đã biệt hóa nhưng
túi ối chưa xuất hiện. Mỗi thai nhi nằm
trong một buồng ối riêng nhưng giữa hai
buồng ối chỉ gồm hai lớp màng ối (nội sản
mạc) Hai thai nhi có bánh nhau chung với
hai hệ tuần hoàn thông thương nhau. Song
thai một trứng, một nhau, một ối: chiếm

21
TỔNG QUAN Y VĂN
khoảng 2% các trường hợp song thai. Sự
phân chia xảy ra muộn, khoảng 8- 10
ngày sau thụ thai, lúc túi ối bắt đầu xuất
hiện. Hai thai nhi nằm trong một buồng ối
không có màng nào ngăn cách giữa hai
thai nhi. Hai dây rốn cùng đi vào một bánh
nhau chung. Hai hệ tuần hoàn hai thai
thông thương nhau. Song thai một trứng
luôn luôn cùng phái tính và giống nhau về
các đặc tính di truyền.
Hình 1: các hình thái song thai 1 trứng
Nếu sự phân chia không hoàn toàn do xảy
ra muộn hơn nữa, hai thai bị dính ở một
phần thân thể hoặc có chung một cơ quan
nào đó.
Trường hợp có thông thương tuần hoàn,
có thể là thông nối động mạch – động
mạch hay thông nối tĩnh mạch – tĩnh
mạch (thường nằm nông, quan sát thấy ở
mặt nhau về phía thai nhi, tức là sát bên
dưới của màng nội sản mạc) hay thông
nối động mạch – tĩnh mạch (thường nằm
sâu trong múi nhau). Khi có hiện tượng
thông nối động mạch – tĩnh mạch sẽ xảy
ra hiện tượng truyền máu thai nhi. Máu
dồn nhiều về một thai nhi, làm thai này
phát triển to béo, đôi khi phù nề, tăng
hồng cầu, trong khi thai còn lại ốm còi,
thiếu máu thậm chí teo và chết đi.
Chẩn đoán
Siêu âm là công cụ tốt nhất để chẩn đoán
sớm song thai và các đặc tính như tuổi
thai, số lượng nhau và ối. Chắc chắn là
song thai 2 trứng khi có hình ảnh 2 bánh
nhau hoặc giới tính khác biệt. Nếu chỉ thấy
một khối nhau, cần khảo sát kỹ các dấu
hiệu giúp phân định song thai 1 buồng ối
hay 2 buồng ối bằng cách tìm màng ngăn
cách như: đỉnh của dấu lambda, hình T, độ
dày và số lượng các lớp màng ối.2
Sàng lọc lệnh bội trong thai kỳ song thai
bằng free cell DNA máu mẹ. Nếu thực
hiện thì cần làm sớm vì để qua tam cá
nguyệt II giá trị dương tính giả sẽ cao hơn.
Nếu kết quả nghi ngờ cần làm nhiễm sắc
thể đồ cho riêng từng thai nhi vì ngay cả
song thai 1 trứng cũng có thể có sự khác
biệt.3
Trong song thai 1 trứng những di tật bẩm
sinh lớn có thể đồng thời xảy ra trên cả 2
thai tới 20%. Cần lưu ý khảo sát kỹ về
hình ảnh giải phẫu trong siêu âm sớm và
bổ sung thêm khảo sát bệnh lý tim bẩm
sinh vào tuần 18-22 trên song thai 1 trứng.4
Diễn tiến thai kỳ
Diễn tiến song thai thường ít khi tới đủ
ngày vì nhiều biến chứng.
Sẩy thai thường rất sớm, khó đánh giá
được, nếu không xem xét kĩ phần tổ chức
được tống xuất ra.
Thai chết lưu thường gặp trong song thai
một trứng do mất cân bằng tuần hoàn giữa
hai thai. Thai chết lưu ít gặp ở song thai
hai trứng. Số liệu nghiên cứu trên thai kỳ
IVF cho thấy 15% đến 36% một thai sẽ

22
THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 20, Số 1, Tháng 6 – 2020
lưu trong song thai 2 ối. Bệnh suất và tử
suất cao hơn hẳn trong song thai. Một thai
chết sau 20 tuần thường có suất độ 5%
trong các thai kỳ song thai. Điều này do
thông nối mạch máu bất thường trong song
thai 1 ối và hệ quả là thai còn lại sẽ bị hạ
huyết áp, thiếu máu hay thiếu máu cục bộ
làm tăng tử suất của thai còn lại. Chính vì
vậy có khuyến cáo nên chấm dứt thai kỳ ở
song thai 1 buồng ối khi 1 thai chết ỏ tuần
thứ 26 vì tốt hơn theo dõi tiếp.5
Sanh non trong đa thai vẫn thường xảy ra
(34%) dù có sự phát triển của ngành sản
khoa hiện nay, nhất là về mặt chăm sóc
trước sanh – vì những yếu tố thuận lợi như
do tử cung căng quá mức, do vị trí nhau
bám có thể là tiền đạo gây chảy máu
nhiều, do ối dễ vỡ sớm, hoặc do suy thai
trong tử cung. Tới thời điểm hiện tại chưa
có bằng chứng y học rõ ràng nào về hiệu
quả các phương pháp phòng ngừa sinh non
ở các thai kỳ song thai.
Thai chậm phát triển trong tử cung gấp 10
lần so với một thai, khó xác định trước khi
sanh. Thông thường người ta dựa vào sự
phát triển của các chỉ số thai nhi qua siêu
âm. Tuy nhiên các tiêu chuẩn âm học để
chẩn đoán thai chậm tăng trưởng trong tử
cung dành riêng cho song thai vẫn chưa rõ
ràng, với độ tin cậy thấp. Thai chậm tăng
trưởng trong tử cung gặp nhiều trong song
thai hơn đơn thai, thường xác định bởi hai
tiêu chuẩn: (1) Trọng lượng thai dưới bách
phân vị 10th so với biểu đồ phát triển của
dơn thai thường, hoặc (2) Chênh lệch hơn
20% giữa ước lượng trong lương giữa thai
nhỏ và thai lớn. Các phát hiện này thường
bắt đầu trong giai đoạn 20 đến 28 tuần.6
Đa ối trong song thai có thể gặp cả hai
dạng đa ối cấp và đa ối mạn. Đa ối cấp
phát triển khoảng 3 tháng giữa của thai kỳ,
tiến triển nhanh gây khó chịu, mệt mỏi
nhiều, thường phải chấm dứt thai kỳ sớm.
Đa ối mạn thường chỉ gây sanh non do tử
cung căng quá mức, có thể đi kèm đẻ khó
do ngôi thai không bình chỉnh tốt, sa dây
rốn. Biến chứng mạch máu thận thường
gặp nhất là hội chứng tiền sản giật – sản
giật. Thai có thể bị chết trong bụng mẹ,
hoặc suy thai mạn, hoặc suy thai trong
chuyển dạ. Dị tật bẩm sinh, hai thai dính
nhau, có thể ở đầu, ngực, bụng.
Nhau tiền đạo thường gặp hơn trong một
thai. Gây xuất huyết nhiều làm nặng thêm
tình trạng thiếu máu sẵn có.
Cao huyết áp thai kỳ song thai gấp 4 lần
trong một thai. Tỉ lệ thiếu máu thiếu sắt
trong thai kỳ trong song thai cũng cao hơn
rất nhiều so với đơn thai.
Tất cả các loại song thai đều có nguy cơ
tăng khả năng sinh non, dị tật bẩm sinh,
thai chậm tăng trưởng trong tử cung. Song
thai 1 trứng các nguy cơ kể trên cao hơn
nhiều so với song thai 2 trứng. Song thai 1
trứng còn tiềm ẩn nguy cơ của song thai
dính, hội chứng thôngtruyền máu thai nhi,
đảo lộn thông động tĩnh mạch, thai chậm
tăng trưởng chon lọc, thiếu máu đa hồng
cầu, dây rốn tắc nghẽn cơ học.
Xử trí trong thai kỳ
Nên thực hiện đo NST và SA đánh giá
nước ối mỗi tuần một lần cho các loại song
thai từ tuần 32. Nếu nghi ngờ thai chậm
tăng trưởng cần thực hiện sớm và thường
xuyên hơn. Với song thai 1 ối cần theo dõi
sát như trên bắt đầu từ tuổi thai 28 tuần.
Theo dõi thai kỳ đều đặn để đánh giá đúng
mức tình trạng thai. Theo dõi ảnh hưởng
của đa thai đối với mẹ: mệt mỏi, khó thở.
Tăng cân trong thai kỳ song thai khoảng
12-24 kg. Chọn lọc thời điểm sinh cho thai
kỳ song thai không nguy cơ khác phụ
thuộc vào hình thai nhau và ối. Nhưng
thường sinh non tự nhiên và sinh sớm do
chỉ định y khoa chiếm 50% thai kỳ song
thai. Do đó lựa chọn này cần cá thể hóa
tùy tình huống, xem xét:7
• Song thai 2 nhau 2 ối: 38+0 đến 38+6
tuần.
• Song thai 1 nhau 2 ối 36+0 đến 36+6
tuần.
• Song thai 1 nhau 1 ối có thể sớm hơn.
23
TỔNG QUAN Y VĂN
Trong chuyển dạ
Thường gặp chuyển dạ kéo dài hoặc sổ
thai chậm do cơn gò tử cung yếu. Đẻ khó
do nguyên nhân động học thường gặp do
rối loạn cơn co.
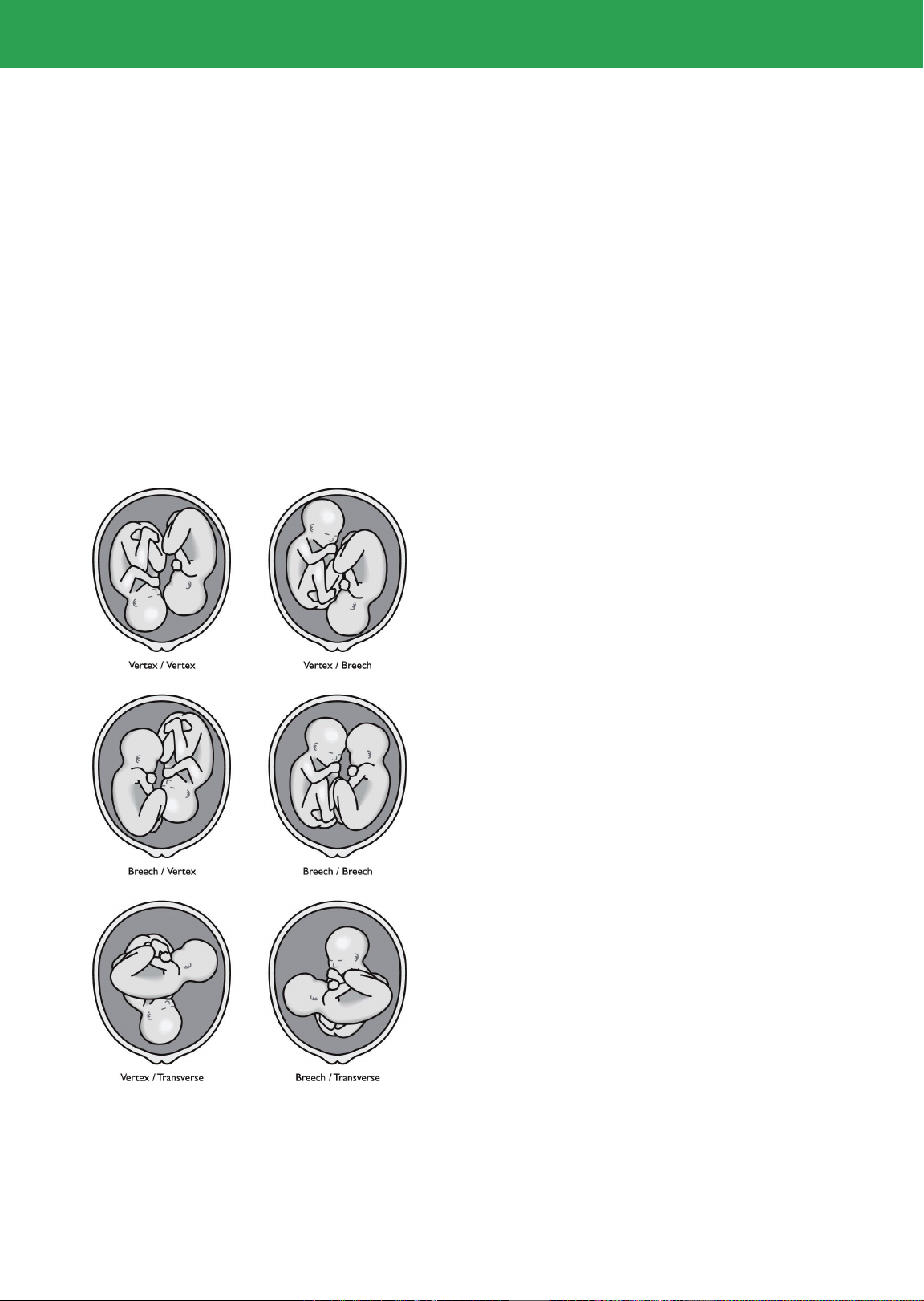
Đối với con so thường là hai ngôi dọc
(92,5%), có thể là hai ngôi đầu (44,5%),
hoặc một đầu một mông (38%), hoặc hai
ngôi mông (10%).
Đối với sản phụ đa sản hoặc con so có
kèm tử cung dị dạng có thể gặp một ngôi
dọc, một ngôi ngang (7,3%) hoặc hai ngôi
ngang cùng chiều hay ngược chiều (0,2%).
Phương pháp sinh phụ thuộc vào đặc điểm
của từng ca (hình 2)
Hình 2: Các kiểu thế song thai trong
chuyển dạ
• Song thai 2 ối 2 ngôi đầu sanh ngả âm
đạo nếu không có chỉ định mổ lấy thai.
• Song thai 2 ối, ngôi đầu thai 1, ngôi 2
không ngôi đầu nên sinh thường sau đó đại
kéo thai bé 2 nhưng bác sỹ thực hành cần
có kinh nghiệm và có đồng thuận của sản
phụ.
• Khi thai 1 không phải ngôi chỏm, chỉ
định mổ lấy thai tuyệt đối.
Có vết mổ cũ lấy thai trước. Không có số
liệu hỗ trợ mạnh. Tuy nhiên nên mổ lấy
thai ở song thai có VMC 2 lần trở lên. Nếu
là vết mổ cũ 1 lần có thề theo dõi sát thử
thách sinh ngả âm đạo nhưng phải cá thể
hóa điều trị, tùy kinh nghiêm lâm sàng và
cam kết đồng thuận của sản phụ.8
Các phương pháp gây chín mùi Cổ tử cung
và khởi phát chuyển dạ hay dung oxytocin
tăng co cũng giống như phác đồ đơn thai.9
Monitor đánh giá trên 2 thai riêng biệt.
Nếu sử dụng 2 máy kết hợp đo thì cần
đồng bộ hóa các thông số 2 máy với nhau.
Giảm đau sản khoa cũng thực hiện giống
đơn thai. Chúng cứ cho thấy không anh
hưởng tới sức khỏe thai trong chuyển dạ.
Cần giảm đau đầy đủ và kiểm tra tử cung
sau sinh. Vô cam trong mổ sinh không có
gì thay đổi so với đơn thai.
Khuyến cáo nên sinh song thai tại phòng
mổ để nếu cần thiết có thể chuyển mổ
ngay.
Song thai 1 nhau không nên trì hoãn kẹp
rốn do có thể không kiểm soát được hệ
thống thông nối mạch giữa các thai nhi.10
Xử trí sổ thai trong song thai gồm bốn
giai đoạn :
–Giai đoạn một : đỡ sanh thai thứ nhất.
–Giai đoạn hai : ngay sau khi sổ thai
thứ nhất phải kiểm tra lại ngôi, thế,
kiểu thế thai thứ hai, nghe lại tim thai.
–Giai đoạn ba
: đỡ sanh thai thứ hai.
Nếu là ngôi dọc, chờ đợi sanh tự nhiên
trong vòng 15 phút – 30 phút. Nếu cơn
co tử cung yếu, có thể tăng co với
oxytocin. Nếu là ngôi ngang, phá ối,

24
THỜI SỰ Y HỌC, Chuyên đề SỨC KHỎE SINH SẢN, Tập 20, Số 1, Tháng 6 – 2020
sau đó áp dụng thủ thuật nội xoay thai
và đại kéo thai nếu đủ điều kiện.
–Giai đoạn bốn : sổ nhau, thường sổ
một lần. Phải kiểm tra kỹ bánh nhau để
đánh giá là song thai một trứng hay hai
trứng (tử vong chu sinh của hai loại
song thai này khác nhau) phát hiện các
dị dạng của bánh nhau có thể liên quan
đến những dị tật thai nhi để xử trí sớm.
Đề phòng băng huyết sau sanh vì dễ bị
đờ tử cung.
Tài liệu tham khảo
1. Adashi EY. Seeing double: a nation of twins
from sea to shining sea. Am J Obstet Gynecol
2016; 214:311.
2. Ewigman BG, Crane JP, Frigoletto FD, et al.
Effect of prenatal ultrasound screening on
perinatal outcome. RADIUS Study Group. N
Engl J Med 1993; 329:821.
3. Canick JA, Kloza EM, Lambert-Messerlian GM,
et al. DNA sequencing of maternal plasma to
identify Down syndrome and other trisomies in
multiple gestations. Prenat Diagn 2012;
32:730.
4. Glinianaia SV, Rankin J, Wright C. Congenital
anomalies in twins: a register-based study.
Hum Reprod 2008; 23:1306.
5. Lee YM, Wylie BJ, Simpson LL, D'Alton ME.
Twin chorionicity and the risk of stillbirth.
Obstet Gynecol 2008; 111:301
6. Grantz KL, Grewal J, Albert PS, et al.
Dichorionic twin trajectories: the NICHD Fetal
Growth Studies. Am J Obstet Gynecol 2016;
215:221.e1.
7. Committee on Practice Bulletins—Obstetrics,
Society for Maternal–Fetal Medicine. Practice
Bulletin No. 169: Multifetal Gestations: Twin,
Triplet, and Higher-Order Multifetal
Pregnancies
8. Jonsson M. Induction of twin pregnancy and
the risk of caesarean delivery: a cohort study.
BMC Pregnancy Childbirth 2015; 15:136.
9. ACOG Practice Bulletin No. 205: Vaginal Birth
After Cesarean Delivery. Obstet Gynecol 2019;
133:e110.
10. American College of Obstetricians and
Gynecologists. Committee Opinion no. 684:
Delayed umbilical cord clamping after birth.
2017. Reaffirmed 2018.


























