
HỘI THẢO KHOA HỌC CHUYÊN NGÀNH GIẢI PHẪU BỆNH CÁC TỈNH PHÍA NAM LẦN THỨ 14
440
U BAO LÔNG TIẾN TRIỂN:
BÁO CÁO 1 TRƯỜNG HỢP VÀ HỒI CỨU Y VĂN
Trần Hòa1, Nguyễn Thị Hà My1, Lê Thị Tâm2,
V Hoài Bảo3, Nguyễn Thị Lâm1, Lê Thị Anh Đào1,
Đinh Ngọc Anh Dũng1, Nguyễn Ngọc Sơn2, Huỳnh Thị Lệ Hằng2
TÓM TẮT56
U bao lông tiến triển (PTT) là tổn thương hiếm
gp của rễ vỏ ngoài nang lông, hình ảnh vi thể có
những nét tương đồng vi ung thư tế bào gai
(SCC), điều quan trọng cần phải hiểu biết về hình
ảnh tế bào học và mô học của khối u nhiều biến
đng này để có những nhận đnh và đánh giá ph
hợp tránh sai st. Chúng tôi thông báo 1 trường hợp
u bao lông tiến triển trên bệnh nhân nam 46 tuổi có
tổn thương vng thái dương (P) da đầu đ nhiều
năm, kch thưc 1,5 x 1,7cm, khu trú, không đau,
bề mt trơn láng, hơi đỏ, chắc, chẩn đoán lm sàng
là u mỡ. Xét nghiệm mô bệnh học sau mổ là u bao
lông tiến triển, mà trưc đ tổn thương được chẩn
đoán là SCC. PTT chỉ chiếm 0,1% u phần phụ da,
đa số được tìm thấy da đầu (90%), trong la
tuổi 40 – 80, đỉnh cao là la tuổi trên 60, nữ gii
chiếm ưu thế. U xuất hiện đơn đc, nổi lên trên bề
mt da, kch thưc từ 1 – 10cm, hói và loét trên u
có thể được nhìn thấy. Về mô bệnh học, các tế bào
biểu mô gai co cụm thành nốt hoc thy, đc hoc
tạo nang, các tế bào dạng đáy xếp thành hàng rào
xung quanh dựa trên 1 màng đáy dày hyalin, trung
1Khoa Giải phẫu bệnh, Bệnh viện C Đà Nẵng
2Khoa Xét nghiệm, Bệnh viên Gia đình Đà Nẵng
3Khoa Ngoại Bệnh viện Gia đình Đà Nẵng
Chu trách nhiệm chính: Trần Hòa
ĐT: 0905325858
Email: tranhoadok@gmail.com
Ngày nhận bài báo: 30-9-2024
Ngày nhận phản biện: 06/10 và 10/10/2024
Ngày duyệt đăng bài báo: 15/10/2024
tâm có hình ảnh sừng hóa nang lông. Chẩn đoán
PTT dựa trên hình ảnh giải phẫu bệnh tuy nhiên sự
có mt hình ảnh tế bào bất thường và hoạt đng
phân bào là những thách thc cho chẩn đoán, nhiều
khi u có những biểu hiện mô học tương tự như SCC
nên b chẩn đoán quá mc là tổn thương ác tnh.
Khối u, đc biệt những v tr ngoài da đầu, tiến
triển nhanh, xâm lấn c kch thưc > 5cm và có
hình ảnh phân bào cần phải được lưu ý đến trường
hợp ác tính. Cắt bỏ hoàn toàn vi bờ tự do sạch (tối
thiểu 1cm) và theo dõi lu dài là phương pháp điều
tr được lựa chọn.
Từ khóa: u bao lông tiến triển, nhầm lẫn, ung
thư tế bào gai
SUMMARY
THE PROLIFERATING
TRICHILEMMAL (PILAR) TUMOR: A
CASE REPORT AND LITERATURE
REVIEW
Proliferating trichilemmal tumor or
proliferating pilar tumor (PPT) is a rare tumor of
external root sheath of hair follicular.
Microscopically, it mimics squamous cell
carcinoma hence, it is important to understand the
cytology as well as histological features of this
tumor diligently. Here we are reporting a case of 46
years old male with skin tumor in a form of
lobulated mass on his right temporal area of the
scalp for many years (#10 years) and measuring 1.5
x 1.7cm, a localized, painless mass with smooth
surface, firm. Clinically, this tumor was diagnosed
as a lipoma. The surgery is a treatment of choice.

TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
441
The postoperative pathohistological examination
was indicative of PTTs; which the lesion previously
diagnosed as SCC. PTT is a rare tumor that
correspond to 0.1% of cutaneous tumors. PTT most
commonly occur on the scalp (90%) during the
fourth to eight decades of live with peak in
incidence the sixth decades and have a distinct
predilection for female. It is presented as a solitary,
nodular and exophytic tumor. The size may vary
from 1cm to 10cm in its largest diameter. Alopecia
and ulceration can be observed.
Histopathologically, characteristic proliferating of
the follicular outer root sheath, consist of well
defined lobulated, or nodular organization, solid
and cystic mass of proliferating squamous
epithelium, surrounded by thick hyalinized
basement membrane, central trichilemmal
keratinization and peripheral palisading of small
basaloid cells may be seen. Diagnosis of PTT is
primarily based on pathologic features but the
presence of cellular atypia dyskeratotic cells and
mitotic figures may lead to a diagnostic challenge
on PPT and that has the histologic capacity to
simulate SCC concluded few characteristics of
histopathology that serve to diagnose the PPT over
SCC.The tumor especially located out of the scalp,
with recent rapid growth, a size larger than 5cm,
infiltrative growth and cytologic atypia with mitotic
activity should also be regarded as malignancy. The
complete local excision with margin of normal
tissue (at least 1cm) and longterm follow-up is the
treatment of choice.
Keywords: proliferating trichilemmal tumor,
mistakenly, squamous cell carcinoma
I. ĐẶT VẤN ĐỀ
U bao lông tiến triển (PTT) là bệnh lý hiếm
gp, thường lành tnh. Y văn mô tả, tổn thương
có ranh gii rõ của da hoc mô dưi da vi
hình ảnh tế bào dạng gai và hình ảnh sừng hóa
dạng bao lông. Đc điểm vi thể có những nét
tương đồng vi các tổn thương khác da, đc
biệt là vi ung thư tế bào gai (SCC) biệt hóa
tốt; nếu không cẩn thận, thiếu vắng kinh
nghiệm và chủ quan trong nhận đnh cấu trúc
tổn thương, không c sự kết hợp vi lâm sàng
rất dễ đưa ra những kết luận không đúng vi
bản chất sinh học của u, đem lại việc điều tr
không phù hợp cho bệnh nhân.
Trong năm 2023, chúng tôi c ghi nhận
được 1 trường hợp u bao lông tiến triển những
biểu hiện mô bệnh học đ gy ra mt số khó
khăn trong chẩn đoán giải phẫu bệnh. Chúng
tôi thông báo trường hợp này và hồi cu y văn
nhằm mục đch rút kinh nghiệm để trong quá
trình chẩn đoán u bao lông được chính xác
hơn.
II. BÁO CÁO CA BỆNH
Bệnh nhân: E. Tvorogov, 46 tuổi, Nam
gii, Quốc tch Nga đang đnh cư tại Quảng
Nam.
Bệnh nhân có khối u da đầu vùng thái
dương (P), xuất hiện hơn 10 năm, nay c vẻ
ln dần, không đau, đỏ, bề mt u trơn láng,
không có tóc mọc trên u, di đng tương đối,
kch thưc 1,5 x 1,7cm. Các xét nghiệm cơ bản
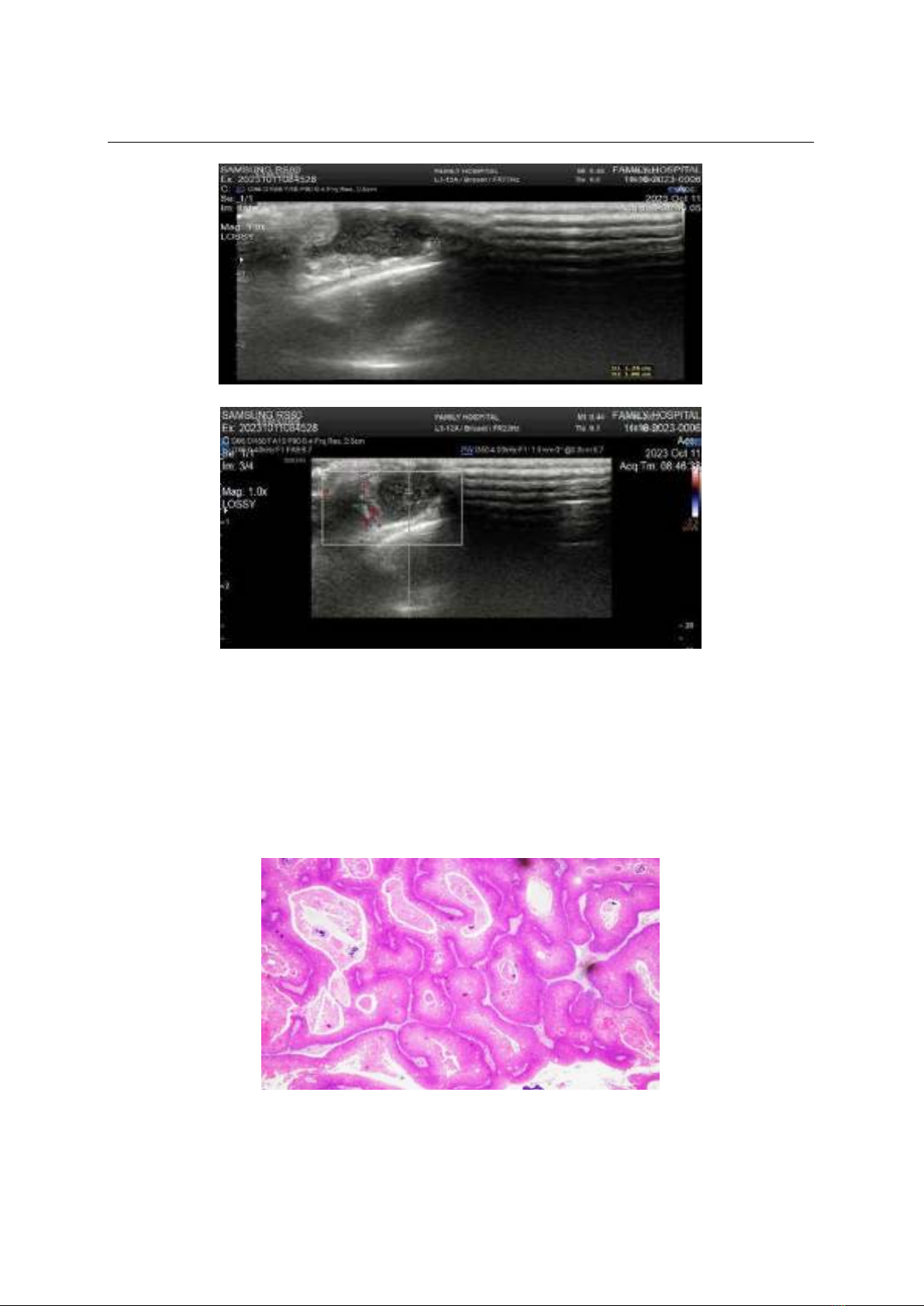
trong gii hạn bình thường, siêu âm cho thấy:
U mô mềm vng thái dương (P), cấu trúc hồi
m, không đồng nhất, kch thưc 10 x 17mm,
gồm phần đc, phần dch, c tăng m sau, c
tăng sinh mạch, phần dch không có tín hiệu
Doppler, bản ngoài xương thái dương không
thấy bất thường, chẩn đoán lm sàng u mỡ
vng thái dương P, (Hình 1&2).
HỘI THẢO KHOA HỌC CHUYÊN NGÀNH GIẢI PHẪU BỆNH CÁC TỈNH PHÍA NAM LẦN THỨ 14
442
Hình 1: Siêu âm khối u
Hình 2: Siêu âm Doppler khối u
Bệnh nhn được tiểu phẫu, lấy u làm Giải
phẫu bệnh: U mật đ chắc, kch thưc 1,5 x
2cm, ranh gii rõ, mt cắt không đồng nhất,
nâu xám. Chẩn đoán ban đầu nghĩ đến trường
hợp SCC biệt hóa tốt. Kết hợp lm sàng, đánh
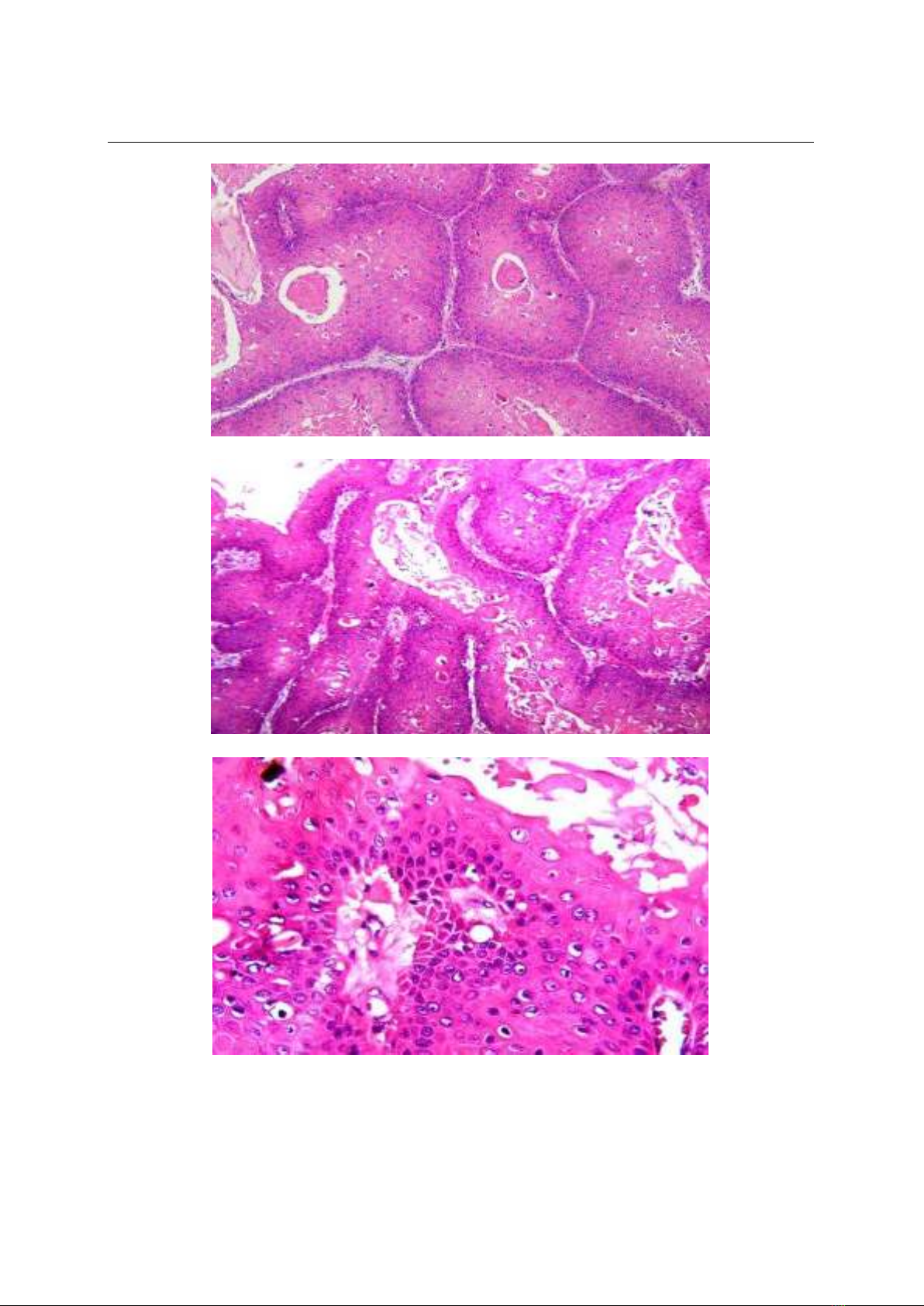
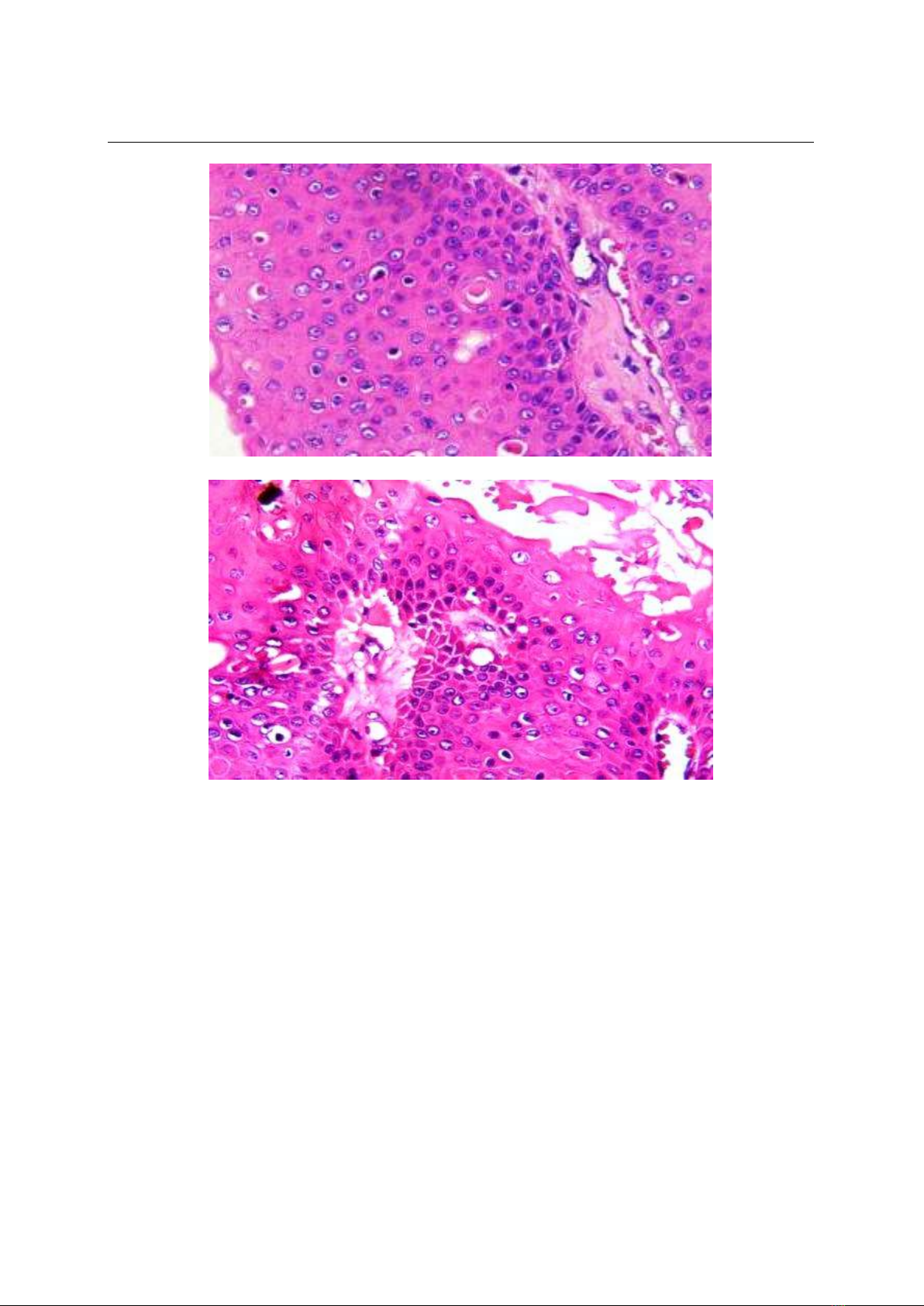
giá lại vi thể cho thấy u thể hiện hình ảnh: các
tế bào gai quá sản mạnh, co cụm thành ổ hoc
thùy, các tế bào dạng cận đáy sắp xếp xung
quanh, trưng thành về trung tâm thùy, có hình
ảnh sừng ha nang lông, màng đáy còn nguyên
vẹn có ít nhân chia vùng thấp tế bào, lan tỏa
trong lp chn bì su, mô đệm phù nề xơ ha,
ít tế bào viêm xâm nhiễm. (Hình 3, 4, 5, 6,
7&8).
Hình 3: Tiêu bản H23-4844 x4.H&E
TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
443
Hình 4: Tiêu bản H23-4844 x10.H&E
Hình 5: Tiêu bản H23-4844 x10.H&E
Hình 6: Tiêu bản H23-4844 x40.H&E
HỘI THẢO KHOA HỌC CHUYÊN NGÀNH GIẢI PHẪU BỆNH CÁC TỈNH PHÍA NAM LẦN THỨ 14
444
Hình 7: Tiêu bản H23-4844 x40.H&E
Hình 8: Tiêu bản H23-4844 x40.H&E
Chẩn đoán: ph hợp vi U bao lông tiến
triển
Tiêu bản được đánh giá lại khi bệnh nhân
về Nga mổ lại lần 2 vi cắt bờ rng ri hơn,
đồng thuận vi chẩn đoán của chúng tôi. Hiện
tại bệnh nhân tr lại Việt Nam vẫn ổn đnh.
III. BÀN LUẬN
Các thông báo cho thấy u bao lông tiến
triển là tổn thương hiếm gp, tỉ lệ mắc bệnh
được ghi nhận là 0,1% u lành tính da và có
thể có từ trưc hoc đồng thời vi nang lông
hoc có thể là hực thể riêng rẽ [4]. U có nguồn
gốc từ vỏ rễ bao ngoài của nang lông hoc tổn
thương được biệt hóa từ vùng eo của nang lông
[2,3]. Đôi khi PTT được cho là giả u do sự quá
sản giả biểu mô hơn là tn sinh u thật sự [2].
Nhiều tác giả cho rằng do tác đng của chấn
thương, nhiễm khuẩn, viêm hoc kích thích lên
nang lông trưc đ, là điều kiện để phát triển u
[1]. PTT có thể là sự phc tạp hóa nang lông,
điều này được xác nhận khi thấy vết nt trên
thành nang lông, thành nang lông b phá hủy
và tế bào viêm xâm nhập vào đ và không thay
thế cho thành nang, điều này có thể đi theo sau
sự lành sẹo từ bờ của vết nt, rồi thoái hóa


























