Các thuốc chống kết tập tiểu cầu
Aspirin làm tăng khả năng chống kết dính tiểu cầu, ngăn ngừa tắc mạch
máu do cục máu đông..
Trong vài thập kỷ gần đây, rất nhiều nghiên cứu trên thế giới cho thấy
bệnh vữa xơ động mạch (VXĐM) ngày càng tăng nhanh. Đã có nhiều báo cáo
coi đây là “đại dịch” của thế giới bởi sự thường gặp và những biến chứng
cùng với hậu quả do bệnh để lại.
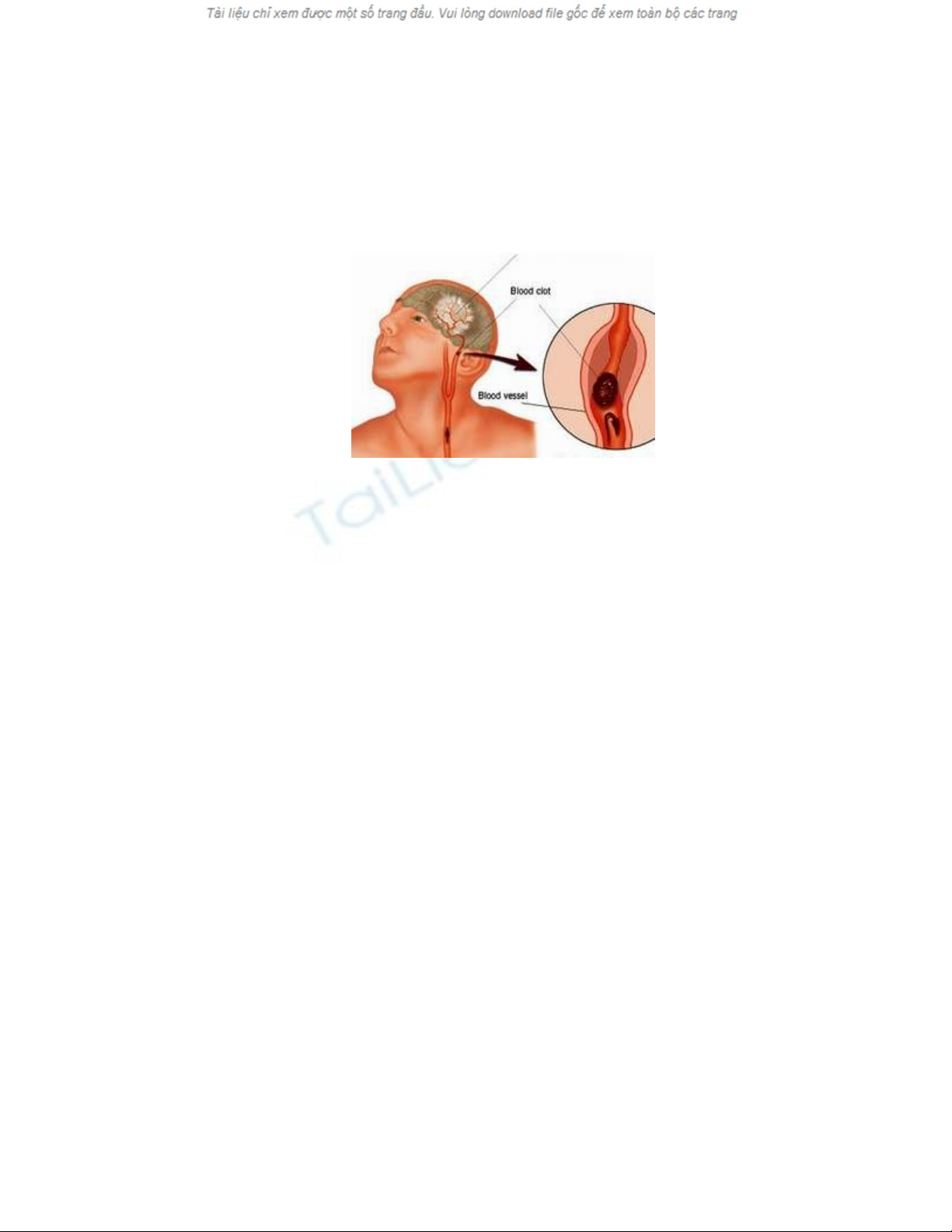
Cơ chế gây nên các biến chứng cấp tính của bệnh VXĐM, đặc biệt là hội
chứng mạch vành cấp (bao gồm cơn đau thắt ngực không ổn định và nhồi máu cơ
tim) và nhồi máu não đã được biết rất rõ. Đó là do sự nứt hoặc đứt gãy của mảng
VXĐM, tạo điều kiện cho dòng máu tiếp xúc trực tiếp với các chất gây đông máu
chứa trong mảng VX, làm cho tiểu cầu bị kết vón tại vị trí đó, sau đó hình thành
nên cục máu đông gây cản trở lưu thông dòng máu ở các cấp độ khác nhau. Chính

vì vậy, các thuốc chống kết vón tiểu cầu gần như đóng vai trò then chốt trong điều
trị các biến chứng cấp tính, cũng như dự phòng tái phát biến chứng này của bệnh
VXĐM. Vai trò của các thuốc nhóm này có thể hiểu một cách đơn giản là nhằm
ngăn cản các tiểu cầu không cho kết tập lại để hình thành cục máu trắng, khởi đầu
của quá trình đông máu và cả quá trình sinh huyết khối – nghẽn mạch.
Phân loại các thuốc chống kết tập tiểu cầu
Việc phân loại dựa theo cơ chế tác động của thuốc lên quá trình kết vón tiểu
cầu.
Các thuốc chống kết tập tiểu cầu tác động theo các cơ chế khác nhau:
- Tác động đến các cảm thụ ở mảng tiểu cầu: các kháng thể kháng GP
IIb/IIIa, ticlopidin (ticlid). Clopidogrel (plavix).
- Tác động đến chuyển hóa acid arachidonic: ức chế men cyclo-oxygenase
cản trở hình thành thromboxan A2 như aspirin, sulfinpyrazon (anturan),
flurbiprofen (cebutid)...
- Làm tăng AMP vòng của tiểu cầu: dipyridamol (persantin)...
Như vậy tương ứng cũng có 3 nhóm thuốc. Tuy nhiên, cho đến nay chỉ có
aspirin và clopidogrel là 2 loại thuốc chủ yếu được ứng dụng trong lâm sàng hàng
ngày.

Aspirin được dùng từ lâu để giảm đau, hạ sốt. Aspirin được phát hiện bởi
nhà khoa học người Đức Felix Hoffman từ năm 1899, việc ứng dụng chủ yếu là
điều trị hạ sốt và giảm đau. Mãi tới năm 1955 người ta mới phát hiện thấy ngoài
tác dụng hạ nhiệt và giảm đau, aspirin còn có tác dụng kéo dài thời gian chảy máu.
Sau đó tác giả Beaumont và cộng sự đã thấy có thể dùng để dự phòng huyết khối
nhưng mãi đến 1967 thì những nghiên cứu trên lâm sàng mới thực sự được tiến
hành.
Cơ chế tác dụng của thuốc
Aspirin acetyl-hóa men cyclo-oxygenase của màng tiểu cầu và tế bào nội
mạc thành mạch làm cho men này không có hoạt tính, cản trở sự tổng hợp
prostaglandin endoperoxyd (qua đó ức chế việc hình thành cả thromboxan A2 và
prostacyclin). Tác động ở mảng tiểu cầu là không hồi phục vì tiểu cầu không có
nhân, khác với tác động trên tế bào nội mạc thành mạch có nhân là có hồi phục, tế
bào này vẫn có khả năng sản sinh men cyclo-oxygenase. Aspyrin chỉ tác động một
phần đối với kết tập tiểu cầu do tác động của ADP, thrombin, collagen.
Những nghiên cứu mới đây cho thấy aspirin đã làm các bạch cầu đa nhân
tăng tiết oxyt nitơ (NO), chất này cần thiết để ức chế tiểu cầu kết tập, do vậy hậu
quả cũng làm tăng khả năng chống kết dính tiểu cầu.
Chỉ định

Aspirin được chỉ định rộng rãi trong bệnh huyết khối – nghẽn mạch như:
- Nhồi máu cơ tim: nhiều nghiên cứu cho thấy thuốc có tác dụng giảm tới
70% tử vong tức thời; 60% tử vong sau 5 tháng và 52% tử vong sau 2 năm điều
trị.
- Đau thắt ngực không ổn định: aspirin là thuốc cần thiết, được chỉ định
dùng phối hợp với các thuốc khác như nitrat, ức chế thụ cảm b, ức chế calci...
- Tai biến thiếu máu não.
Các chỉ định này không những áp dụng trong điều trị giai đoạn cấp tính mà
còn có tác dụng dự phòng tái phát cũng như dự phòng các tai biến huyết khối –
nghẽn mạch ở những vị trí khác.
Ngoài ra aspirin cũng được chỉ định rất rộng rãi trong dự phòng tiên phát
các tai biến huyết khối – nghẽn mạch ở những bệnh nhân tim mạch có nguy cơ cao
như: loạn nhịp tim (đặc biệt rung nhĩ), suy tim...
Liều lượng và cách dùng
Khuyến cáo mới nhất trong nhồi máu cơ tim và cơn đau thắt ngực không ổn
định là dùng liều đầu tiên 300 - 500mg tiêm tĩnh mạch hoặc nhai viên thuốc. Sau
đó duy trì liều dùng hàng ngày từ 75 - 162mg, dùng kéo dài nếu như không có
chống chỉ định.

Thuốc phải luôn được uống sau bữa ăn để giảm bớt tác dụng gây kích ứng
dạ dày (trừ các trường hợp cấp cứu). Có một dạng aspirin được bào chế chỉ hấp
thu trong ruột (aspirin pH8) tránh được tổn thương dạ dày sau khi uống và thích
hợp cho bệnh nhân có bệnh ở dạ dày tá tràng, tuy nhiên phải luôn nhớ là dạng này
chỉ có tác dụng giảm kích ứng dạ dày tại chỗ, chứ không giảm được tác dụng phụ
trên dạ dày qua cơ chế tác động toàn thân.
Clopidogrel: là dẫn chất thienopyridin, có cấu trúc hóa học giống
ticlopidin, cũng có tác dụng chống kết tập tiểu cầu. Hiện nay, đây là thuốc được sử
dụng rộng rãi nhất với biệt dược plavix. Nhiều nghiên cứu cho thấy, plavix có tác
dụng làm giảm tới 50% các biến chứng tim mạch chính (nhồi máu cơ tim, đột tử)
ở những bệnh nhân có hội chứng mạch vành cấp.
Cơ chế tác động: Clopidogrel ức chế chọn lọc và không hồi phục quá trình
gắn phân tử ADP (adenosin diphosphat) vào các thụ cảm thể của nó trên bề mặt
tiểu cầu, làm cho các cảm thụ GP IIb/IIIa không được hoạt hóa kết quả là các tiểu
cầu không kết dính được với nhau. Do vậy chống được hình thành cục máu đông.
Tác dụng chống kết vón xuất hiện ngay ngày đầu tiên sau khi uống liều thuốc
75mg và tăng dần rồi đạt đến độ ổn định sau khoảng thời gian từ 3 - 7 ngày. Tác
dụng chống kết vón cũng như thời gian chảy máu kéo dài sẽ giảm dần và quay trở
lại giá trị ban đầu sau khoảng 5 ngày không uống thuốc. Điều này rất quan trọng
đối với những bệnh nhân cần phải phẫu thuật (phải ngừng thuốc tối thiểu 5 ngày
trước khi phẫu thuật để đề phòng chảy máu).


![Thuốc kháng đông: [Thêm thông tin chi tiết về loại thuốc, công dụng, lưu ý...]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250508/antrongkim0609/135x160/4441746691725.jpg)























