TẠP CHÍ Y HỌC VIỆT NAM TẬP 488 - THÁNG 3 - SỐ 1 - 2020
109
KẾT QUẢ ĐIỀU TRỊ BỆNH VIÊM TỤY CẤP Ở TRẺ EM
TẠI BỆNH VIỆN NHI TRUNG ƯƠNG
Chu Thị Phương Mai1, Đỗ Thị Minh Phương1,
Phạm Thị Thanh Nga2, Nguyn Thị Vit H1,2
TÓM TẮT27
Viêm tụy cấp là bệnh thường gặp nhất trong nhóm
bệnh lý tụy ở trẻ em. Mục tiêu: nhận xét kết quả
điều trị viêm tụy cấp ở trẻ em theo mức độ nặng của
bệnh. Đối tượng và phương pháp: nghiên cứu tiến
cứu trên 72 trẻ được chẩn đoán viêm tụy cấp tại Bệnh
viện Nhi Trung ương gian từ 1/8/2016 đến 31/7/2017.
Kết quả: 70,8% bệnh nhân đáp ứng với điều trị nội
khoa đơn thuần. 29,2% trường hợp phải phẫu thuật.
Tỷ lệ trẻ viêm tụy cấp thể nặng sử dụng kháng sinh và
Sandostatin cao hơn nhóm viêm tụy cấp thể nhẹ (p <
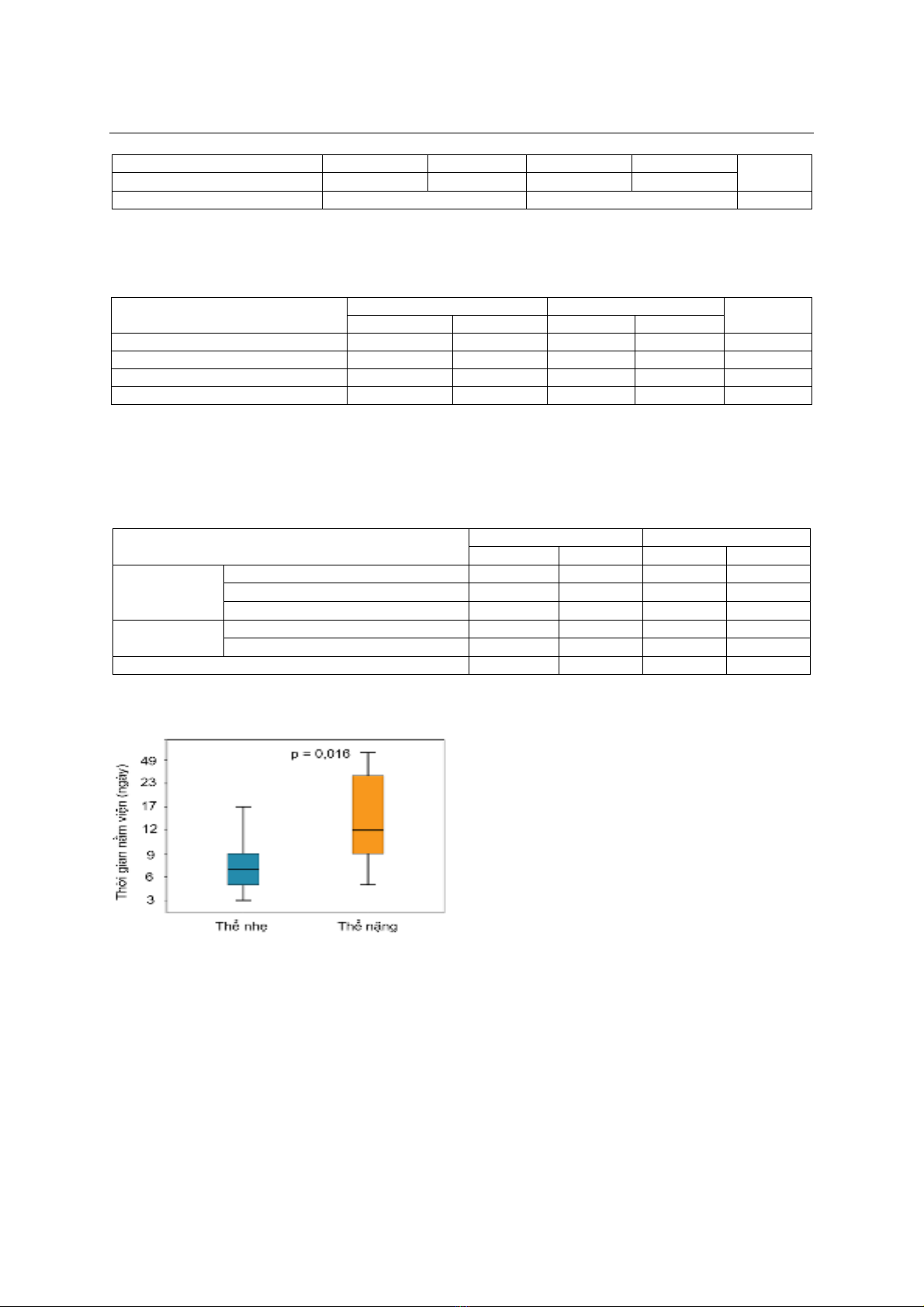
0,05). Thời gian nằm viện trung bình của bệnh nhân
viêm tụy cấp thể nhẹ ngắn hơn so với viêm tụy cấp
thể nặng (8,60±5,79 và 21,0±19,51 ngày, p < 0,05).
Tỷ lệ bệnh nhân có biến chứng và viêm tụy tái diễn
đều là 25%. Tỷ lệ khỏi hoàn toàn cao hơn và biến
chứng thấp hơn ở nhóm viêm tụy cấp thể nhẹ so với
thể nặng (p < 0,05). 4,2% bệnh nhân tử vong trong
quá trình điều trị. Tỷ lệ trẻ viêm tụy cấp thể nặng có
dịch ổ bụng phát hiện qua siêu âm cao gấp 14,9 lần
so với thể nhẹ (95% CI: 4,3–51,4; p < 0,05). Kết
luận: viêm tụy cấp chủ yếu điều trị nội khoa, chỉ định
ngoại khoa khi có dị dạng đường mật tụy hoặc biến
chứng tại chỗ. Viêm tụy cấp thể nặng có thời gian
nằm viện dài hơn, tỷ lệ sử dụng các thuốc phối hợp và
biến chứng cao hơn thể nhẹ.
Từ khóa:
viêm tụy cấp, đau bụng, trẻ em, điều trị.
SUMMARY
OUTCOMES OF PEDIATRIC ACUTE PANCREATITIS
AT THE NATIONAL CHILDREN’S HOSPITAL
Acute pancreatitis is the most common disease of
children's pancreatic problems. Aim: To assess
outcomes in children with acute pancreatitis according
to severity classification. Subjects and method: A
prospective study of 72 children diagnosed acute
pancreatitis at the National Children's Hospital
between 01/8/2016 – 31/7/2017. Results: 70,8%
patients had good results with single medical
management. 29,2% cases necessitated surgical
interventions. Rates of taking antibiotics and
Sandostatin were higher in severe group compared to
the mild one (p < 0,05). The average length of
hospitalization for patients with mild acute pancreatitis
was shorter than the severe one (8,60 ± 5,79 và 21,0
± 19,51 days, p < 0,05). Rates of patients with
complications or recurrent acute pancreatitis were
1Trường Đại học Y Hà Nội,
2Bệnh viện Nhi Trung ương
Chịu trách nhiệm chính: Nguyễn Thị Việt Hà
Email: vietha@hmu.edu.vn.com
Ngày nhận bài: 2.01.2020
Ngày phản biện khoa học: 17.2.2020
Ngày duyệt bài: 24.2.2020
25%. The prevalence of complications were lower in
severe group compared to the mild one, while the
prevalence of complete recovery was significantly
higher in mild group than in the severe one (p <
0,05). 4,2% patients died during the treatment. In
patients with severe acute pancreatitis, we found fluid
in abdominal cavity detected on the ultrasound was
greater 14,9 times than the mild one (95% CI: 4,3 –
51,4; p < 0,05). Conclusion: Medical treatment is
essential in managing acute pancreatitis. Surgical
interventions are indicated in the case of anatomic
abnomalities or local complications. Severe acute
pancreatitis has the longer time of hospital stay,
higher rates of taking combined medications and
having complications than the mild one.
Keywords:
Acute pancreatitis, abdominal pain,
children, management.
I. ĐẶT VẤN ĐỀ
Viêm tụy cấp là tình trạng viêm cấp tính của
tuyến tụy gây tổn thương tế bào nang tuyến do
sự tiêu hủy của các enzyme tụy, với các mức độ
từ nhẹ đến nặng và có thể gây tử vong [1]. Viêm
tụy cấp là bệnh thường gặp nhất trong nhóm
bệnh lý tụy ở trẻ em. Tại Ấn Độ, viêm tụy cấp
chiếm 59,1%–62,5% trong tổng số bệnh lý tụy ở
trẻ em [2]. Nghiên cứu của Phạm Thị Minh Khoa
tại Huế cho thấy viêm tụy cấp chiếm 40% tổng
số trẻ nhập viện vì đau bụng cấp [3]. Phần lớn
viêm tụy cấp ở trẻ em là lành tính, có thể tự hồi
phục. Tuy nhiên, khoảng 20% viêm tụy cấp ở trẻ
em là thể bệnh nặng có thể dẫn đến nhiều biến
chứng thậm chí tử vong nếu không được chẩn
đoán đúng và điều trị kịp thời. Việc chẩn đoán
sớm, chính xác và xác định đúng mức độ nặng
của bệnh là rất cần thiết để có các biện pháp
điều trị tích cực ngay từ ban đầu đặc biệt ở
nhóm bệnh nhân viêm tụy cấp nặng [4]. Các
phác đồ điều trị viêm tụy cấp ở trẻ em hiện nay
vẫn chủ yếu dựa vào phác đồ điều trị viêm tụy
cấp dành cho người lớn. Chưa có nhiều nghiên
cứu trên thế giới cũng như tại Việt Nam ghi nhận
kết quả điều trị viêm tụy cấp ở trẻ em. Xuất phát
từ vấn đề này, chúng tôi tiến hành nghiên cứu
với mục tiêu:
Nhận xét kết quả điều trị viêm tụy
cấp ở trẻ em theo mức độ nặng của bệnh tại
Bệnh viện Nhi Trung ương.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu. 72 trẻ được chẩn
đoán viêm tụy cấp và điều trị tại Bệnh viện Nhi
Trung ương trong thời gian từ 1/8/2016 đến