
Bài gi ngả
HÓA SINH TH N Ậ
B.S. Nguy n Thu Uy nễ ể
1.Đ I CẠ ƯƠNG
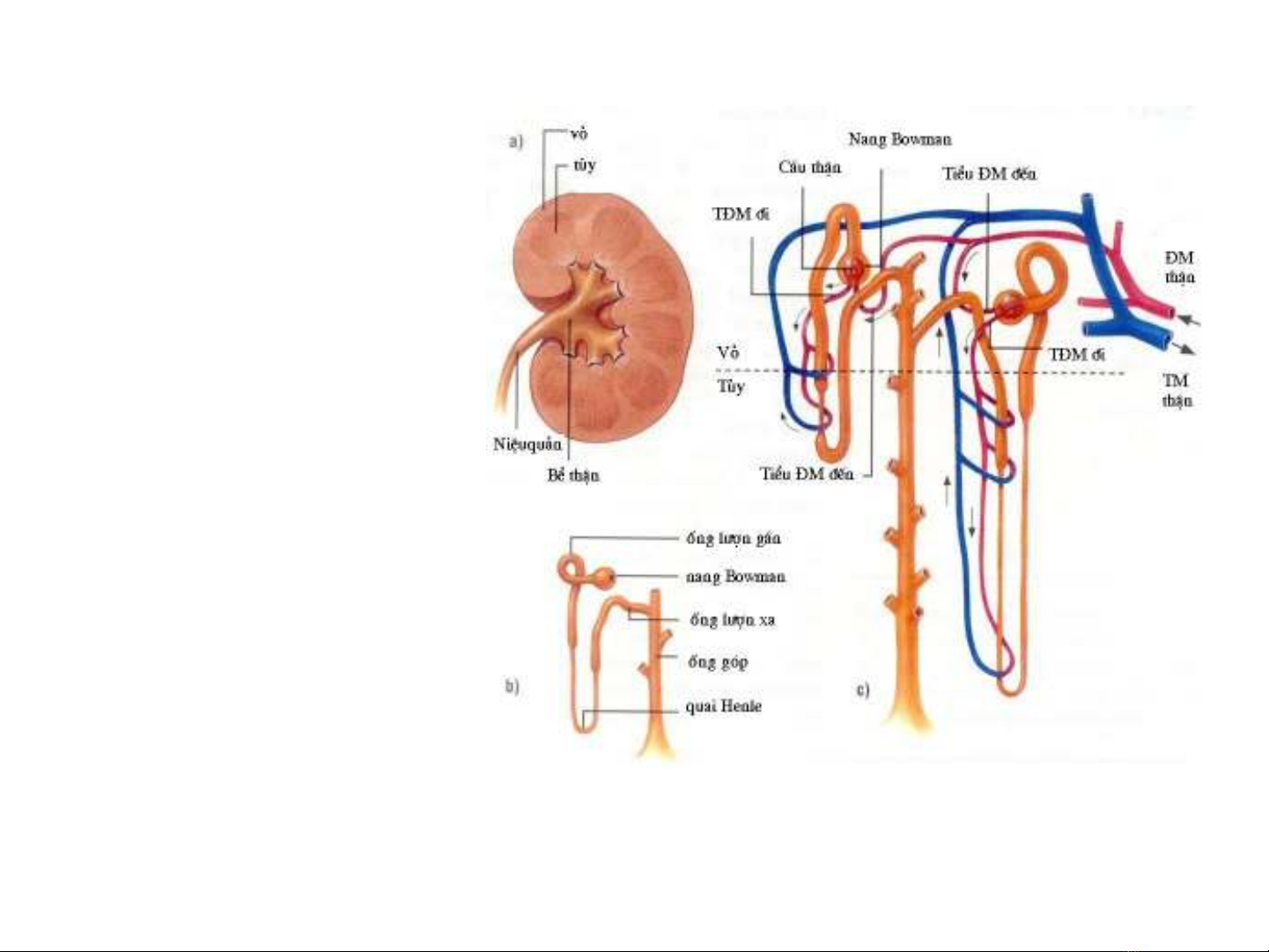
C u t o nephronấ ạ
Th n là cậ ơ quan có vai
trò quan tr ng nh t trong ọ ấ
vi c ệđào th i các ch t c n ả ấ ặ
bã có h i ho c không c n ạ ặ ầ
thi t ra ngoài cế ơ th thông ể
qua vi c bài xu t nệ ấ ư c ớ
ti u. ể
* C u trúc th nấ ậ
* Ch c nứăng th nậ
V c u trúc vi th , m i ề ấ ể ỗ
th n ch a kho ng m t ậ ứ ả ộ
tri u ệđơn v th n g i là ị ậ ọ
nephron. M i nephron ỗ
g m c u th n , ng ồ ầ ậ ố
lưng g n, quai Henle, ợ ầ
ng lố ư n xa và ng góp. ợ ố
Cu i cùng ốđ vào ổđài
th n, b th n…ậ ể ậ
Ngoài ra th n còn ậđóng vai trò quan tr ng trong ọ
vi c duy trì cân b ng n i môi và ch c nệ ằ ộ ứ ăng n i ộ
ti t ế
Hàng ngày có kho ng 1.000-1.500 lít máu qua th n, 10% lả ậ ư ng máu ợđó làm
NV dinh dưng cho th n còn 90% làm nhi m v bài ti t, t c là t o nỡ ậ ệ ụ ế ứ ạ ư c ti u ớ ể
(NT). Có 2 giai đo n t o thành NT là: ạ ạ
+ Giai đo n l c c u th n ạ ọ ở ầ ậ
+ Giai đo n tái h p thu và bài ti t ng th nạ ấ ế ở ố ậ
Đ i v i s t o thành NT có 3 ch c nố ớ ự ạ ứ ăng c a th n c n ủ ậ ầ đưc nghiên c u là: ợ ứ
ch c nứăng l c c a c u th nọ ủ ầ ậ , ch c nứăng tái h p thuấ và ch c nứăng bài ti tế c a ủ
ng th n. ố ậ
2. CÁC HO T ẠĐ NG CH C NỘ Ứ ĂNG C A TH N.Ủ Ậ

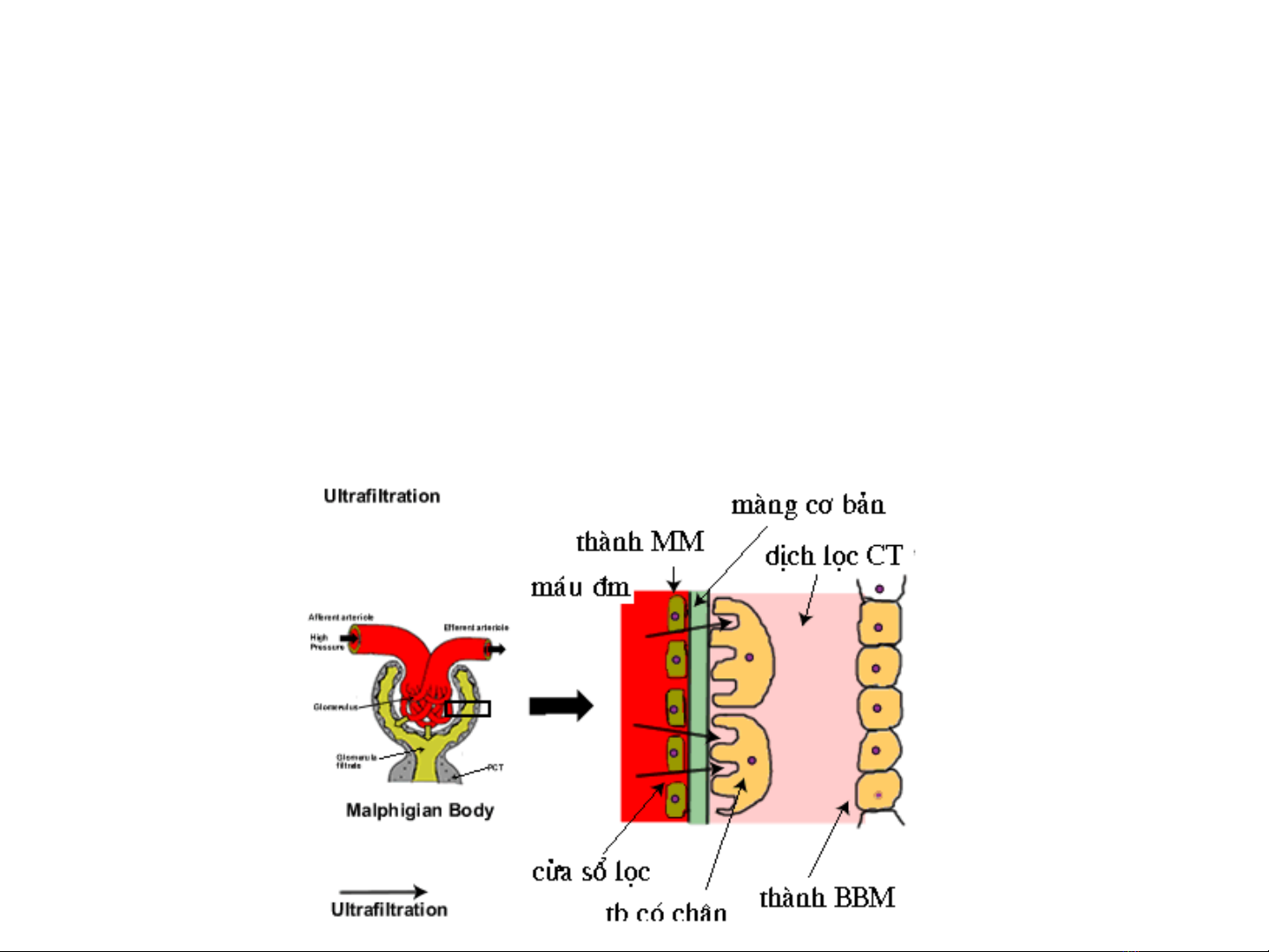
2.1. L c huy t tọ ế ương ti u c u th nở ể ầ ậ
Bưc ớđ u t o nầ ạ ư c ti u là l c huy t tớ ể ọ ế ương ti u c u th n, t o ra ở ể ầ ậ ạ
d ch siêu l c trong khoang Bawman, bình thị ọ ư ng 1 phút có kho ng 1 lít ờ ả
máu(650ml HT) đưc l c và có kho ng 120 ml d ch l c ợ ọ ả ị ọ đưc t o thành.ợ ạ
S l c ti u c u th n là m t hi n tự ọ ở ể ầ ậ ộ ệ ư ng v t lý (siêu l c) , quá trình ợ ậ ọ
siêu l c ph thu c ch y u vào áp l c l c. áp l c l c ọ ụ ộ ủ ế ự ọ ự ọ đưc tính theo công ợ
th c:ứ
PL = PM - (PK + PB)
PL: áp l c l c.ự ọ
PM: áp l c th y tĩnh trong ti u c u th n (Pự ủ ể ầ ậ M =1/2 huy t áp).ế
PK: áp l c keo c a máu.ự ủ
PB: áp l c th y tĩnh khoang Bawman. ự ủ ở
Bình thừơng PM = 50 mmHg, PK = 25mmHg, PB = 5 mmHg.
PL = 20mmHg.
• PL có th gi m doể ả : + Gi m PảM: khi V máu gi m, suy tim, co ti u ĐM ả ể đ n ế
+ Tăng PK : máu b cô ịđ c. ặ
+ Tăng PB t c ng d n ni u (viêm, s i, chèn ép,...)ắ ố ẫ ệ ỏ
• PL có th tểăng do:
+ Tăng PM ti u c u th n khi ở ể ầ ậ đưa quá nhi u nề ư c vào cớ ơ th .... ể
+ Gi m PảK c a máu do máu b pha loãng, m t nhi u protein...ủ ị ấ ề

Kích thưc c a phân t ớ ủ ử đưc l cợ ọ :
+ Kích thưc phân t ớ ử đưc l c càng l n thì càng khó qua MLCT.ợ ọ ớ
+ Các phân t protein TLPT > 70.000 bình thử ư ng không qua ờđưc MLCT.ợ
+ Các dextran có đưng kính 20 Å qua MLCT d dàng, h s l c b ng 1. ờ ễ ệ ố ọ ằ
V i dextran ớđưng kính 42 Å có h s l c g n b ng 0. ờ ệ ố ọ ầ ằ
Tình tr ng huy t ạ ế đ ng c c b hay lộ ụ ộ ưu lưng máu:ợ
+ Lưu lưng máu qua th n l n thì áp su t c a máu lên thành mao m ch ợ ậ ớ ấ ủ ạ
l n và làm gi m clearance c a các phân t l n trung bình. ớ ả ủ ử ớ
+ S gi m lự ả ưu lưng máu thì ngợ ư c l i. Khi truy n angiotensin II vào ợ ạ ề
chu t gây gi m lộ ả ưu lưng máu vào th n th y có s tợ ậ ấ ự ăng đ thanh th i ộ ả
albumin và gây protein ni u. Đi u này cũng gi i thích protein ni u do tệ ề ả ệ ăng
huy t áp.ế
Các y u t nh hế ố ả ư ng ởđ n s l c c a c u th n:ế ự ọ ủ ầ ậ


























