
TẠP CHÍ Y HỌC VIỆT NAM TẬP 489 - THÁNG 4 - SỐ 1 - 2020
103
nhiều chấn thương thời gian điều tri càng dài.
Chi phí điều trị cho nạn nhân TNGT cao mang lại
gánh nặng kinh tế cho gia đình nạn nhân, từ đó
gây ảnh hưởng đến nền kinh tế, xã hội. Mặc dù
tỷ lệ nạn nhân được điều trị khỏi cao (96,5%),
tuy nhiên, trong đó có 26,7% có để lại di chứng
(đau đầu, liệt, sẹo, can lệch, thần kinh…). Tỷ lệ
tử vong là 3,5%. Chính những nạn nhân còn để
lại di chứng này sẽ mang lại gánh nặng bệnh tật,
kinh tế cho gia đình và xã hội. Cần xây dung chiến
lược can thiệp phù hợp, giảm thiểu TNGT cả.
V. KẾT LUẬN
Cấp cứu TNGT là công tác cần thiết, cần được
ưu tiên của nền y tế. Trong thời gian 6 tháng
đầu năm 2018, tại Bệnh viện Hữu nghị Việt Tiệp,
có 202 nạn nhân TNGT được đưa đến cấp cứu.
Công tác sơ cứu nạn nhân TNGT hiện còn chủ
yếu tại chỗ, do người nhà và cộng đồng tiến
hành, dựa vào các phương tiện tự tạo, cần được
cải thiện hơn trong thời gian tới. Ngoài ra, cần
đẩy mạnh hơn nữa công tác truyền thông, xây
dựng chiến lược can thiệp phù hợp nhằm giảm
thiểu số vụ TNGT, tỷ lệ người bị thương, tử
vong, di chứng… cũng như các thiệt hại kinh tế,
xã hội mà TNGT mang lại.
TÀI LIỆU THAM KHẢO
1. World Health Organization (2018). Global
status report on road safety.
2. Mohammed AA, Ambak K, Mosa AM,
Syamsunur D (2019). A Review of Traffic
Accidents and Related Practices Worldwide. Open
Transport J, 13; 65-83.
3. Ủy ban an toàn giao thông quốc gia (2017).
Báo cáo tổng kết công tác đảm bảo trật tự an toàn
giao thông năm 2017 và triển khai kế hoạch năm
an toàn giao thông 2018.
4. Lê Thị Hồng Lĩnh, Nguyễn Văn Sơn (2016).
Đánh giá công tác sơ, cấp cứu tai nạn giao thông
đường bộ tại Bệnh viện Việt Tiệp Hải Phòng năm
2013. Tạp chí Y học Việt Nam, tập 440, số 2, tháng
3, tr. 74-79.
5. Doan HTN, Hobday MB (2019). Characteristics
and severity of motorcycle crashes resulting in
hospitalization in Ho Chi Minh City, Vietnam. Traffic
Inj Prev, 20 (7): 732-737.
6. Nguyễn Văn Xáng (2010). Nghiên cứu đặc điểm
tình trạng tai nạn giao thông và xử lý cấp cứu tai
nạn giao thông trên địa bàn tỉnh Khánh Hòa. Tạp
chí Y học Việt Nam, số đặc biệt, tr. 173-180.
7. Nguyễn Đức Chính (2014). Tình hình cấp cứu
tai nạn giao thông tại Bệnh viện Hữu Nghị Việt Đức
năm 2013. Tạp chí Y học thực hành, số 9, tr. 23-26.
8. Miller TR, Levy DT, Swedler DI (2018). Lives
saved by laws and regulations that resulted from
the Bloomberg road safety program. Accid Anal
Prev, 113: 131-136.
ĐÁNH GIÁ TÁC DỤNG KHÔNG MONG MUỐN CỦA NUÔI DƯỠNG
ĐƯỜNG TIÊU HÓA SỚM Ở BỆNH NHÂN CHẤN THƯƠNG SỌ NÃO NẶNG
Đồng Ngc Minh*, Lưu Quang Thuỳ*, Trịnh Văn Đồng*
TÓM TẮT27
Mục tiêu: Đánh giá tác dụng không mong muốn
nuôi dưỡng đường tiêu hóa sớm giữa việc cung cấp
80%-100% nhu cầu năng lượng so với cung cấp 50%
nhu cầu năng lượng trong giai đoạn đầu và đạt 100%
nhu cầu năng lượng từ ngày thứ 4 ở bệnh nhân chấn
thương sọ não nặng tại khoa Nội-Hồi sức thần kinh
bệnh viện Việt Đức. Phương pháp nghiên cứu:
Nghiên cứu tiến cứu can thiệp lâm sàng, ngẫu nhiên
có đối chứng trên bệnh nhân chấn thương sọ não
nặng, có điểm GCS ≤ 8 điểm nằm tại phòng hồi sức
tích cực và khoa nội hồi sức thần kinh bệnh viện hữu
nghị Việt Đức từ tháng 9/2017-8/2018 có chỉ định
nuôi dưỡng đường tiêu hóa. Bệnh nhân được chia làm
2 nhóm: Nhóm A cung cấp 80-100% nhu cầu năng
lượng và nhóm B cung cấp 50% như cầu năng lượng
giai đoạn đầu và đạt 100% năng lượng vào ngày thứ
*Bệnh viện Hữu nghị Việt Đức
Chịu trách nhiệm chính: Lưu Quang Thuỳ
Email: drluuquangthuy@gmail.com
Ngày nhận bài: 5.2.2020
Ngày phản biện khoa học: 23.3.2020
Ngày duyệt bài: 30.3.2020
4. Kết quả: Thời gian thở máy của nhóm B có xu
hướng ngắn hơn so với nhóm A (11.51± 3.78 ngày so
với 12.33 ± 3.11 ngày). Thời gian nằm hồi sức trung
bình của bệnh nhân ở nhóm A dài hơn nhóm B (19.95
± 5.77 ngày so với 17.51 ± 6.51 ngày). Tỷ lệ biến
chứng hay gặp nhất ở cả 2 nhóm là nhiễm khuẩn, táo
bón, trào ngược dạ dày và chậm liền vết thương. Kết
luận: Có thể chỉ cần cung cấp 50% nhu cầu năng
lượng trong 4 ngày đầu bằng nuôi dưỡng đường ruột
cho bệnh nhân.
Từ khóa:
Chấn thương sọ não, nuôi dưỡng đường
tiêu hóa, thời gian thở máy, nằm hồi sức, biến chứng
sau mổ
SUMMARY
EVALUATE THE ADVERSE EFFECTS OF
EARLY ENTERAL NUTRITION IN PATIENTS
WITH SEVERE TRAUMATIC BRAIN INJURY
Objectives: To evaluate the adverse effects of
early enteral nutrition between providing 80% -100%
and 50% of the energy requirement in the first stage,
and reaching 100% of the energy requirement on the
4th day in patients with severe traumatic brain injury
(TBI) at the Neurology and Neuro Intensive care
Department, Viet Duc Hospital. Method: prospective

vietnam medical journal n01 - APRIL - 2020
104
randomized controlled trial interventional study in
patients with severe TBI, having GCS score ≤ 8 points
in Neurology and Neuro Intensive care Department,
Viet Duc Hospital from September 2017 to August
2018 indicated enteral nutrition. The patients were
divided into 2 groups: Group A provided 80-100% of
energy demand and Group B provided 50% as the
initial energy demand and reached 100% of energy on
the 4th day. Results: Time of mechanical ventilation
in group B tended to be shorter than that of group A
(11.51 ± 3.78 days vs 12.33 ± 3.11 days). The
average duration of resuscitation in group A was
longer than that in group B (19.95 ± 5.77 days vs
17.51 ± 6.51 days). The most common complications
in both groups were infection, constipation,
gastroesophageal reflux and delayed wound healing.
Conclusions: It was possible to only provide 50% of
the energy requirement in the first 4 days by enteral
nutrition for the patients.
Key words:
Traumatic brain injury, enteral
nutrition, mechanical ventilation time, resuscitation,
postoperative complications
I. ĐẶT VẤN ĐỀ
Hàng ngày có rất nhiều bệnh nhân đa chấn
thương và chấn thương sọ não nặng phải nhập
viện điều trị ở khoa hồi sức bệnh viện Việt Đức
cần được nuôi dưỡng (ND). Tuy nhiên ND bằng
đường nào? ND bắt đầu từ khi nào? Cung cấp
bao nhiêu phần trăm nhu cầu năng lượng của
bệnh nhân. Theo nhiều nghiên cứu bệnh nhân bị
chấn thương sọ não thường tăng chuyển hóa tới
150%. Vì vậy nhu cầu dinh dưỡng cho các bệnh
nhân này là rất quan trọng. Những năm gần đây
nhiều tác giả cho rằng sau khi chấn thương nặng
nhu cầu dinh dưỡng năng lượng chỉ cần đạt
50%-60% cho bệnh nhân trong những ngày đầu
là đủ. Tại Việt Nam nghiên cứu về dinh dưỡng
cho bệnh nhân nặng cũng đã bắt đầu được chú
ý. Chu Mạnh Khoa và cộng sự đã thông báo hiệu
quả của nuôi dưỡng sớm đường ruột ở bệnh
nhân chấn thương nói chung về diễn biến lâm
sàng, phục hồi miễn dịch [1]. Vũ Thị Hồng Lan
và cộng sự (năm 2005) [2], đã nghiên cứu so
sánh nuôi dưỡng đường ruột sớm với nuôi dưỡng
tĩnh mạch ở bệnh nhân chấn thương nặng.
Nguyễn Như Lâm và cộng sự (2006) [3] đã tiến
hành nghiên cứu hiệu quả ND đường ruột trong
điều trị bệnh nhân bỏng nặng so với nuôi dưỡng
tĩnh mạch. Tại bệnh viện hữu nghị Việt Đức – Hà
Nội, trong thời gian qua việc nuôi dưỡng sớm
qua đường tiêu hóa trên bệnh nhân chấn thương
nặng nói chung và bệnh nhân chấn thương sọ
não nặng nói riêng đã đạt được nhiều kết quả
khả quan, tiếp tục các nghiên cứu trước đó,
nhằm hiểu biết sâu sắc hơn về vấn đề này. Vì
vậy chúng tôi tiến hành nghiên cứu trên với mục
tiêu:
“Đánh giá tác dụng không mong muốn của
nuôi dưỡng đường tiêu hóa sớm ở bệnh nhân
chấn thương sọ não nặng”.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu: Bệnh nhân
chấn thương sọ não nặng, có điểm GCS ≤ 8
điểm nằm tại phòng hồi sức tích cực và khoa nội
hồi sức thần kinh bệnh viện hữu nghị Việt Đức từ
tháng 9/2017-8/2018 có chỉ định nuôi dưỡng
đường tiêu hóa. Loại trừ các bệnh nhân có bệnh
lý về đường tiêu hóa không hấp thu được dinh
dưỡng, bệnh nhân bị bệnh tiểu đường và các
bệnh nhân có dung thuốc giãn cơ.
2.2 Thiết kế nghiên cứu: Nghiên cứu tiến
cứu can thiệp lâm sàng, ngẫu nhiên có đối chứng
Bệnh nhân chia thành 2 nhóm: Nhóm A
(n=27): sẽ bắt đầu cung cấp đủ dinh dưỡng qua
đường tiêu hóa đạt 80% nhu cầu năng lượng
trong ngày đầu và đạt 100% nhu cầu năng
lượng theo tính toán đã được hiệu chỉnh trong
ngày tiếp theo nuôi dưỡng và kéo dài đến khi kết
thúc nghiên cứu. Nhóm B (n=33): Nuôi dưỡng
cung cấp 50% nhu cầu năng lượng theo tính
toán đã được hiệu chỉnh ngay trong ngày đầu
nuôi dưỡng qua đường tiêu hóa, đến ngày thứ 5
sẽ cung cấp đủ 100% nhu cầu năng lượng theo
tính toán đó bằng dung dịch nuôi dưỡng đường
tiêu hóa nutrison.
2.3 Xử lý và phân tích số liệu: Số liệu
được làm sạch, nhập và quản lý bằng phần mềm
Epidata 3.1; sau đó được tiến hành phân tích
bằng phần mềm STATA 11.
III. KẾT QUẢ NGHIÊN CỨU
3.1 Đặc điểm chung của nhóm nghiên cứu:
Bảng 3.1. Đặc điểm chung của nhóm
nghiên cứu
Thông tin
Nhóm A
(n= 27)
Nhóm B
(n=33)
P
Tuổi TB
(X ±SD) năm
31.74 ±
9,9
38.15 ±
13.99
0.09
Chiều cao
(X ±SD) cm
166.96 ±
7.5
165.34 ±
6.34
0.16
BMI
21.11 ±
2.54
20.55 ±
2.17
0.49
Giới (%)
Nam/nữ
77.8/22.2
90.63/9.37
Nhận xét:
Không có sự khác biệt về lứa tuổi
của 2 nhóm nghiên cứu. Không có sự khác biệt
về thể trạng của 2 nhóm. Về giới ta nhận thấy
rằng nhóm B có sự khác biệt rõ ràng với số %
nam giới chiếm ưu thế hơn hẳn.
3.2 Thời gian thở máy và nằm hồi sức
của 2 nhóm
Bảng 3.2: Thời gian thở máy và nằm tại
TẠP CHÍ Y HỌC VIỆT NAM TẬP 489 - THÁNG 4 - SỐ 1 - 2020
105
hồi sức của 2 nhóm
Thời gian
Nhóm A
N=27
Nhóm B
N=33
p
(X ± SD)
(X ±SD)
Thời gian thở
máy(ngày)
12.33 ±
3.11
11.51
±3.78
0.18
Tgian nằm hồi
sức (ngày)
19.95±5.77
17.51
±6.51
0.09
Nhận xét:
Qua bảng trên cho thấy thời gian
thở máy trung bình của nhóm A là 12.33±3.11,
nhóm B là 11.51± 3.78 và giữa hai nhóm không
có sự khác biệt có ý nghĩa thống kê (p>0.05).
Thời gian nằm hồi sức trung bình của bệnh nhân
ở nhóm A là 19.95 ± 5.77, còn nhóm B là 17.51
± 6.51, giữa hai nhóm có sự khác biệt tuy nhiên
sự khác biệt này không có ý nghĩa thống kê.
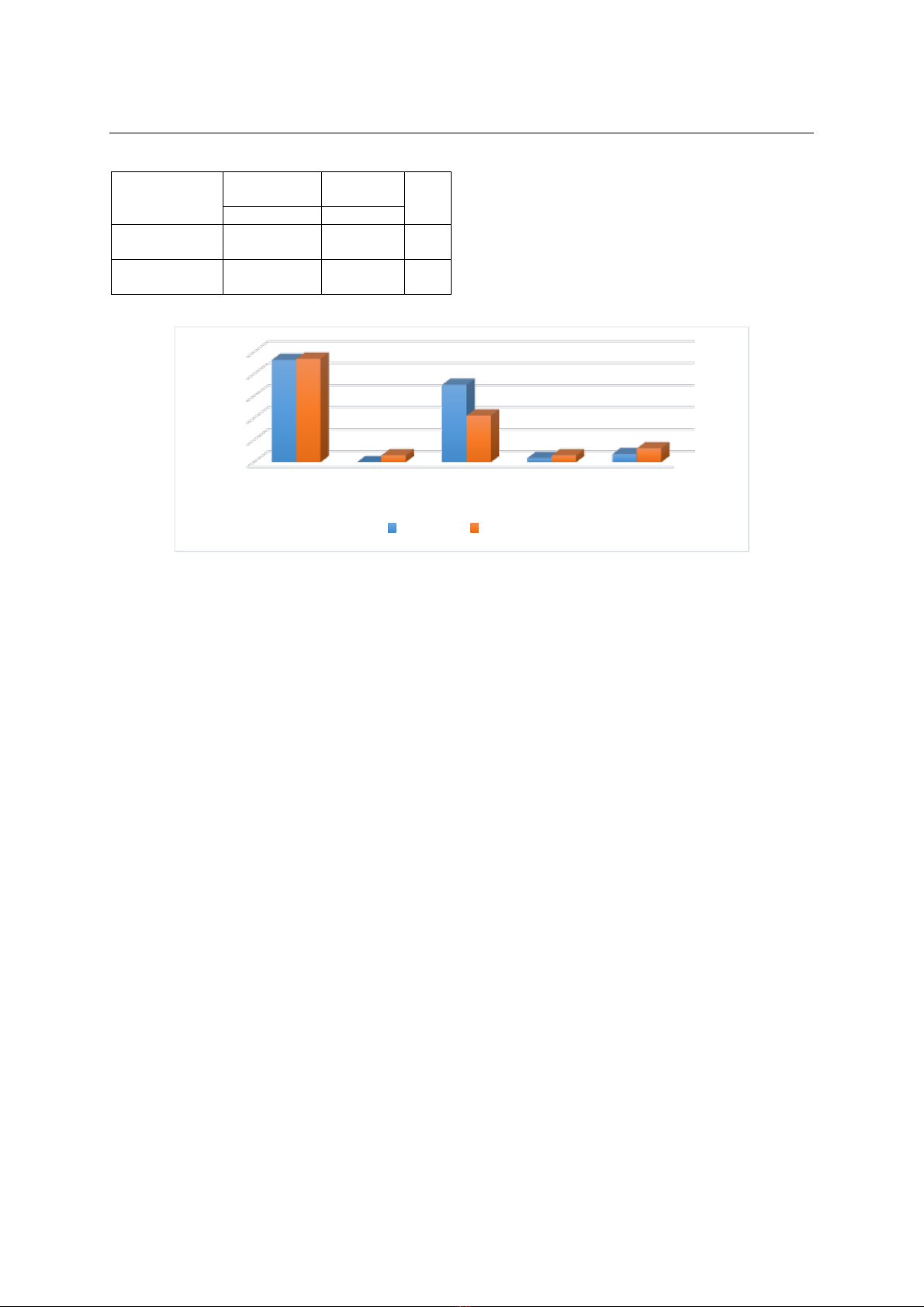
3.3 Một số biến chứng khi nuôi dưỡng sớm đường tiêu hóa ở 2 nhóm bệnh nhân
0
20
40
60
80
100
Nhiễm
khuẩn
Tăng
glucose
máu
Táo bón Trào ngược
DD
Chậm liền
vết mổ
92.95
0
70.37
3.7 7.4
93.94
6.06
42.42
6.06 12.12
nhóm A Nhóm B
Biểu đồ 3.1: Một số biến chứng khi nuôi dưỡng ở 2 nhóm bệnh nhân
Nhận xét:
Qua biểu đồ ta thấy chỉ xuất hiện
vài biến chứng chủ yếu và xảy ra ở cả 2 nhóm,
bao gồm: nhiễm khuẩn chiếm tỷ lệ gặp cao nhất
ở cả 2 nhóm (nhóm A: 92.59%; nhóm B:
93.94%), tiếp theo là táo bón (nhóm A: 70.37%;
nhóm B: 42.42%), trào ngược dạ dày (nhóm
A:11.11%; nhóm B: 6.06%) và chậm liền vết mổ
(nhóm A: 7.4%; nhóm B: 12.5%). Còn lại ở nhóm
B có 2 trường hợp bị tăng glucose máu (chiếm
6.06%); các biến chứng theo dự kiến như tiêu
chảy, hạ glucose máu, xuất huyết tiêu hóa không
ghi nhận trường hợp nào xảy ra ở cả hai nhóm.
IV. BÀN LUẬN
4.1. Đặc điểm chung. Trong nghiên cứu
của chúng tôi, tuổi trung bình ở nhóm A là 31.74
± 9.9 tuổi và nhóm B là 38.15 ± 13.99 tuổi, tuy
nhiên sự chênh lệch này lại không có ý nghĩa
thống kê (p>0.05). Ta có thể thấy đây là nhóm
tuổi lao động chính, là trụ cột của gia đình, do
đó bệnh nhân bị chấn thương nằm viện là gánh
nặng kinh tế lớn đối với gia đình, ngoài ra còn
chi phí cho y tế, chi phí lao động mất đi do bệnh
nhân nghỉ việc để điều trị bệnh. Chiều cao trung
bình của bệnh nhân nhóm A là 166.96 ± 7.5cm,
nhóm B là 165.34 ± 6.34 cm. Đây là nhóm chiều
cao đạt mức trung bình, với chiều cao này tương
đương với chiều cao trung bình của người Việt
Nam. BMI trung bình ở nhóm A là 21.11 ± 2.54,
nhóm B là 20.55 ± 2.17, giữa 2 nhóm không có
sự khác biệt về chỉ số BMI có ý nghĩa thống kê
(p>0.05). Chỉ số BMI của bệnh nhân đạt mức
trung bình về cơ thể, có nghĩa là không béo phì
hoặc suy dinh dưỡng ở thời điểm sau chấn
thương nặng. Tỷ lệ giới tính ở cả 2 nhóm chủ
yếu là nam giới (nhóm A: 77.78%; nhóm B:
90.91%), điều này được giải thích là bệnh nhân
trong nhóm nguyên cứu đều là chấn thương sọ
não và đa chấn thương, nguyên nhân chấn
thương phần lớn là tai nạn giao thông và tai nạn
sinh hoạt, do đó qua lối sống và sinh hoạt của
người Việt Nam thì đối tượng bệnh nhân thường
sẽ tập trung hơn về giới tính nam. Nữ giới cũng
chiếm 1 phần nhỏ trong số bệnh nhân bị chấn
thương nặng có thể là những người bị người
khác đâm vào khi tham gia giao thông hoặc
người ngồi cùng phương tiện giao thông...
4.2 Thời gian thở máy và nằm hồi sức
của 2 nhóm
Thời gian thở máy và nằm hồi sức: Đối với
bệnh nhân chấn thương, đặc biệt là chấn thương
sọ não nặng thì thở máy là rất cần thiết, có thể
nói thở máy là biện pháp quan trọng nhất để
chống phù não cho bệnh nhân [4]. Tuy nhiên
việc thở máy kéo dài lại có những ảnh hưởng
tiêu cực. Ở bệnh nhân thở máy, thiếu năng
lượng có thể gây yếu cơ hô hấp, ngược lại, cung
cấp quá nhiều năng lượng làm tăng CO2 gây ưu
thán, vì vậy nhiều tác giả khuyên không nên
cung cấp quá nhiều năng lượng cho những bệnh

vietnam medical journal n01 - APRIL - 2020
106
nhân này. Dark và cs (1985) chứng minh rằng
cung cấp quá nhiều năng lượng làm kéo dài thời
gian thở máy. Thời gian thở máy phụ thuộc rất
nhiều về mức độ tổn thương của các cơ quan,
ngược lại thở máy là một biện pháp trong điều
trị bệnh nhân chấn thương. Ở trong nghiên cứu
này cho thấy thời gian thởi máy trung bình của
nhóm nuôi dưỡng đủ 100% nhu cầu năng lượng
là 12.33 ± 3.11 ngày, còn nhóm nuôi dưỡng 50%
nhu cầu năng lượng trong 4 ngày đầu là 11.51
±3.78 ngày. Bệnh nhân nằm hồi sức trong nghiên
cứu của tôi là 19.95 ± 5.77 ngày với nhóm A, và
17.51 ± 6.51 ngày với nhóm B. Tuy thời gian có
vẻ ở nhóm B ngắn hơn nhưng vẫn không có sự
khác biệt có ý nghĩa về mặt thống kê.
4.3 Một số biến chứng khi nuôi dưỡng
sớm đường tiêu hóa ở 2 nhóm bệnh nhân
Nhiễm khuẩn:
Trong nghiên cứu của tôi,
ngoài có tiêu chuẩn vàng là nuôi cấy ổ vi khuẩn
để tìm vi khuẩn , còn có thể coi bệnh nhân có
biểu hiện nhiễm khuẩn khi có đồng thời các biểu
hiện sau, theo tiêu chuẩn của Grant (1994)[5]:
Sốt ≥ 38oC, nhiều lần trong ngày. Bạch cầu >
10.000/mm2. Có ổ nhiễm khuẩn. Kết quả nghiên
của của tôi cho thấy nhiễm khuẩn là biến chứng
thường gặp nhất ở bệnh nhân chấn thương
nặng, và xảy ra đều ở cả 2 nhóm nghiên cứu với
tỷ lệ cao: nhóm A là 92.59%, nhóm B là 93.94%.
Điều này cho thấy, tình trạng nhiễm khuẩn là
nguy cơ cao có thể xảy ra đối với bệnh nhân
chấn thương nặng và nằm hồi sức lâu ngày.
Táo bón:
Táo bón là biến chứng đứng thứ 2
sau nhiễm khuẩn trong nghiên cứu của tôi.
Nhóm A có 19 bệnh nhân bị táo bón chiếm
70.37% trong tổng số bệnh nhân, nhóm B có 14
bệnh nhân bị táo bón chiếm 42.42% trong tổng
số bệnh nhân. Ở nghiên cứu của Montejo và
cộng sự [6] với n=400 thì tỷ lệ táo bón là
15,75%. Bệnh nhân được coi là táo bón khi
không đi ngoài kéo dài và phải điều trị bằng
thuốc nhuận tràng. Điều này có thể được giải
thích là toàn bộ bệnh nhân được nuôi dưỡng qua
đường tiêu hóa, đồng thời bệnh nhân nằm bất
động lâu ngày, gần như không vận động, điều
đó ảnh hưởng đến quá trình tiêu hóa của nhu
động ruột, giảm tiết các acid amin tiêu hóa thức
ăn, gây nên hiện tượng táo bón.
Trào ngược dạ dày:
Bệnh nhân được chẩn
đoán có trào ngược dạ dày khi hút ống nội khí
quản có dịch thức ăn và hình ảnh trào ngược
trên phim x/quang lồng ngực. Theo hội nghị nuôi
dưỡng bệnh nhân nặng tại Pháp năm 1998 thì tỷ
lệ trào ngước trong nuôi dưỡng sớm đường tiêu
hóa từ 1,4% đến 4%. Theo Montejo với nghiên
cứu trên 400 bệnh nhân thì tỷ lệ trào ngược là
5%[6]. Trong nghiên cứu của chúng tôi, trào
ngược là biến chứng gặp ở cả 2 nhóm nghiên
cứu. Nhóm A là nuôi dưỡng 80% nhu cầu dinh
dưỡng từ ngày đầu nuôi dưỡng có 1 trường hợp
ghi nhận có biến chứng trào ngược dạ dày,
nhóm B là nhóm cung cấp 50% nhu cầu dinh
dưỡng từ ngày đầu nuôi dưỡng có 2 trường hợp
ghi nhận có biến chứng trào ngược dạ dày. Tỷ lệ
này được xem là gần tương đương với những
nghiên cứu trước đó.
Chậm liền vết mổ:
Trong nghiên cứu của
chúng tôi ghi nhận có tổng số 6 trường hợp biến
chứng chậm liền vết mổ (nhóm A có 2 trường
hợp, nhóm B có 4 trường hợp). Điều này được
hiểu là bệnh nhân nằm lâu ngày không vận
động, cử động thường xuyên nên ảnh hưởng
đến vùng phẫu thuật, nơi tỳ đè nhiều không
được vệ sinh sạch sẽ thường xuyên sẽ có nguy
cơ bị nhiễm khuẩn, từ đó làm chậm liền vết mổ.
Điều này có thể khắc phục và hạn chế bằng cách
lăn trở bệnh nhân thường xuyên, nằm đệm hơi…
V. KẾT LUẬN
Thời gian thở máy và nằm hồi sức của nhóm
B có xu hướng ngắn hơn so với nhóm A mặc dù
chưa có sự khác biệt có ý nghĩa về mặt thống
kê. Tỷ lệ biến chứng hay gặp nhất ở cả 2 nhóm
là nhiễm khuẩn sau đó là táo bón và không có
sự khác biệt có ý nghĩa nào.
TÀI LIỆU THAM KHẢO
1. Chu Mạnh Khoa (2002), Nuôi dưỡng qua đường
ruột sớm bệnh nhân nặng, Hội thảo những vấn đề
mới trong việc chăm sóc dinh dưỡng cho bệnh
nhân, chủ biên, Hà Nội.
2. Vũ Thị Hồng Lan, Trịnh Văn Đồng và Chu
Mạnh Khoa (2005), So sánh nuôi dưỡng đường
ruột sớm với nuôi dưỡng tĩnh mạch ở bệnh nhân
chấn thương nặng, Toàn văn hội nghị toàn quốc
Hồi sức cấp cứu chống độc, chủ biên, Đà Nẵng,
299- 305.
3. Nguyễn Như Lâm (2006), Nghiên cứu hiệu quả
của nuôi dưỡng sớm đường ruột trong điều trị
bệnh nhân bỏng nặng, Học viện quân y.
4. Graham T.W & el (1989), The benefits of early
jejunal hyperalimentation in the head-injured
patient, Neurosurgery.25, 729-735.
5. Grant P.J. và Ross L.H. (1994), Parenteral
nutrition, The pharmacologic Approach to the
Critically ill Patient, Bart Chernow, chủ biên,
William & Wilkins, 1009 – 1034.
6. Montejo J.C (1999), The Nutritional and
Metabolic Working Groups of the Spanish Society
of Intensive Care Medicine and Coronary Units:
Enteral nutrition - related gastro intestinal
complication in critically ill patients: A multicenter
study., Crit Care Med. 27, 1447 - 1453.






![Kết quả nuôi dưỡng đường tiêu hóa sớm ở trẻ sinh non tại Bệnh viện Trung ương Thái Nguyên [Nghiên cứu mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250806/vijiraiya/135x160/53811754466089.jpg)



















