
Đ C NG SIÊU ÂM PH N M MỀ ƯƠ Ầ Ề
Ch ng 1: Tuy n vúươ ế
Câu 1: Gi i ph u tuy n vú trên siêu âm:ả ẫ ế
T ngoài vào trongừ trên gi i ph u siêu âm có các l p:ả ẫ ớ
- Da: đng đm âm đuườ ậ ề
- T ch c m d i da: d ng thùy nh , gi m âmổ ứ ỡ ướ ạ ỏ ả
- T ch c m tr c tuy n: d ng thùy l n, gi m âmổ ứ ỡ ướ ế ạ ớ ả
- T ch c tuy n vú: tăng âm không đng nh t, có th th y ng tuy nổ ứ ế ồ ấ ể ấ ố ế
- Thùy m sau tuy n d ng thùy 1 gi m âmỡ ế ạ ả
- Sau cùng: thành ng c g m c và các x ng s n, màng ph i.ự ồ ơ ươ ườ ổ
Câu 2: Kĩ thu t siêu âm tuy n vú:ậ ế
- Ch đnh:ỉ ị
+ K t h p khám lâm sàng, ch n đoán b nh lý vúế ợ ẩ ệ
+ Các kh i u vú s th y đcố ờ ấ ượ
+ Mô tuy n/ nhũ nh đc.ế ả ặ
+ Ph n tr , đang mang thai ho c cho con bú, nam gi i.ụ ữ ẻ ặ ớ
+ Theo dõi sau ph u thu t vú.ẫ ậ
+ H ng d n ch c hút, sinh thi t, đnh v ph u thu t.ướ ẫ ọ ế ị ị ẫ ậ
+ H ch nách.ạ
- Chu n b d ng c :ẩ ị ụ ụ
+ Máy siêu âm và ki m tra tình tr ng ho t đng c a máy.ể ạ ạ ộ ủ
+ Máy vi tính, máy in nh siêu âm, máy in tr k t qu siêu âm.ả ả ế ả

+ Gel siêu âm, găng tay và 1 s v t d ng c n thi t.ố ậ ụ ầ ế
+ Gi y ho c khăn lau s ch.ấ ặ ạ
+ Gi ng n m, g i kê đu, kê khoeo chân.ườ ằ ố ầ
+ Đu dò Linear ( đu dò ph ng ) v i t n s 7,5 – 10 MHz, Dopplerầ ầ ẳ ớ ầ ố
màu.
- Chu n b b nh nhân:ẩ ị ệ
+ B nh nhân không c n nh n ăn, cũng nh các xét nghi m đc thù khác.ệ ầ ị ư ệ ặ
+ B nh nhân nên m c áo r ng tho i mái d dàng b c l trong quá trìnhệ ặ ộ ả ễ ộ ộ
siêu âm.
+ Ki m tra thông tin b nh nhân, xem xét và xác đnh vùng c n siêu âm.ể ệ ị ầ
+ Gi i thích quy trình th c hi n đ b nh nhân hi u và h p tác.ả ự ệ ể ệ ể ợ
- T th b nh nhân:ư ế ệ
+ B nh nhân n m ng a trên gi ng, hai tay đa lên trên đu, hai chânệ ằ ử ườ ư ầ
du i th ng.ỗ ẳ
+ Trong quá trình siêu âm, h ng d n b nh nhân các t th khác đướ ẫ ệ ư ế ể
ti n th c hi n kĩ thu t.ệ ự ệ ậ
- Kĩ thu t siêu âm:ậ
NGUYÊN T C:Ắ
+ C t liên t c, không đc nh c đu dò lên.ắ ụ ượ ấ ầ
+ C t các l p d c, ngang theo t ng ¼ tuy n vú.ắ ớ ọ ừ ế
+ Ho c c t các l p theo hình nan qu t các lát c t liên t c ch ngặ ắ ớ ạ ắ ụ ồ
nhau và theo m t chi u nh t đnh ( theo chi u kim đng h ho c ng c l i ).ộ ề ấ ị ề ồ ồ ặ ượ ạ
+ Thăm dò c vùng núm vú và h nách.ả ố
=> Tóm l i, ph i quét đu đn, các lát c t ch ng lên nhau, t trênạ ả ề ặ ắ ồ ừ
xu ng d i, t trong ra ngoài và ng c l i. Ho c quét theo hình nan qu t cácố ướ ừ ượ ạ ặ ạ
lát c t liên t c ch ng lên nhau.ắ ụ ồ
Câu 3: D u hi u kh i ấ ệ ố lành tính và ác tính:
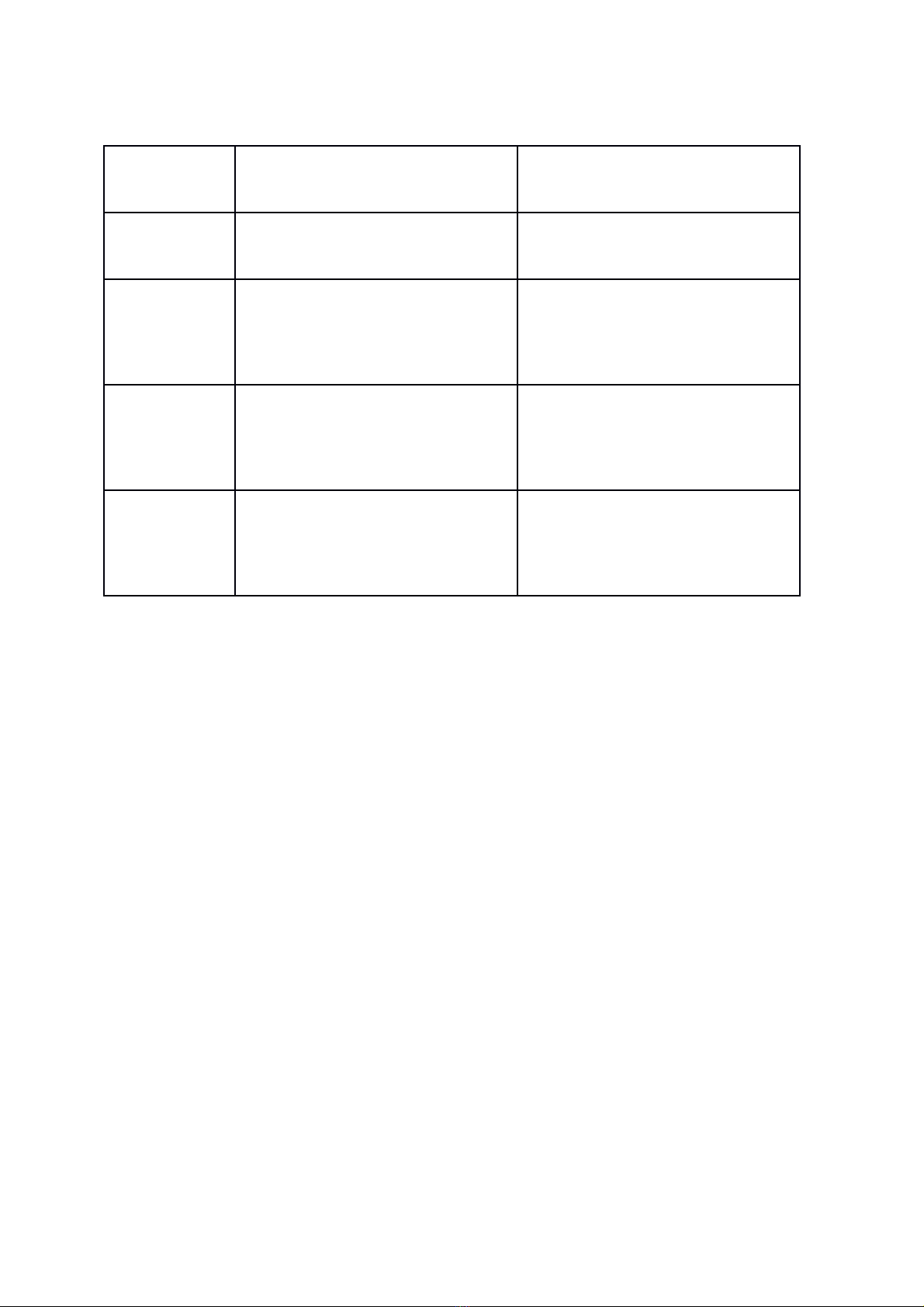
Kh i lành tínhốKh i ác tínhố
C u trúcấ
âm
- Tăng âm, gi m âm đngả ồ
nh t.ấ- Gi m âm ho c r t gi mả ặ ấ ả
âm, không đng nh t.ồ ấ
Đng bườ ờ - Rõ nét, b đuờ ề
- B thùy múi l nờ ớ
- Tua gai, không đu, gócề
c nhạ
- Hình thùy múi nh m nh tỏ ờ ạ
không rõ.
Hình thái- Tròn ho c b u d c.ặ ầ ụ
- Tr c l n // v i m t da.ụ ớ ớ ặ
- Ph c t p, có th có nhi uứ ạ ể ề
d ngạ
- Tr c l n vuông góc v iụ ớ ớ
m t da.ặ
C u trúcấ- Có hi u ng kh iệ ứ ố
- Gi v ( do đè ép c u trúcả ỏ ấ
xung quanh ).
- C u trúc b đo l n ( vi nấ ị ả ộ ề
tăng âm ).
- Vi vôi hóa.
- Gi m âm phía sau.ả
3.1 M t s d u hi u g i ý kh i u lành tínhộ ố ấ ệ ợ ố
- Hình dáng: Kh i u có hình b u d c (d u hi u chính)ố ầ ụ ấ ệ
- Chi u h ng: Theo chi u song song (d u hi u chính)ề ướ ề ấ ệ
- Đng b : Có b ngăn cách rõ (d u hi u chính)ườ ờ ờ ấ ệ
- Gi i h n t n th ng: M t ngăn cách rõ và m ng v i mô lành tính k c nớ ạ ổ ươ ặ ỏ ớ ế ậ
(d u hi u ph )ấ ệ ụ
- C u trúc h i âm:ấ ồ
H i âm tr ng nang (d u hi u chính)ồ ố ấ ệ
H i âm dày (d u hi u ph )ồ ấ ệ ụ
Tăng âm phía sau (d u hi u ph )ấ ệ ụ
Vôi hóa thô (d u hi u ph )ấ ệ ụ
3.2 M t s d u hi u g i ý kh i u ác tính:ộ ố ấ ệ ợ ố
- Hình dáng: Tròn ho c không đuặ ề

- Chi u h ngề ướ : Theo chi u không song song (d u hi u chính)ề ấ ệ
- Đng bườ ờ: Đng b tua gai (d u hi u chính) ho c không rõ, g p góc, đaườ ờ ấ ệ ặ ậ
cung nh (d u hi u ph )ỏ ấ ệ ụ
- Gi i h n t n th ngớ ạ ổ ươ : Có vi n h i âm dày (d u hi u ph )ề ồ ấ ệ ụ
- C u trúc h i âm:ấ ồ H i âm r t kém ho c h n h p (d u hi u ph )ồ ấ ặ ỗ ợ ấ ệ ụ
- Vôi hóa: Có vi vôi hóa (d u hi u chính)ấ ệ
- Siêu âm Doppler: Có t i máu trong kh i u, RI > 0,83, PI > 1,6ướ ố
- H ch di cănạ:
Đng kính > 1cmườ
V h ch dày > 3mmỏ ạ
Không còn r n h chố ạ
Có t i máu ngoài r n h chướ ố ạ
Có b đa cungờ
Câu 4: Phân lo i t n th ng BIRADS (ạ ổ ươ Breast Imaging Reporting and Data
System) vú: năm 2016?
- BIRADS 0: không đy đ d li u đ x p lo i.ầ ủ ữ ệ ể ế ạ
- BIRADS 1: t ng ng v i các mô bình th ng trên siêu âm, gây các b tươ ứ ớ ườ ấ
th ng trên lâm sàng ( ví d lâm sàng đau nh c vú … ).ườ ụ ứ
- BIRADS 2: Các t n th ng lành tínhổ ươ
G m có:ồ+ các nang thành m ng d ch trong, bên trong có váchỏ ị
+ các nang có n sùi đã theo dõi theo không th y thay đi ụ ấ ổ
theo th i gian.ờ
- BIRADS 3: Các t n th ng h u nh ch c ch n lành tính, ≤ 2 % nguy c ácổ ươ ầ ư ắ ắ ơ
tính.

- Các t n th ng lành tính g m có:ổ ươ ồ
+ các nang thành m ng, d ch trong, có nhi u vách, vách dàyỏ ị ề
+ nang n sùiụ
+ u x tuy n có nhân đc, gi m âm, tr c l n // m t da, không có ơ ế ặ ả ụ ớ ặ
vôi hóa.
- C n b sung các ph ng pháp khác ho c ph u thu t, theo dõi t n ầ ổ ươ ặ ẫ ậ ổ
th ng, thăm khám đnh k 3-6 tháng 1 l n.ươ ị ỳ ầ
- BIRADS 4: Nghi ng ác tính, 2% < X < 90% ác tính, lo i này bao g m cácờ ạ ồ
t n th ng không đáp ng tiêu chu n BIRADS 3.ổ ươ ứ ẩ
+ Các t n th ng có ranh gi i không rõ, b tua gai nh l n d n theoổ ươ ớ ờ ỏ ớ ầ
th i gian, c n sinh thi t.ờ ầ ế
+ 4A: nghi ng th pờ ấ
4B: nghi ng trung bìnhờ
4C: nghi ng cao h n.ờ ơ
- BIRADS 5: ác tính ≥ 90 %, t n th ng nh BIRADS 4 nh ng xâm l n lanổ ươ ư ư ấ
r ng và có h ch nách. Sinh thi t ch n đoán.ộ ạ ế ẩ
- BIRADS 6: đã có k t qu gi i ph u b nh là ác tính.ế ả ả ẫ ệ
Câu 5:
Ung th vúư: M ng âm h n h p, gi m âm gi a v i vùng c n âm xa.ả ỗ ợ ả ở ữ ớ ả
Th ng t n có xu h ng nàm theo tr c tr c sau do dính và làm pháươ ổ ướ ụ ướ
v c u trúc tuy n vú bình th ng. Xung quanh vùng u có vi n gi m âm,ỡ ấ ế ườ ề ả
ch ng t s xâm nhi m c a t bào ác tính. Đo kh i u kèm theo c vi n gi mứ ỏ ự ễ ủ ế ố ả ề ả
âm cho kích th c g n gi ng kh i u th t khi làm xét nghi m gi i ph u b nh.ướ ầ ố ố ậ ệ ả ẫ ệ

![Tài liệu triệu chứng học chấn thương [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250806/tuhaolg/135x160/99781754535086.jpg)


![Bài giảng tính chất thai nhi và phần phụ đủ tháng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250603/minhquan0690/135x160/5941748946313.jpg)








![Bài ôn tập Giải phẫu răng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251005/tuyetnhitk1305@gmail.com/135x160/78741759715471.jpg)





![Bài giảng Glass Ionomer Vương Lam Linh: Tổng hợp kiến thức [Mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250908/dangkhoa5304@gmail.com/135x160/90151757385750.jpg)


