
TNU Journal of Science and Technology
230(05): 40 - 48
http://jst.tnu.edu.vn 40 Email: jst@tnu.edu.vn
RESULTS OF I-131 TREATMENT IN PATIENTS WITH
DIFFERENTIATED THYROID CANCER AND LYMPH NODE METASTASIS
AFTER TOTAL THYROIDECTOMY
Chu Khanh Linh1*, Le Ngoc Ha2, Tran Bao Ngoc1
1TNU - University of Medicine and Pharmacy, 2108 Military Central Hospital
ARTICLE INFO
ABSTRACT
Received:
14/10/2024
The purpose of this study aims to evaluate clinical characteristics related to I-
131 treatment response in differentiated thyroid cancer patients with regional
lymph node metastasis who underwent total thyroidectomy at 108 Military
Central Hospital. From March 2023 to March 2024, we conducted a descriptive
study and prospective follow-up on 130 differentiated thyroid cancer patients
with lymph node metastatic stage, who were treated with I-131 at the
Department of Nuclear Medicine. The results revealed that among the 130
patients (28 males and 102 females, with an average age of 43.22 ± 12.36
years), 35 patients (26.9%) showed a complete response after the first I-131
treatment, 20 patients (15.4%) had an incomplete biochemical response, 44
patients (33.8%) had an incomplete structural response, and 31 patients
(23.9%) had an indeterminate response. Clinical factors related to the response
to I-131 treatment included tumor size, number of metastatic lymph nodes,
presence of distant metastasis, pre-treatment stimulated thyroglobulin (Tg)
levels, and post-operative risk of recurrence (p < 0.05). Therefore, the study
shows that the complete response rate after the first I-131 treatment in
differentiated thyroid cancer patients with lymph node metastasis remains
challengeable. Factors such as tumor size, number of metastatic lymph nodes,
distant metastasis, pre-treatment stimulated Tg levels, and the post-operative
risk of recurrence are associated with the response to I-131 treatment.
Revised:
23/12/2024
Published:
24/12/2024
KEYWORDS
Thyroid cancer
Differentiated
Lympho node metastasis
Iodine-131 therapy
Total thyroidectomy
Clinical, subclinical
Response to I-131 treatment
KẾT QUẢ ĐIỀU TRỊ I-131 Ở BỆNH NHÂN UNG THƯ TUYẾN GIÁP THỂ BIỆT
HOÁ CÓ DI CĂN HẠCH ĐƯỢC PHẪU THUẬT CẮT TOÀN BỘ TUYẾN GIÁP
Chu Khánh Linh1*, Lê Ngọc Hà2, Trần Bảo Ngọc1
1Trường Đại học Y Dược – ĐH Thái Nguyên, 2Bệnh viện Trung ương Quân đội 108
THÔNG TIN BÀI BÁO
TÓM TẮT
Ngày nhận bài:
14/10/2024
Nghiên cứu nhằm mục đích mô tả một số đặc điểm lâm sàng, cận lâm sàng và
đánh giá đáp ứng điều trị ở bệnh nhân ung thư tuyến giáp thể biệt hóa có di
căn hạch được phẫu thuật cắt toàn bộ tuyến giáp tại Bệnh viện Trung ương
Quân đội 108. Từ tháng 03/2023 đến tháng 03/2024, chúng tôi tiến hành mô tả
có theo dõi dọc, hồi cứu và tiến cứu trên 130 bệnh nhân được chẩn đoán Ung
thư tuyến giáp thể biệt hóa đã phẫu thuật cắt toàn bộ tuyến giáp giai đoạn có di
căn hạch, được điều trị bằng I-131 tại khoa Y học hạt nhân. Kết quả cho thấy,
130 bệnh nhân trong nghiên cứu của chúng tôi (28 bệnh nhân nam, 102 bệnh
nhân nữ) có độ tuổi trung bình 43,22 ± 12,36. Sau điều trị I-131 lần đầu, có 35
(26,9 %) bệnh nhân đáp ứng hoàn toàn, 20 (15,4%) bệnh nhân đáp ứng không
hoàn toàn về sinh hoá, 44 (33,8%) bệnh nhân đáp ứng không hoàn toàn về cấu
trúc và 31 (23,9%) bệnh nhân đáp ứng không xác định. Các yếu tố lâm sàng,
cận lâm sàng có liên quan đến đáp ứng điều trị I-131 như kích thước u, số
lượng hạch di căn, tình trạng di căn xa, nồng độ Tg kích thích trước điều trị,
nguy cơ tái phát sau phẫu thuật với p < 0,05. Như vậy, nghiên cứu cho thấy
rằng tỷ lệ đáp ứng hoàn toàn sau điều trị I-131 lần đầu ở bệnh nhân ung thư
tuyến giáp thể biệt hoá có di căn hạch còn thấp. Các đặc điểm về kích thước u,
số lượng hạch di căn, tình trạng di căn xa, nồng độ Tg kích thích trước điều trị,
nguy cơ tái phát sau phẫu thuật có liên quan đến đáp ứng điều trị I-131.
Ngày hoàn thiện:
23/12/2024
Ngày đăng:
24/12/2024
TỪ KHÓA
Ung thư tuyến giáp
Thể biệt hóa
Di căn hạch
Liệu pháp I-131
Cắt toàn bộ tuyến giáp
Lâm sàng, cận lâm sàng
Đáp ứng điều trị
DOI: https://doi.org/10.34238/tnu-jst.11315
* Corresponding author. Email: Chukhanhlinhcgyt97@gmail.com

TNU Journal of Science and Technology
230(05): 40 - 48
http://jst.tnu.edu.vn 41 Email: jst@tnu.edu.vn
1. Đặt vấn đề
Ung thư tuyến giáp (UTTG) là loại ung thư tuyến nội tiết khá phổ biến. Theo GLOBOCAN
2020, UTTG đứng hàng thứ 10 trong tổng số các ca ung thư ở cả hai giới với khoảng 586.202 ca
mới mắc hàng năm, đứng thứ 5 trong số các loại ung thư ở nữ giới và đứng thứ 16 trong số các loại
ung thư ở nam giới. Tỷ lệ mắc khoảng 3/100.000 dân ở cả hai giới và tỷ lệ nam/nữ là 1/3 [1]. Tại
Việt Nam, ung thư biểu mô tuyến giáp đứng hàng thứ 7 trong các loại ung thư ở phụ nữ với tần
suất mắc theo tuổi ở nữ giới là 7,6/100,000 dân, ở nam giới là 1,9/100,000 dân [2]. Về mặt mô
bệnh học, UTTG được chia thành các loại UTTG thể biết hóa (chiếm khoảng 90% gồm thể nhú,
thể nang và loại kết hợp cả thể nhú và thể nang). UTTG thể tủy (chiếm khoảng 5-9%). UTTG thể
không biệt hóa (chiếm khoảng 1-2%) [3]. UTTG thể biệt hoá có tiên lượng rất tốt, phần lớn các
trường hợp đều được chẩn đoán sớm và điều trị kịp thời với tỷ lệ sống sót > 90% sau 10 năm.
UTTG thể nhú là loại phổ biến nhất của UTTG thể biệt hoá và có tỷ lệ sống sót sau 40 năm lên đến
93 - 94%, tỷ lệ tử vong thường tăng trong trường hợp bệnh tái phát. Tái phát có thể xảy ra ở hơn
30% trường hợp, trong đó 70% liên quan đến di căn hạch cổ [4]-[6]. Di căn hạch cổ thường thấy ở
UTTG thể nhú và xảy ra ở 20–50% bệnh nhân trước khi điều trị ban đầu [7]-[9]. Điều trị I-131 sẽ
giúp tiêu diệt những tế bào ung thư còn lại sau phẫu thuật hoặc những tổn thương di căn hạch và
di căn xa cho bệnh nhân. Bên cạnh đó, hiệu quả của I-131 đối với ung thư tuyến giáp di căn hạch
có thể bị hạn chế, một phần là do sự hấp thụ I-131 (chỉ 70-75% cho thấy sự hấp thụ i-ốt và giảm
dần theo tuổi) và một phần là do những hạn chế về mặt phóng xạ (chỉ những ổ có đường kính nhỏ
hơn 10 mm mới có khả năng bị phá huỷ) [10]. Vì vậy nhằm tìm hiểu và góp phần cung cấp thêm
bằng chứng khoa học về UTTG thể biệt hoá di căn hạch, chúng tôi thực hiện nghiên cứu với mục
tiêu mô tả một số đặc điểm lâm sàng, cận lâm sàng và đánh giá đáp ứng điều trị ở bệnh nhân ung
thư tuyến giáp thể biệt hóa có di căn hạch được phẫu thuật cắt toàn bộ tuyến giáp.
2. Đối tượng, phương pháp nghiên cứu
2.1. Đối tượng nghiên cứu
Gồm 130 bệnh nhân được chẩn đoán ung thư tuyến giáp thể biệt hóa di căn hạch được phẫu
thuật cắt toàn bộ tuyến giáp vét hạch cổ và điều trị I-131 lần đầu tại Bệnh viện Trung ương Quân
đội 108 từ tháng 03/2023 đến hết tháng 03/2024.
Tiêu chuẩn chọn mẫu:
- Bệnh nhân được chẩn đoán xác định ung thư tuyến giáp thể biệt hóa có di căn hạch được khẳng
định bằng mô bệnh học, có chỉ định điều trị I-131 tại Bệnh viện Trung ương Quân đội 108;
- Bệnh nhân điều trị liều I-131 lần 1;
- Những bệnh nhân này sau điều trị được khám, xét nghiệm lại định kỳ mỗi 3-6 tháng để đánh
giá kết quả điều trị;
- Có hồ sơ lưu trữ đầy đủ. Bệnh nhân tình nguyện tham gia theo dõi thường xuyên và lâu dài;
- Bệnh nhân không có thai và bệnh lý nặng kết hợp.
2.2. Thời gian, địa điểm nghiên cứu
- Nghiên cứu được thực hiện từ tháng 06/2023 đến tháng 06/2024 tại Bệnh viện Trung ương
Quân đội 108.
2.3. Phương pháp nghiên cứu
- Nghiên cứu sử dụng phương pháp mô tả, thiết kế theo dõi dọc.
2.4. Cỡ mẫu nghiên cứu
- Cỡ mẫu nghiên cứu và cách chọn mẫu: Lấy mẫu toàn bộ các bệnh nhân đủ tiêu chuẩn.
2.5. Các biến số nghiên cứu và cách thu thập

TNU Journal of Science and Technology
230(05): 40 - 48
http://jst.tnu.edu.vn 42 Email: jst@tnu.edu.vn
- Lấy số liệu hồi cứu từ ngày 01/03/2023 đến ngày 31/05/2023 và tiến cứu từ ngày 01/06/2023
đến ngày 31/03/2024 của các bệnh nhân điều trị tại khoa Y học hạt nhân.
- Ghi nhận các thông tin theo mẫu bệnh án nghiên cứu.
- Chỉ tiêu nghiên cứu bao gồm các đặc điểm lâm sàng của u (số lượng, kích thước, vị trí, tính
chất xâm lấn ra ngoài tuyến giáp) và hạch (vị trí, số lượng, kích thước); cận lâm sàng (nồng độ Tg
kích thích trước điều trị); đánh giá nguy cơ tái phát sau phẫu thuật và đáp ứng điều trị (theo Hiệp
hội tuyến giáp Hoa Kỳ - ATA 2015).
- Thu thập số liệu theo mẫu bệnh án nghiên cứu. Các đặc điểm lâm sàng của u (số lượng, kích
thước, vị trí, tính chất xâm lấn ra ngoài tuyến giáp) và hạch (vị trí, số lượng, kích thước) được thu
thập ở phiếu phẫu thuật. Thể mô bệnh học thu thập từ phiếu kết quả giải phẫu bệnh. Nồng độ Tg
kích thích trước phẫu thuật thu thập từ hồ sơ bệnh án trước đó.
- Đánh giá nguy cơ tái phát sau phẫu thuật của bệnh nhân trong nghiên cứu theo hướng dẫn của
ATA 2015 như bảng 1.
Bảng 1. Phân tầng nguy cơ bệnh tái phát/ dai dẳng theo ATA 2015 [11]
Thấp
Trung bình
Cao
Ung thư tuyến giáp thể nhú thỏa mãn
tất cả các đặc điểm sau:
-
Không di căn tại chỗ và di căn xa
-
Về mặt đại thể u đã được loại bỏ
hoàn toàn
-
Không thuộc nhóm mô bệnh có độ
ác tính cao
-
Không xâm lấn mạch máu
-
Không có vị trí bắt xạ khác ngoài
giường tuyến giáp trên xạ hình sau
điều trị
-
Không di căn hạch (N0) hoặc di căn
< 5 ổ di căn hạch; kích thước < 0,2 cm
Có bất kì một trong các đặc điểm sau:
-
Xâm lấn vi thể vào mô mềm xung
quanh tuyến giáp
-
Phát hiện hạch cổ di căn bắt xạ
trên xạ hình sau điều trị xóa mô giáp
-
Mô bệnh học có độ ác tính cao
hoặc xâm nhập mạch máu
-
Di căn > 5 ổ di căn hạch với kích
thước hạch < 3 cm
-
Vi ung thư tuyến giáp thể nhú đa ổ
xâm lấn ngoài tuyến giáp, bao gồm
đột biến BRAF (+)
(nếu có)
Có bất kì một trong các đặc điểm sau:
-
U xâm lấn đại thể ngoài tuyến giáp
-
Phẫu thuật không loại bỏ hoàn
toàn u, tổ chức ung thư tồn dư còn
lại nhiều
-
Di căn xa
- Nồng độ Tg huyết thanh sau
phẫu thuật gợi di căn xa
-
Di căn hạch bất kì với kích
thước > 3 cm
-
Ung thư tuyến giáp thể nang
xâm lấn rộng mạch máu (> 4 điểm
xâm nhập mạch)
Ung thư tuyến giáp thể nhú biến thể
nang, trong bao tuyến giáp
Ung thư tuyến giáp thể nang biệt hóa
cao xâm lấn bao giáp và không/ hoặc
xâm nhập mạch tối thiểu
Vi ung thư tuyến giáp thể nhú trong
bao tuyến giáp, một hoặc đa ổ, bao
gồm đột biến BRAF (+) (nếu có)
- Đánh giá đáp ứng điều trị theo ATA 2015 dựa trên xét nghiệm Tg, Anti Tg, siêu âm hạch cổ,
FNA nếu có, kết quả xạ hình sau điều trị dựa theo bảng 2.
Bảng 2. Phân loại đáp ứng với điều trị cắt tuyến giáp toàn bộ và điều trị xóa mô giáp bằng I-131 [11]
Phương pháp điều trị ban đầu
Cắt tuyến giáp toàn bộ và điều trị xóa mô
Đáp ứng hoàn toàn
Tg không kích thích < 0,2 ng/mL hoặc Tg kích thích < 1 ng/mL và Anti – Tg
(-) và các phương pháp chẩn đoán hình ảnh không phát hiện tổn thương.
Đáp ứng không hoàn toàn sinh hóa
Tg không kích thích > 1 ng/mL hoặc Tg kích thích > 10 ng/mL hoặc Anti –
Tg tăng và các biện pháp chẩn đoán hình ảnh không phát hiện tổn thương
Đáp ứng không hoàn toàn cấu trúc
Bằng chứng tổn thương cấu trúc hoặc chức năng bất kể Tg và Anti – Tg
Đáp ứng không xác định
Tổn thương không đặc hiệu trên hình ảnh
Hoặc tăng nhẹ hoạt tính phóng xạ ở giường tuyến giáp trên xạ hình
Hoặc Tg không kích thích 0,2 - 1 ng/mL Hoặc Tg kích thích 1 - 10 ng/mL
Hoặc Anti – Tg ổn định hoặc giảm và không phát hiện tổn thương cấu trúc
hoặc chức năng
- Các yếu tố liên quan đến I-131:
TNU Journal of Science and Technology
230(05): 40 - 48
http://jst.tnu.edu.vn 43 Email: jst@tnu.edu.vn
+ Liều điều trị theo kinh nghiệm: Đối với bệnh nhân điều trị lần đầu liều I-131 dựa theo mục
đích điều trị. Mục đích điều trị xoá mô liều I-131 từ 30 - 100 mCi, mục đích bổ trợ liều I-131 từ
100-150 mCi và mục đích điều trị di căn liều I-131 từ 150 - 200 mCi.
+ I-313 sẽ được bảo quản và sử dụng theo đúng quy định của thông tư 13/2018/TT-BKHCN sửa
đổi, bổ sung Thông tư liên tịch 13/2014/TTLT-BKHCN-BYT về bảo đảm an toàn bức xạ trong y tế.
2.6. Xử lý số liệu
- Nhập dữ liệu và xử lý số liệu bằng phần mềm SPSS 20.0.
2.7. Đạo đức nghiên cứu
Nghiên cứu được Hội đồng Y đức Trường Đại học Y Dược - Đại học Thái Nguyên thông qua
tại văn bản chấp thuận số 1446/QĐ-BV ngày 14/9/2023.
3. Kết quả nghiên cứu
3.1. Đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến giáp thể biệt hoá di căn
hạch đã phẫu thuật
- Phân bố tuổi và giới của 130 bệnh nhân trong nghiên cứu của chúng tôi được thể hiện trong
bảng 3. Bảng 3. Phân bố bệnh nhân theo tuổi và giới
Giới
Tuổi
Nữ
Nam
Tổng
n=102
%
n=28
%
n=130
%
< 55
83
63,8
27
20,8
110
78,5
≥ 55
19
14,6
1
0,8
20
21,5
Tuổi trung bình
43,22 ± 12,36 (8- 73)
40,86 ± 7,94
42,71 ± 11,56
Nhận xét: Tuổi trung bình của các đối tượng bệnh nhân trong nghiên cứu là 42,71±11,56. Lứa tuổi
hay gặp là <55 tuổi, chiếm tỷ lệ 78,5%. Bệnh gặp ở nữ nhiều hơn nam (Tỷ lệ nữ : nam = 3,6 : 1).
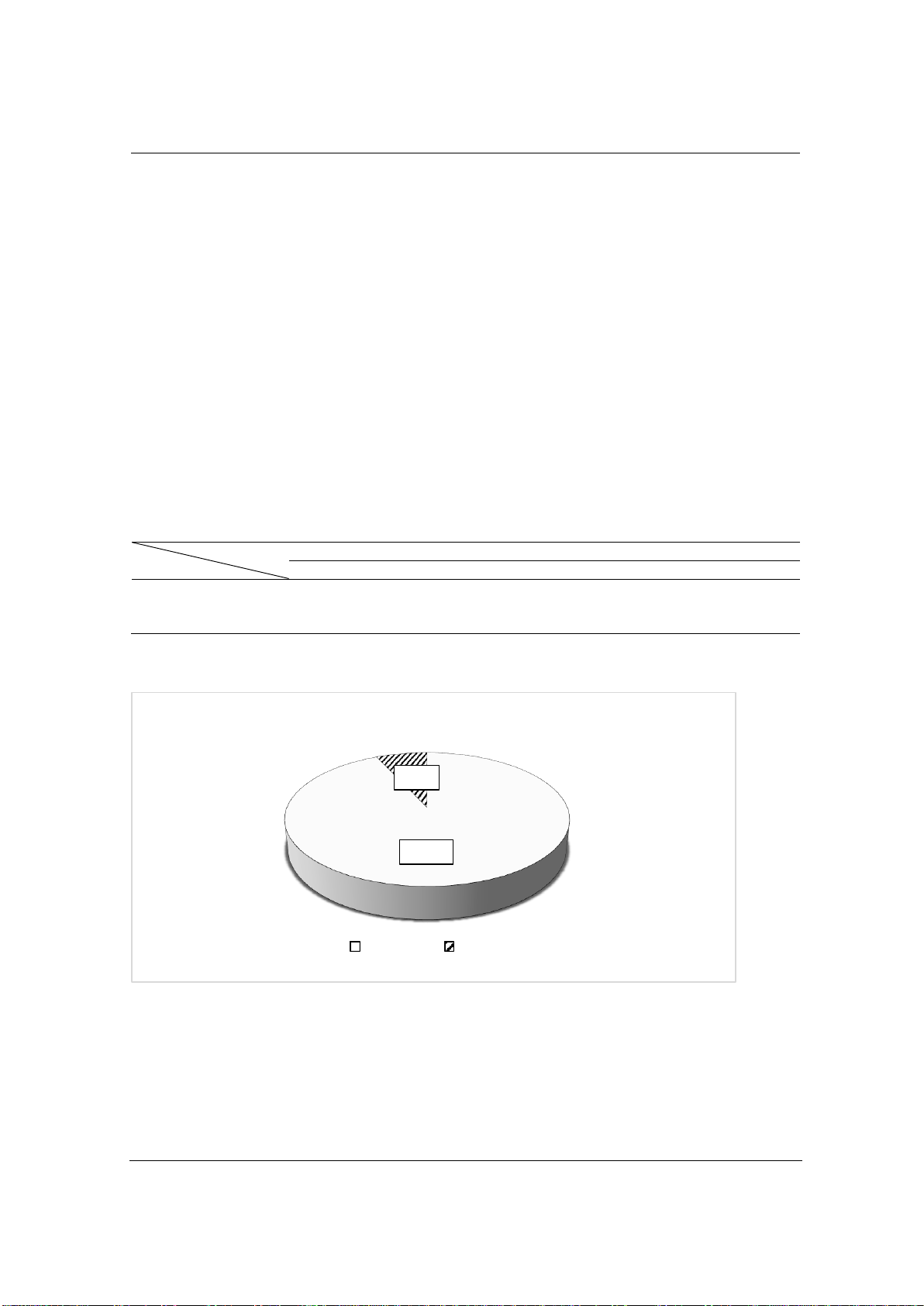
- Phân bố thể mô bệnh học của nhóm bệnh nhân trong nghiên cứu được thể hiện theo hình 1.
Hình 1. Đặc điểm về mô bệnh học
Nhận xét: Trong nghiên cứu của chúng tôi, ung thư tuyến giáp thể nhú chiếm đa số 93,1% và
thể nang chiếm 6,9%.
- Phân bố các đặc điểm, tính chất u của nhóm bệnh nhân trong nghiên cứu được thể hiện ở bảng 4.
Nhận xét: Tỷ lệ bệnh nhân có u đa ổ chiếm 39,22% (51 BN). U phân bố ở thuỳ phải chiếm
41,5%, hai thuỳ chiếm 27,7%, thuỳ trái chiếm 27,7%, eo chiếm 3,1%. Tỷ lệ u xâm lấn vỏ chiếm
63,1% và có 26,9% bệnh nhân có u xâm lấn ra ngoài tuyến giáp.
93,1%
6,9%
Đặc điểm về thể mô bệnh học
Thể nhú
Thể nang
TNU Journal of Science and Technology
230(05): 40 - 48
http://jst.tnu.edu.vn 44 Email: jst@tnu.edu.vn
Bảng 4. Tính chất u sau phẫu thuật
Đặc điểm u
Số lượng n = 130
%
Số lượng u
Đa ổ
51
39,2
Đơn ổ
79
60,8
Vị trí u
Thuỳ phải
54
41,5
Thuỳ trái
36
27,7
Hai thuỳ
36
27,7
eo
4
3,1
Kích thước u
u ≤ 10 mm
75
57,7
10 < u ≤ 20 mm
44
33,8
20 < u ≤ 40 mm
11
8,5
Xâm lấn vỏ
Có
82
63,1
không
48
36,9
Xâm lấn ra ngoài tuyến giáp
Có
35
26,9
không
95
73,1
- Phân bố đặc điểm và tính chất hạch của nhóm bệnh nhân trong nghiên cứu được thể hiện trong
bảng 5.
Bảng 5. Tính chất hạch di căn sau phẫu thuật
Đặc điểm
Số lượng (n = 130)
Tỷ lệ (%)
Vị trí di căn hạch
Hạch trung tâm đơn thuần
93
71,5
Hạch cổ cùng bên
32
24,6
Hạch cổ đối bên
5
3,9
Số lượng hạch
< 5 hạch
82
63,1
≥ 5 hạch
48
36,9
Trung bình (max-min)
4,6 ± 4,2 (1 - 22)
Kích thước hạch
≤10 mm
109
83,8
> 10 mm
21
16,2
Trung bình (max-min)
8,03 ± 4,3 (2- 30)
Nhận xét: Tỷ lệ bệnh nhân di căn hạch cổ trung tâm đơn thuần là nhiều nhất chiếm 71,5%. Tỷ
lệ bệnh nhân có số lượng hạch di căn < 5 hạch chiếm 63,1%, ≥ 5 hạch chiếm 36,9%. Các hạch di
căn đa số có kích thước ≤10 mm chiếm 83,8%.
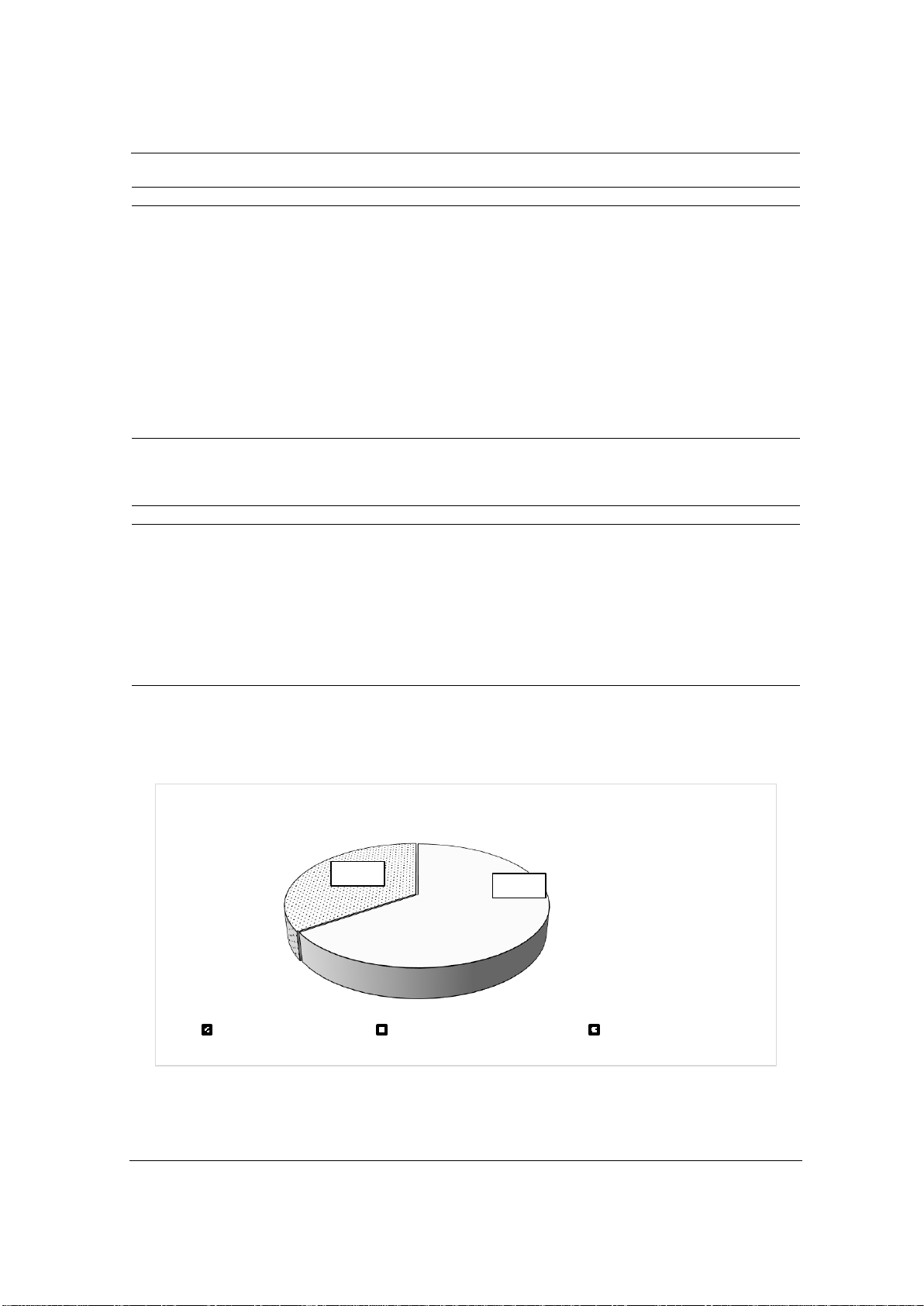
- Phân loại nguy cơ tái phát sau phẫu thuật theo hướng dẫn của ATA 2015 ở nhóm bệnh nhân
nghiên cứu được thể hiện tại hình 2.
Hình 2. Nguy cơ tái phát sau phẫu thuật
Nhận xét: Tỷ lệ bệnh nhân ung thư tuyến giáp thể biệt hoá di căn hạch có nguy cơ tái phát trung
bình chiếm 65,4%, nguy cơ tái phát cao chiếm 34,6% và nguy cơ tái phát thấp chiếm 0,0%.
65,4%
34,6%
Phân loại nguy cơ tái phát sau phẫu thuật theo ATA 2015
Nguy cơ tái phát thấp Nguy cơ tái phát trung bình
Nguy cơ tái phát cao











![Tài liệu Triệu chứng học nội khoa [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251204/oanhlahet@gmail.com/135x160/5231764900514.jpg)


![Bài giảng Vi sinh vật: Đại cương về miễn dịch và ứng dụng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251124/royalnguyen223@gmail.com/135x160/49791764038504.jpg)











