
TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
87
PHẪU THUẬT CẮT XƯƠNG CHỈNH GÙ TRONG BỆNH LÝ VIÊM CỘT SỐNG
DÍNH KHỚP BẰNG ĐƯỜNG MỔ NHỎ XÂM LẤN TỐI THIỂU
Trần Trung Kiên1, Kiều Đình Hùng1,2,
Dương Đại Hà1,2, Bùi Văn Sơn1
TÓM TẮT15
Biến dạng trục trong bệnh lý viêm cột sống
dính khớp và chiến lược phẫu thuật chỉnh hình
cột sống vẫn luôn luôn là một thách thức lớn với
các phẫu thuật viên. Phẫu thuật mổ nhỏ xâm lấn
tối thiểu cắt thân đốt sống qua cuống kết hợp cấu
hình nẹp vít qua cuống qua da chỉnh hình cột
sống với rất nhiều ưu điểm so với các phẫu thuật
mổ mở kinh điển như rút ngắn thời gian phẫu
thuật, hạn chế mất máu nhưng vẫn đạt được mức
độ nắn chỉnh tuyệt đối. Đối tượng và phương
pháp nghiên cứu: Nghiên cứu trên 10 bệnh nhân
biến dạng gù cột sống do viêm cột sống dính
khớp. Kết quả được đánh giá dựa trên: mức nắn
chỉnh trên hình ảnh, tổng lượng máu mất, thời
gian trung bình phẫu thuật, biến chứng, chiều dài
đường mổ, thời gian đứng dậy đi lại sau mổ và
thời gian nằm viện. Kết quả: Độ tuổi trung bình
phẫu thuật: 32 ± 5,2 tuổi (nam 9 và nữ 1). Góc gù
toàn trục trung bình cải thiện trước mổ từ 46,40
xuống 15,20 sau mổ. Góc ưỡn cột sống thắt lưng:
từ - 1,20 lên – 36,50. Góc xoay xương chậu: 39,50
về 24,60. Góc cằm – cung mày: cải thiện 100%
về nhóm C (dao động từ 10 – 200). Khoảng cách
1Khoa ngoại Thần kinh cột sống, Bệnh viện Đại
học Y Hà Nội
2Bộ môn Ngoại, Trường Đại học Y Hà Nội
Chịu trách nhiệm chính: Trần Trung Kiên
ĐT: 0989699369
Email: dr.trantrungkien@gmail.com
Ngày nhận bài: 10.9.2024
Ngày phản biện khoa học: 28.10.2024
Ngày duyệt bài: 2.11.2024
C7-S1 theo mặt phẳng đứng dọc (C7-S1 SVA)
giảm từ 13,5cm trước mổ xuống 4,2cm sau mổ.
Lượng máu mất trung bình: 350 ± 168ml, thời
gian trung bình phẫu thuật: 233,5 ± 9,46 phút,
chiều dài đường mổ 8,5 cm. Thời gian đứng dậy
sau mổ trung bình 1,5 ngày; thời gian nằm viện
trung bình 7,5 ngày. Không ghi nhận biến chứng
trong và sau mổ. Kết luận: Phẫu thuật chỉnh gù
cho bệnh nhân viêm cột sống dịnh khớp có thể sử
dụng đường mổ nhỏ xâm lấn tối thiểu (chưa đến
10cm) kết vợi với cấu hình nẹp vít qua cuống qua
da cho mức nắn chỉnh tốt, giảm thời gian phẫu
thuật cũng như lượng máu mất và không ghi
nhân biến chứng.
Từ khóa: phẫu thuật xâm lấn tối thiểu, cắt
thân đốt sống hình chêm qua cuống, gù cột sống,
viêm cột sống dính khớp.
SUMMARY
MINI-OPEN OSTEOTOMY FOR
KYPHOTIC CORRECTION IN
PATIENTS WITH ANKYLOSING
SPONDYLITIS
Deformity in ankylosing spondylitis and
surgery strategies are always a big challenge for
surgeons. Correction using minimally invasive
surgery of pedicle subtraction osteotomy
combined with percutaneous pedicle screws
provides many advantages compared to
traditional surgery such as shortening surgery
time, and less blood loss but still achieving
correction. Methods: 10 kyphotic patients with
ankylosing spondylitis. Results were evaluated
based on: correction on images, total blood loss,

HỘI NGHỊ KHOA HỌC HỘI PHẪU THUẬT THẦN KINH VIỆT NAM
88
average surgery time, complications, length of
incision, time to stand up and walk post-op and
hospital stay. Results: Means age: 32 ± 5.2 (9
males and 1 female). Means axial kyphosis angle
improved from 46.40 pre-op to 15.20 post-op.
Lumbar lordosis angle: from -1.20 to -36.50.
Pelvic incidence angle: 39.50 to 24.60. Chin-
eyebrow angle: improved 100% in group C
(ranging from 10 – 200). The C7-S1-SVA
decreased from 13.5cm pre-op to 4.2cm post-op.
Means blood loss: 350 ± 168ml, surgery time:
233.5 ± 9.46 minutes, incision length 8.5cm. The
average time to stand up post-op: 1.5 days;
hospital stay: 7.5 days. No complications were
recorded peri- and post-op. Conclusion:
Kyphotic correction surgery for patients with
ankylosing spondylitis can use a mini-open (less
than 10cm) combined with percutaneous pedicle
screws for good result, reducing surgery time as
well as blood loss and no complications
recorded.
Keywords: minimally invasive surgery,
pedicle subtraction osteotomy, kyphosis,
ankylosing spondylitis.
I. ĐẶT VẤN ĐỀ
Viêm cột sống dính khớp là bệnh lý viêm
mạn tính dẫn tới cốt hóa các khớp và dây
chằng của cột sống, gây ra sự đau và cứng
cột sống tiến triển. Khoảng 30% bệnh nhân
bị bệnh lý viêm cột sống có gù cột sống ngực
lưng, gây ảnh hưởng xấu tới thẩm mĩ, dáng
đi, sinh hoạt của người bệnh, nặng hơn có thể
ảnh hưởng tới cơ quan hô hấp, tim mạch[4].
Kĩ thuật đục xương chỉnh gù thường có hai
loại chính: đục xương kiểu Smith- Petersen
và phẫu thuật cắt xương hình chêm qua
cuống[2]. Phẫu thuật chỉnh gù cho bệnh lý
viêm cột sống dính khớp thường đòi hỏi
đường mổ dài, tàn phá cấu trúc cân cơ phần
mềm rộng, thời gian mổ dài và mất máu,
biến chứng có thể gặp ở 1/3 số bệnh nhân[8].
Sử dụng kĩ thuật mổ nhỏ cắt xương cũng như
bắt vít có thể làm giảm biến chứng trong khi
vẫn giữ được mục tiêu cuộc mổ[7]. Một số
nghiên cứu kết hợp hàn xương liên thân đốt
lối bên và bắt vít qua da cho thấy hiệu quả
cao trong việc chỉnh gù theo trục dứng ngang
(coronal). Tuy nhiên để chỉnh gù theo trục
đứng dọc (sagittal) hiệu quả thì cần cắt
xương cung sau và thân đốt sống. Wang và
Madhavan[9] đã mô tả kĩ thuật mổ nhỏ cắt
xương hình chêm qua cuống đường sau.
Trong năm 2023, chúng tôi đã đã cải tiến, kết
hợp mổ nhỏ cắt xương hình chêm và bắt vít
qua da cho 10 bệnh nhân gù cột sống do
viêm cột sống dính khớp. Vì vậy chúng tôi
làm nghiên cứu này với mục tiêu: Mô tả đặc
điểm lâm sàng và kết quả chỉnh gù ở bệnh
nhân viêm cột sống dính khớp bằng đường
mổ nhỏ xâm lấn tối thiểu.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
10 bệnh nhân biến dạng gù do viêm cột
sống dính khớp được phẫu thuật bằng đường
mổ nhỏ: cắt thân đốt sống hình chêm qua
cuống kết hợp nẹp vít qua da.
2.2. Phương pháp nghiên cứu
❖ Nghiên cứu tiến cứu, mô tả lâm sàng
❖ Xử lý số liệu bằng phần mềm SpSS
20.
Tiêu chuẩn lựa chọn bệnh nhân
• Hạn chế tầm nhìn.
• Đau lưng do mất cân bằng cột sống.
• Mất vững cột sống do gù tiến triển.
Tiêu chuẩn loại trừ
• Bệnh nhân già yếu, loãng xương nặng
hoặc có bệnh toàn thân không đủ điều kiện
gây mê.
2.3. Phương pháp phẫu thuật
Chuẩn bị bệnh nhân:
TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
89
• Gây mê nội khí quản
• Nằm sấp, được kê độn dưới ngực và
vùng đùi, cẳng chân ưỡn tối đa.
• Dự trù máu
Các dụng cụ phẫu thuật:
• Bộ dụng cụ phẫu thuật cơ bản và đục
xương các kích cỡ
• Hệ thống nẹp vít cột sống
• Hệ thống Carm và cảnh báo thần kinh
trong mổ
Các bước phẫu thuật
• Rạch da đường giữa, đặt vít lên 1 đốt
và dưới 1 đốt so với đốt dự kiến cắt
• Cắt thân đốt sống hình chêm:
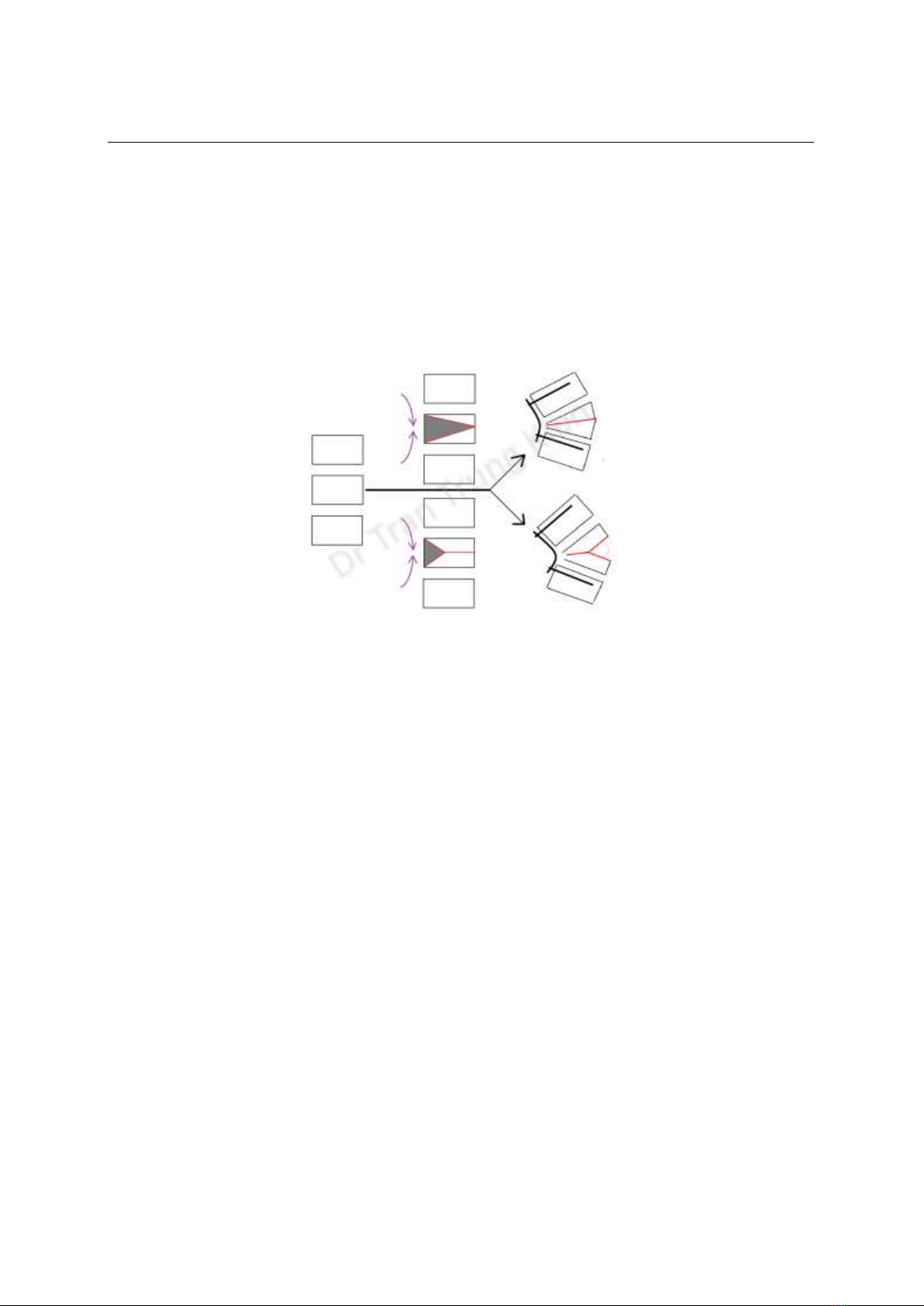
Hình 1: Minh họa hai kỹ thuật cắt thân đốt sống qua cuống hình chêm
o Sử dụng đục, xác định góc cần cắt qua
cuống tại thân đốt sống tương ứng, dùng
Kerrison cắt toàn bộ cung sau, kèm một phần
mỏm gai của đốt trên và đốt dưới. Tiêu
chuẩn là phải lấy toàn bộ cấu trúc xương cho
đến màng cứng và bộ lộ được cuống sống hai
bên cũng như rễ thần kinh tương ứng.
o Xác định bờ trên, bờ dưới cuống đốt
sống, cắt mỏm ngang và bộc lộ đến bờ trước
ngoài của thân đốt sống. Dùng khoan mài
mài bỏ xương trong cuống đến khi còn vỏ
xương hai bên. Tiến hành dùng Kerrison cắt
toàn bộ cấu trúc vỏ xương cứng hai bên bờ
ngoài thân đốt sống cho đến tận bờ trước.
Đối với bờ sau thân đốt sống (mặt trước của
bao màng cứng) có thể vén rễ sang hai bên
để cắt nốt vỏ xương cứng từ hai phía. Kiểm
tra thấy toàn bộ cấu trúc vỏ xương đã được
cắt rời và xuất hiện sự di động ở từng đơn vị
cột sống thì dừng lại.
o Lưu ý: khi thao tác bên trái thì có thể
đặt nẹp tạm thời ở bên phải để tránh di lệch
cột sống và ngược lại.
• Đặt nẹp nắn chỉnh thì 1
o Uốn nẹp theo đúng dự kiến và đặt vào
từng bên nắn chỉnh
o Để đạt hiệu quả cao thì có thể tiến hành
co nẹp dọc giữa hai vít cùng bên, hoặc sử
dụng điều khiển bàn, chỉnh bệnh nhân lên tư
thế nằm ưỡn tối đa theo góc dự kiến cắt từ
trước
o Lặp lại với bên đối diện và đặt ốc khóa
trong tạm thời.
• Đặt vít qua da kèm nắn chỉnh thì 2:
o Đặt vít qua cuống qua da hai bên ở đốt
trên cùng và dưới cùng có sử dụng Carm hai
bình diện trong mổ. Tháo rod 1 bên, thay
bằng rod đủ dài với chiều uốn cong như
mong muốn. Tiến hành đặt rod, siết ốc và co
nẹp
HỘI NGHỊ KHOA HỌC HỘI PHẪU THUẬT THẦN KINH VIỆT NAM
90
o Lặp lại các thao tác tương tự với bên
còn lại
o Khi co nẹp có thể ghép thêm xương tại
chỗ hoặc xương tổng hợp giữa hai mặt cắt
thân đốt, giải ép nếu thấy bao màng cứng bị
kẹt.
o Siết hệ thống ốc khóa trong
• Ghép xương và đóng vết mổ:
o Mài vỏ xương cung sau thân đốt sống
còn lại, tiến hành ghép xương sử dụng xương
tại chỗ và xương đồng loại hoặc xương tổng
hợp.
o Đặt dẫn lưu và đóng vết mổ.
Chăm sóc sau mổ và phục hồi chức
năng:
• Tập thụ động ngay khi bệnh nhân tỉnh
táo
• Sau 6 – 8h có thể nằm đầu cao, ngồi
dậy đi lại sau 24h
• Rút sond tiểu sau 24h, rút dẫn lưu sau
48h
• Kháng sinh toàn thân, giảm đau, dinh
dưỡng
• Truyền máu nếu có biểu hiện thiếu máu
Ra viện và theo dõi định kỳ
• Ra viện sau tầm 7 ngày
• Khám định kỳ sau 1, 3, 6 tháng; các
năm sau khám định kỳ 2 lần/năm
2.4. Đánh giá kết quả
❖ Đánh giá chỉ số ODI (Owestry
Disability Index)
❖ Kết quả nắn chỉnh gù trên phim X-
quang toàn bộ cột sống ở tư thế đứng1
❖ Đánh giá mức độ liền xương sau 6
tháng
❖ Các tai biến, biến chứng liên quan
đến phẫu thuật và gây mê hồi sức.
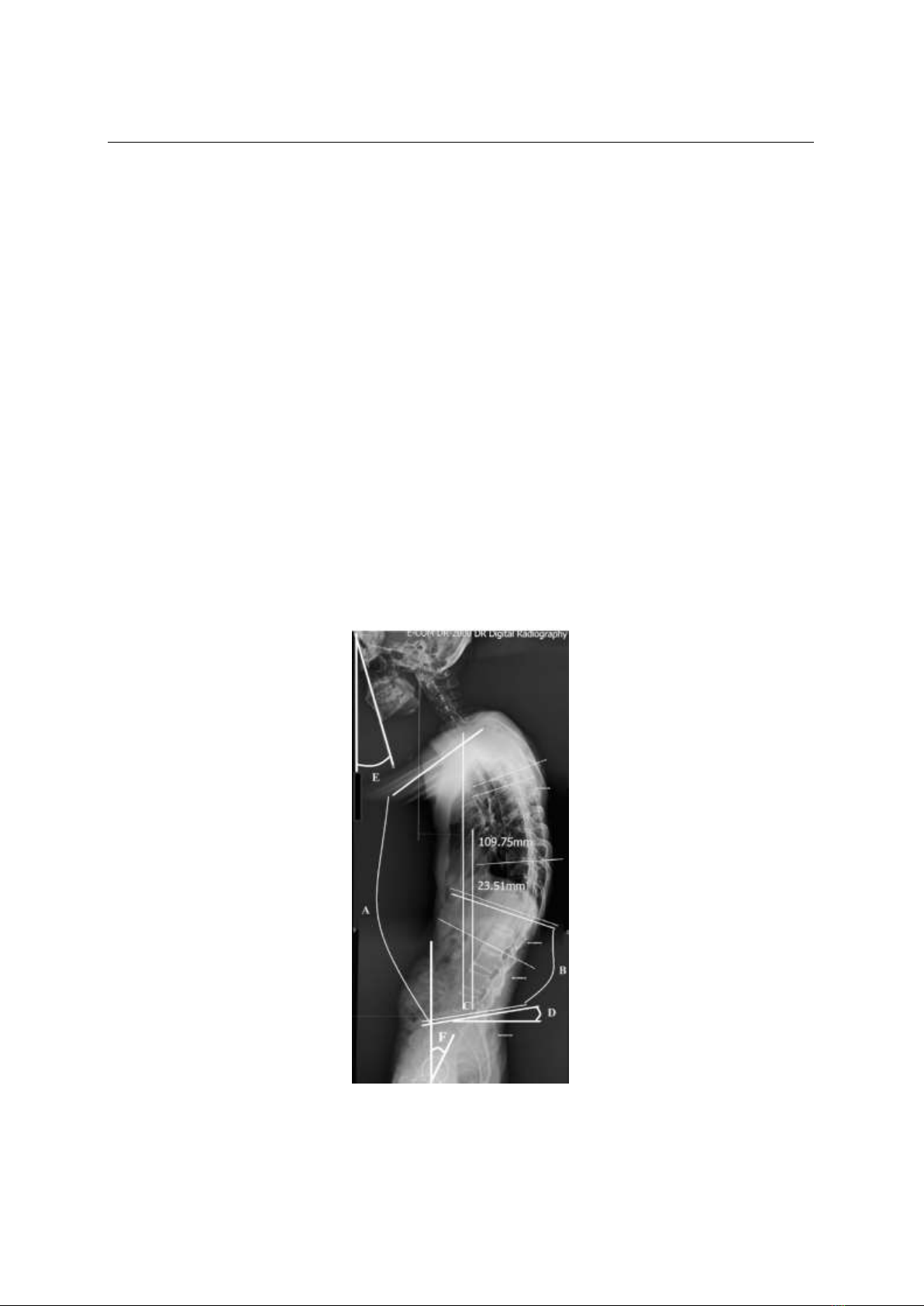
Hình 2: Các chỉ số trong nghiên cứu

TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
91
A: Góc gù toàn trục (Cobb T1 – S1)
B: Góc ưỡn cột sống thắt lưng (L1- S1)
C: Khoảng cách C7-S1 (C7–S1 – SVA)
D: Góc nghiêng xương cùng
(bờ trên S1 với mặt phẳng nằm ngang)
E: Góc cằm – cung mày (chin-eyebrow:
CBVA) A: <0°; B: 0° - 10°; C: 10° - 20°; D:
20° - 30°; E: 30° - 40°; F: ≥ 40°
(góc giữa trục thẳng và đường thẳng nối
giữa cằm-bờ trước cung mày dựa trên phim
xquang nghiêng)
F: Góc nghiêng khung chậu
(nối điểm giữa S1 với đường thẳng dọc
đi qua trung điểm hai chỏm xương đùi
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm nhóm nghiên cứu
Bảng 1. Đặc điểm chung của bệnh nhân
Đặc điểm lâm sàng
Giá trị
Tuổi (Tuổi)
3,.25 ± 5,2
Giới (Nam/Nữ)
9/1
Gù cột sống
10
Không nằm ngửa được
10
Đau cột sống thắt lưng kiểu mất vững do khớp giả
2
Hạn chế tầm nhìn
8
Rối loạn thông khí
1
Chèn ép tiêu hóa
0
Nhận xét: chủ yếu các bệnh nhân là nam giới, có tình trạng gù cột sống gây hạn chế tầm
nhìn, các bệnh nhân không thể nằm ngửa được và đau lưng nhiều.
3.2. Kết quả sau mổ
Các bệnh nhân được tiến hành cắt xương hình chêm thân đốt sống L2 hoặc L3
Bảng 2. Đặc điểm liên quan đến phẫu thuật
Sau mổ
Giá trị
Thời gian mổ (phút)
233,5 ± 9,46
Lượng máu mất trong mổ (ml)
350 ± 168,33
Thời gian đi lại sau mổ (ngày)
1,5 ± 0,96
Thời gian nằm viện (ngày)
7,5
Tai biến sau mổ
0
Nhận xét: Thời gian tiến hành ca mổ trung bình 233,5 phút, lượng máu mất trung bình
350ml, các bệnh nhân đều đứng dậy đi lại được ngay sau mổ 1 ngày và không ghi nhận biến
chứng trong mổ.
Bảng 3: Sự cải thiện về hình ảnh trên phim xquang sau mổ
Các chỉ số xquang
Trước mổ
Sau mổ
Sau mổ 6 tháng
Góc gù toàn trục
46,4
15,2
16,2
Góc ưỡn cột sống lưng
- 1,2 ± 12
- 36,5 ± 9,5
- 35, 5











![Tài liệu Triệu chứng học nội khoa [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251204/oanhlahet@gmail.com/135x160/5231764900514.jpg)


![Bài giảng Vi sinh vật: Đại cương về miễn dịch và ứng dụng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251124/royalnguyen223@gmail.com/135x160/49791764038504.jpg)











