
1
Cấp cứu ngưng Tuần hoàn – Hô hấp trong
thai kỳ
Nguyên nhân :
B nh n i khoa b c phát n ng h n do thai k > bi n c x y ra do ệ ộ ộ ặ ơ ỳ ế ố ả
b n thân c a thai k (ví d : thuyên t c d ch i, xu t huy t, quá ả ủ ỳ ụ ắ ị ố ấ ế
li u Mg, bupivacaine IV, phù ph i do syntocinon).ề ổ
Cấp cứu ngưng TH – HH / thai kỳ gần giống như đối với trường
hợp khác nhưng có một số Biến Đổi cho phù hợp với tình trạng
thai phụ.

2
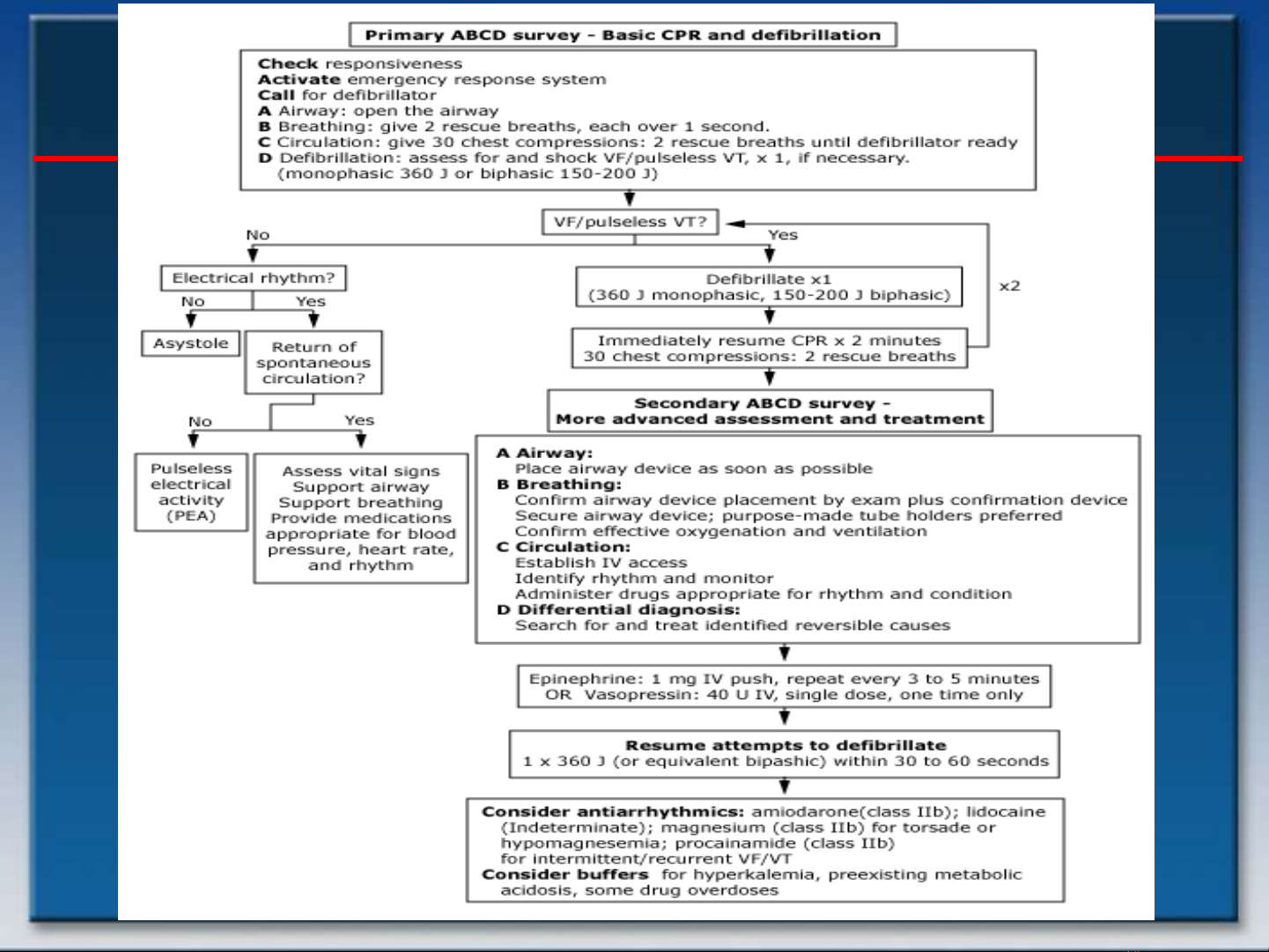
Tóm lược cấp cứu ngưng TH – HH ở nhóm BN bình thường
(không thai kỳ)
4 cơ chế ngưng TH – HH:
1.Rung thất
2.Nhịp nhanh thất vô mạch
3.Họat động điện vô mạch
4.Vô tâm thu

3
Rung thất : có 3 pha
Pha điện (electrical phase): 4 phút đầu. Sốc điện nhiều khả
năng sống sót nhất.
Pha huyết động hay tuần hoàn (hemodynamic or circulatory
phase): 4 – 10 phút sau VF: VF thường là sóng nhỏ nên phải
CPR tốt để bảo đảm tưới máu vành/não trước khi khử rung.
Pha chuyển hóa (metabolic phase): trên 10 phút: nếu không
chuyển nhanh qua được nhịp tưới máu (có mạch), BN sẽ
không sống sót.
4

•Ép tim: câu th n chú c a Guidelines c a ầ ủ ủ
AHA 2005 : ép m nh và nhanh gi a ng c.ạ ở ữ ự
•T n s # 100/phútầ ố
•Đ sâu ít nh t 38mmộ ấ
•Ng c n hoàn toàn gi a các l n épự ở ữ ầ
•M c tiêu: t i u hóa áp l c t i máu vành →ụ ố ư ự ướ
t i đa hóa s tr v tu n hoàn t nhiên.ố ự ở ề ầ ự
•Chú ý: gi m thi u T ng ng ép, đc bi t là ả ể ư ặ ệ
giai đo n chuy n qua h i sinh tim cao c p.ạ ể ồ ấ
5














![Cẩm nang Huyết học [Chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260513/baobinh_011/135x160/6151778671287.jpg)



![Tài liệu lâm sàng Nhi khoa 2 [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260508/baobinh_011/135x160/7771778235480.jpg)



![Tài liệu lâm sàng Nhi khoa 3: [Mô tả chi tiết hơn về nội dung tài liệu, ví dụ: Hướng dẫn chẩn đoán và điều trị bệnh ở trẻ em]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260508/baobinh_011/135x160/3591778237813.jpg)

![Tài liệu lâm sàng Nhi khoa 1: [Mô tả chi tiết, ví dụ: Hướng dẫn chẩn đoán và điều trị bệnh]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260508/baobinh_011/135x160/3691778238301.jpg)

