
1
SINH LÝ HỌC CẦM MÁU
Cầm máu là ngăn cản sự chảy máu. Khi mạch máu bị tổn thương, quá trình cầm máu
phải đáp ứng nhanh chóng, khu trú tại vùng tổn thương và được kiểm soát hết sức chặt chẽ.
Quá trình cầm máu được thực hiện qua các giai đoạn: co mạch, hình thành nút tiểu cầu,
đông máu, tan cục máu đông và hình thành mô xơ để cầm máu vĩnh viễn.
I. CO MẠCH
Ngay sau khi mạch máu bị tổn thương, thành mạch sẽ co lại làm hạn chế chảy máu ra
khỏi thành mạch. Mạch máu bị tổn thương càng nhiều thì mức độ co mạch càng mạnh. Sự
co mạch tai chỗ có thể kéo dài nhiều phút hoặc thậm chí đến vài giờ. Trong thời gian này sẽ
diễn ra sự hình thành nút tiểu cầu và đông máu.
Sự co mạch do các cơ chế sau:
- Phản xạ thần kinh do đau.
- Sự co cơ thành mạch tại chỗ được khởi phát trực tiếp bởi thương tổn thành mạch.
- Do các yếu tố thể dịch từ tổ chức thương tổn và tiểu cầu tiết ra (thromboxan A2,
serotonin, endothelin, angiotensin II ...).
Điều kiện để mạch co tốt là thành mạch phải vững chắc và có tính đàn hồi tốt.
II. SỰ HÌNH THÀNH NÚT TIỂU CẦU
1. Sinh lý tiểu cầu
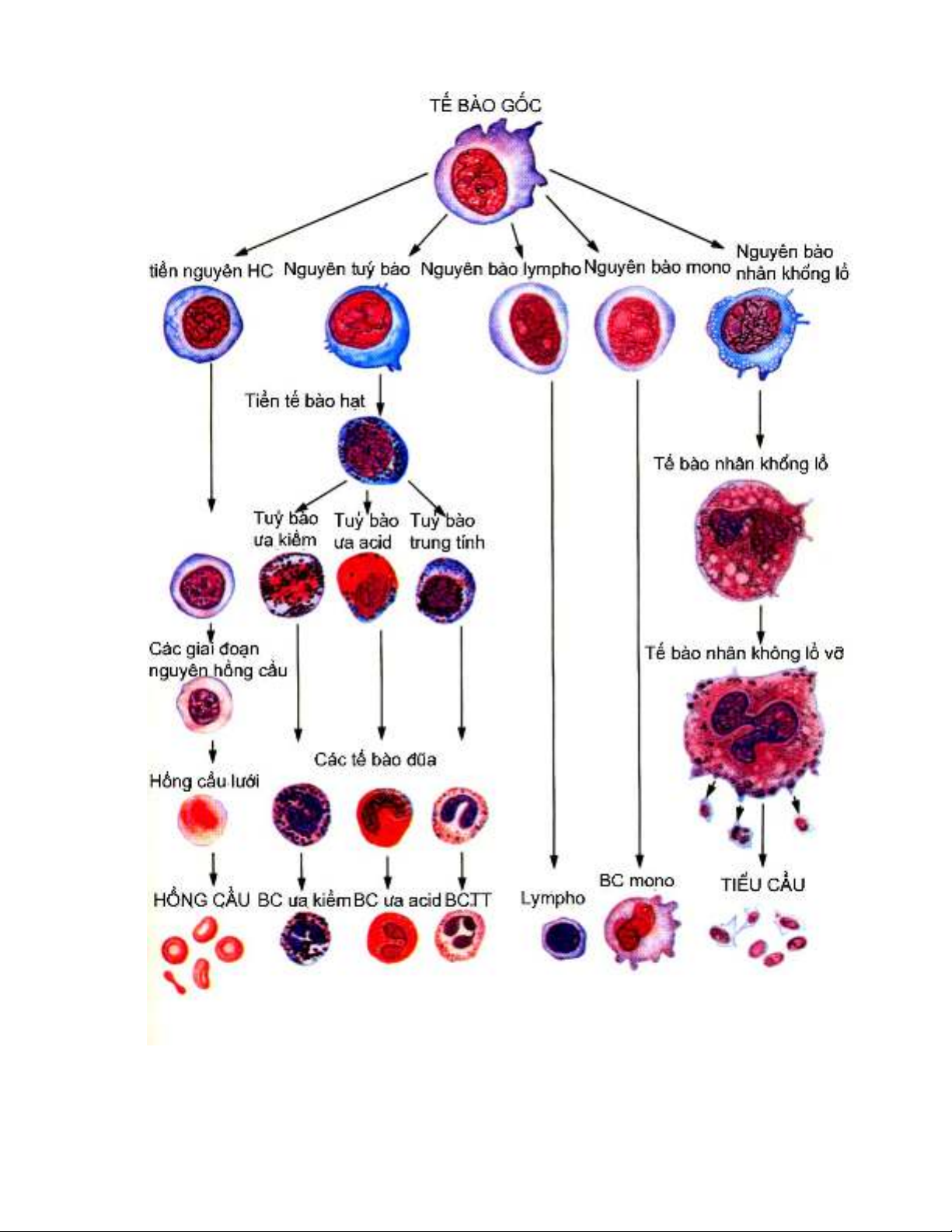
Tiểu cầu là những tế bào máu được sinh ra trong tuỷ xương, thực chất nó chỉ là một
mảnh tế bào vỡ ra từ tế bào nhân khổng lồ (hình 1). Sau khi được phóng thích từ tuỷ xương
vào máu ngoại vi, chỉ có khoảng 60 - 75% tiểu cầu lưu thông trong máu, phần còn lại được
dự trữ ở lách. Số lượng bình thường của tiểu cầu trong máu khoảng 150.000 -
350.000/mm3. Đời sống thay đổi từ vài ngày đến 2 tuần. Mỗi ngày có khoảng 10% tiểu cầu
chết và được tuỷ xương bổ sung liên tục.
Tiểu cầu có kích thước khoảng 2 - 4 m, thể tích 5 - 7 m3, không có nhân nhưng bào
tương có nhiều hạt.
Có 2 loại hạt là:
- Hạt chứa yếu tố PDGF (platelet derived growth factor) có tác dụng giúp chóng liền
vết thương thành mạch. Nó còn chứa các yếu tố von-Willebrand, fibrinogen,
fibronectin.. có vai trò quan trọng trong quá trình kết dính và kết tụ tiểu cầu.
2
Hình 1: Quá trình biệt hoá của tiểu cầu và các tế bào máu khác trong tủy xương
3
- Hạt đậm đặc chứa ADP, ATP, Ca2+, serotonin...
Ngoài ra, bên trong tiểu cầu còn chứa các enzym để tổng hợp thromboxan A2, yếu tố
ổn định fibrin, lysosom và các kho dự trữ Ca2+. Đặc biệt, trong tiểu cầu còn có các phân tử
actin, myosin, thrombosthenin giúp nó co rút.
Trên màng tiểu cầu có lớp glycoprotein tích điện âm rất mạnh giúp tiểu cầu không
dính vào nội mạc bình thường. Màng tiểu cầu cũng rất giàu phospholipid tham gia vào quá
trình đông máu. Ngoài ra, trên màng tiểu cầu còn có các loại glycoprotein Ib, IIb và IIIa có
vai trò quan trọng trong sự kết dính và kết tụ của tiểu cầu.
2. Hình thành nút tiểu cầu
Diễn ra theo các giai đoạn như sau:
2.1. Kết dính tiểu cầu
Bình thường, tiểu cầu lưu thông trong lòng mạch và không bám dính vào tế bào nội
mạc. Nhưng khi thành mạch bị tổn thương, lớp collagen nằm bên dưới tế bào nội mạc mạch
máu được lộ ra. Tiểu cầu sẽ đến kết dính vào lớp collagen này. Yếu tố von-Willebrand và
glycoprotein Ib đóng vai trò quan trọng trong sự kết dính này.
2.2. Tiểu cầu giải phóng các yếu tố hoạt động
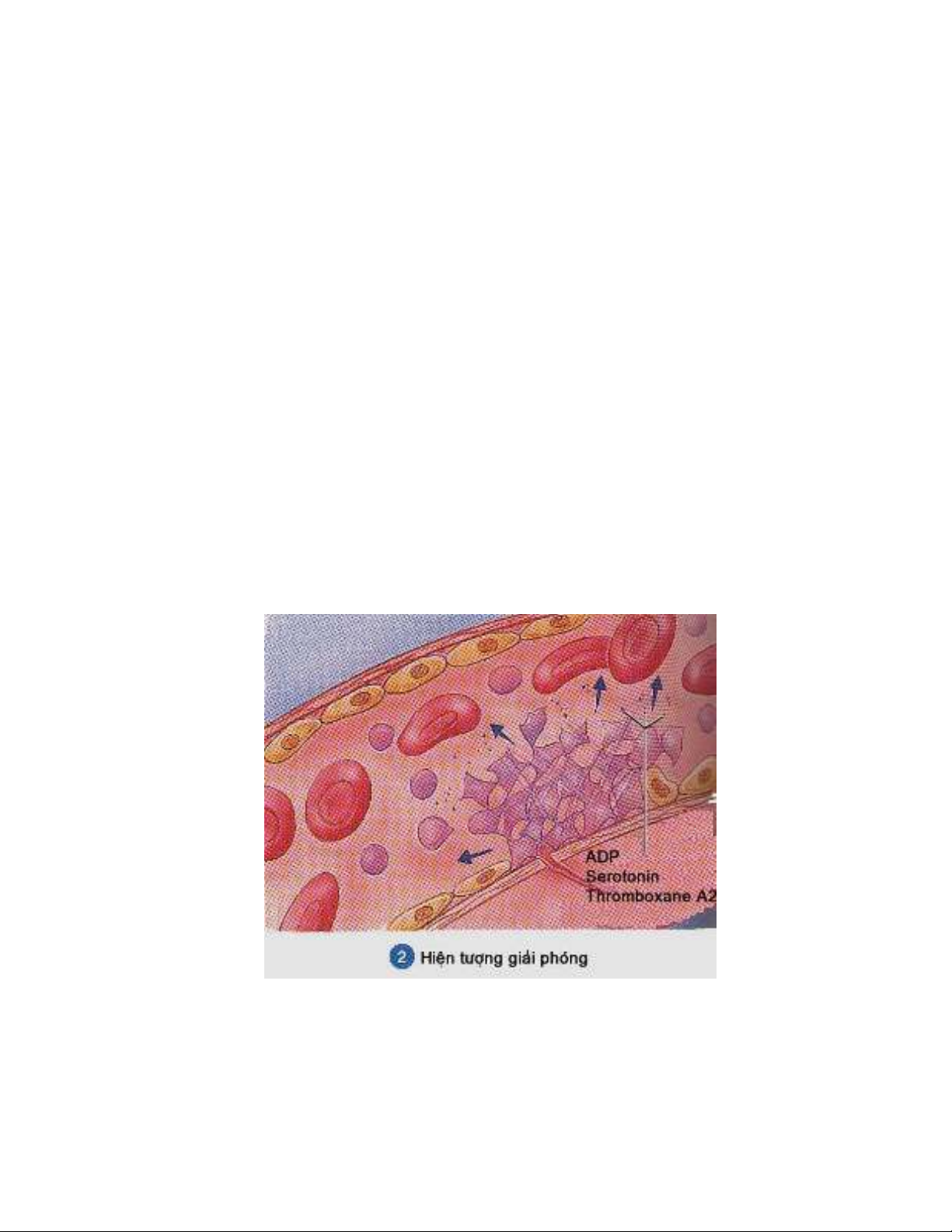
Sau khi kết dính với collagen, tiểu cầu sẽ được hoạt hoá. Nó phình to ra, thò các chân
giả và giải phóng một lượng lớn ADP, thromboxan A2 , serotonin... (hình 2).
Hình 2: Hiện tượng giải phóng của tiểu cầu
2.3. Kết tụ tiểu cầu
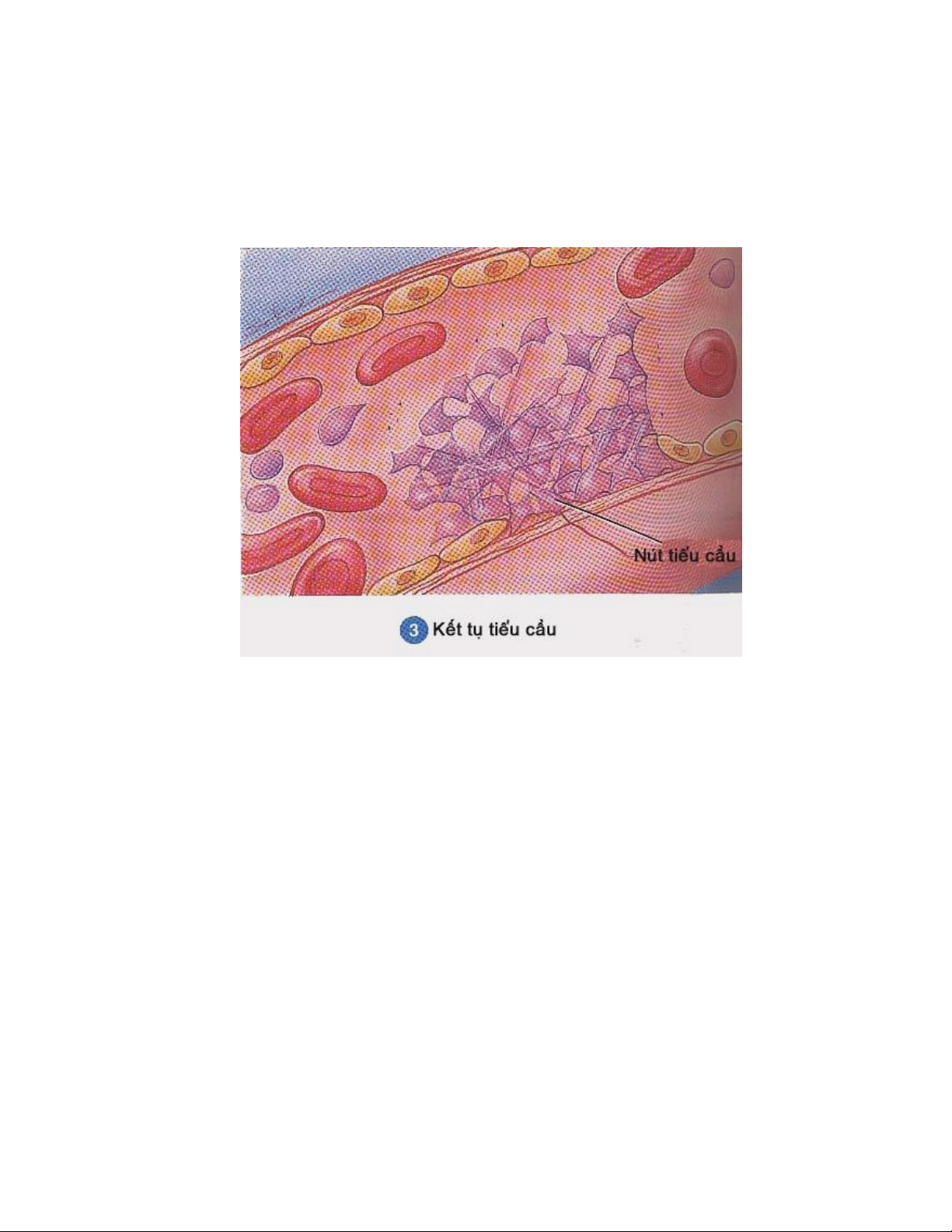
ADP và thromboxan A2 vừa được giải phóng ra sẽ hoạt hoá các tiểu cầu ở gần và làm
chúng dính vào lớp tiểu cầu ban đầu gọi là kết tụ tiểu cầu. Rồi lớp tiểu cầu đến sau này lại
4
giải phóng các chất hoạt động làm hoạt hoá và dính thêm lớp tiểu cầu khác. Cứ như vậy,
các lớp tiểu cầu kế tiếp nhau dính vào tổn thương càng lúc càng nhiều tạo nên nút tiểu cầu
(hình 3).
Tuy nhiên, nút tiểu cầu là một nút cầm máu lỏng lẻo, nó chỉ hiệu quả đối với các
thương tổn nhỏ của thành mạch. Nếu tổn thương mạch máu lớn hơn, cần phải có cục máu
đông phối hợp để cầm máu.
Hình 3: Hiện tượng kết tụ tiểu cầu
Quá trình kết tụ tiểu cầu có vai trò quan trọng của các glycoprotein IIb, IIIa và các yếu
tố fibrinogen, fibronectin...
III. QUÁ TRÌNH ĐÔNG MÁU
Bình thường, máu trong lòng mạch luôn ở dạng lỏng. Tuy nhiên, khi mạch máu bị tổn
thương hoặc máu chảy ra khỏi cơ thể, máu sẽ chuyển sang dạng đặc. Quá trình máu chuyển
từ dạng lỏng sang dạng đặc được gọi là quá trình đông máu. Quá trình này cần có sự tham
gia của các yếu tố đông máu.
Các yếu tố đông máu kinh điển được ký hiệu theo thứ tự bằng chữ số La Mã như
sau:
Yếu tố I : Fibrinogen
Yếu tố II : Prothrombin
Yếu tố III : Thromboplastin tổ chức
Yếu tố IV : Ca2+
Yếu tố V : Proaccelerin

5
Yếu tố VII : Proconvertin
Yếu tố VIII : Yếu tố chống chảy máu A
Yếu tố IX : Yếu tố chống chảy máu B (yếu tố Christmas)
Yếu tố X : Yếu tố Stuart
Yếu tố XI : Tiền thromboplastin huyết tương (yếu tố chống chảy máu C)
Yếu tố XII : Yếu tố Hageman
Yếu tố XIII : Yếu tố ổn định fibrin
Ngoài ra, còn có một số yếu tố khác như prekallikrein, kininogen cao phân tử và một số
yếu tố được giải phóng từ tiểu cầu.
1. Các giai đoạn của quá trình đông máu
Quá trình đông máu là một chuỗi các phản ứng xảy ra liên tiếp theo kiểu bậc thang mà
sản phẩm của phản ứng trước là chất xúc tác cho phản ứng sau.
Đông máu được chia thành 3 giai đoạn như sau:
1.1. Giai đoạn thành lập phức hợp prothrombinase
Prothrombinase được hình thành theo 2 con đường: ngoại sinh và nội sinh.
1.1.1. Con đường ngoại sinh
Con đường này được khởi phát bởi yếu tố III (là thromboplastin tổ chức, thành phần
gồm có phospholipid và lipoprotein) được giải phóng từ bề mặt các tế bào tổ chức tổn
thương ngoài thành mạch. Yếu tố III sẽ hoạt hoá yếu tố VII. Rồi yếu tố VII hoạt hóa (VIIa:
activate) cùng với thromboplastin tổ chức và Ca2+ hoạt hoá tiếp yếu tố X. Yếu tố Xa kết
hợp với phospholipid (từ tổ chức hoặc tiểu cầu) và yếu tố Va cùng với sự có mặt Ca2+ tạo
nên phức hợp prothrombinase (sơ đồ 1).
Thời gian tạo nên phức hợp prothrombinase theo con đường ngoại sinh xảy ra rất
nhanh, khoảng 15 giây.



![Sinh lý bệnh hệ tiêu hóa (15 trang) [chuẩn SEO]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250508/hatrongkim0609/135x160/2231746696603.jpg)





![Rối loạn chuyển hóa protid: Tổng quan [8 trang]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250508/hatrongkim0609/135x160/1991746696620.jpg)
















