
HỘI CHỨNG KÍCH THÍCH SỚM
(PREEXCITATION)
A.Định nghĩa:
Kích thích sớm xảy ra khi xung động khử cực nhĩ đạt đến 1 phần nào đó của cơ
thất sớm hơn chờ đợi khi sóng đi qua nút AV.
Ngoài việc gây biến dạng hình dạng sóng QRS khử cực tâm thất, cầu nối bất
thường của kích thích sớm còn là tiền tố để gây các rối loạn nhịp.
B. Các cầu nối nhĩ thất bất thường gồm:
Kent K : (accessory atrioventricular pathway): nối nhĩ với thất
MahaimM1: (Nodoventricular pathway) : nối nút AV với thất
Mahaim M2: (Fasciculoventricular pathway) : nối bó His hoặc bó nhánh với
thất
Atrio-Hissian A: (Atriofascicular bypass tract): nối nhĩ với bó His
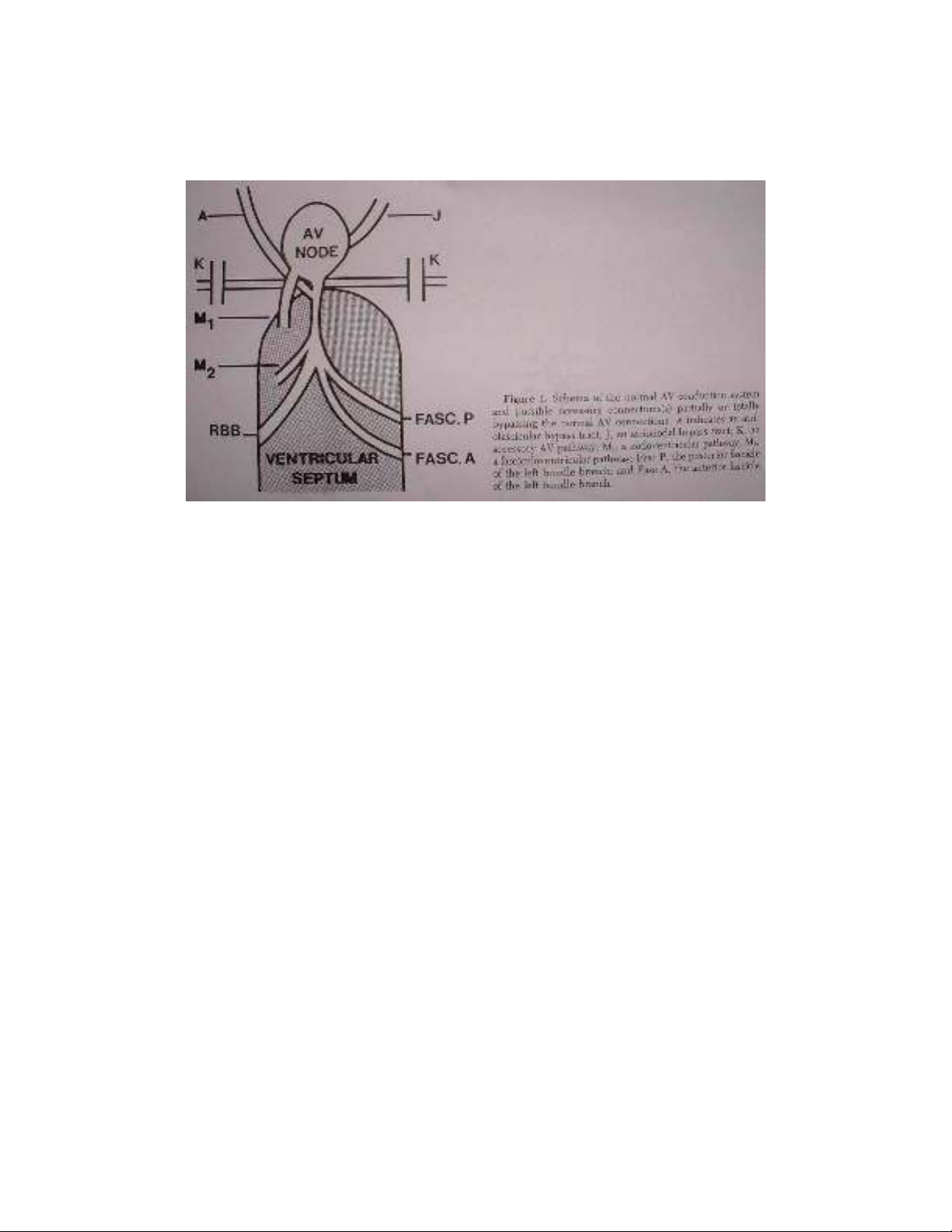
James J: (Intranodal bypass tract) : nối nhĩ với nút AV.
Kent: là bất thường thường gặp nhất của hc WPW chiếm khoảng 0.09-0.3%, trung
bình khoảng 1,5%. Nếu tính cả các kích thích sớm từng lúc (intermittent), những
dạng không điển hình (kích thích sớm rất ít) hoặc các dạng cầu Kent ẩn, thì tỷ lệ
càng cao hơn nữa.
60-80% trường hợp phát hiện có tim bình thường. Đôi khi có bệnh tim mắc phải,
hoặc bẩm sinh như bệnh Ebstein.
Hội chứng WPW: được định nghĩa là có hội chứng kích thích sớm trên ECG và
có nhịp nhanh trên lâm sàng.

C. Nhận biết:
Hội chứng kích thích sớm trên ECG gồm: khoảng PR ngắn (≤ 0.12sec), sóng delta
và QRS rộng (≥ 0.12sec). Phần cuối QRS thường là ngược chiều với sóng delta.
Các rối loạn hồi cực thường theo kiểu thứ phát (nghĩa là ngược chiều với QRS,
nhất là T sẽ (-) ở các chuyển đạo gần nới có đường phụ).
Có thể hình dung phức bộ thất giống như 1 fusion beat với 1 xung động từ tâm nhĩ
đi xuống thất để khử cực thất bằng 2 đường : đường phụ và nút AV.
Hình ảnh ECG của kích thích sớm sẽ tuỳ thuộc: tốc độ dẫn truyền của đườcng phụ
và nút AV; vị trí đường phụ và vận tốc dẫn truyền trong nhĩ.
Nếu đường phụ dẫn tốt hơn nhiều so với nút AV thì phức bộ thất gần như chỉ còn
được khử cực qua đường phụ hình ảnh kích thích sớm maximal và QRS rộng
nhất.
Nếu đường phụ dẫn kém hơn nút nhĩ thất thì phức bộ QRS chỉ bị kích thích sớm
rất ít (minor preexcitation) với QRS chỉ hơi rộng hoặc thậm chí phức bộ QRS bình
thường.
Nếu vị trí đuờng phụ nằm xa nút xoang hơn so với khoảng cách giữa nút xoang và
nút AV thì sẽ có kích thích sớm ít hơn. Nếu đường phụ nằm gần nút xoang hơn thì
sẽ có kích thích sớm nhiều hơn, nghĩa là PR sẽ ngắn hơn, sóng delta sẽ rõ hơn,
phức bộ QRS sẽ rộng hơn.

Các rối loạn nhịp có thể gặp trong hội chứng WPW là: nhịp nhanh do vòng vào lại
(65%), rung nhĩ (20%) và cả 2 (15%).
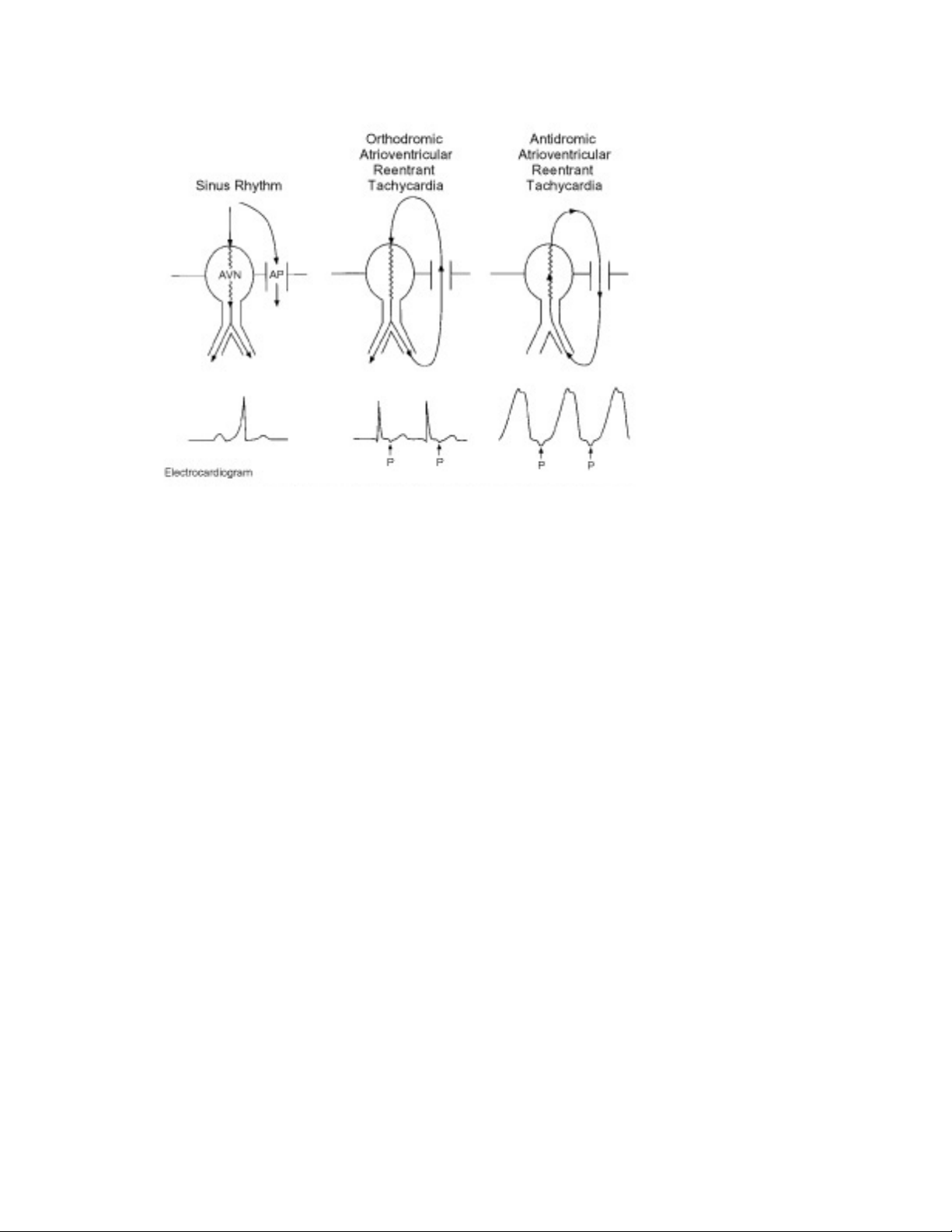
* AVRT (atrio-ventricular reciprocating tachycardia) : Nhịp nhanh do vào lại qua
nút AV và đường phụ
- orthodromic: dẫn truyền nhĩ xuống thất thuận qua nút AV và dẫn truyền ngược
thất nhĩ qua đường phụ.
- antidromic: dẫn truyền thuận nhĩ xuống thất qua đường phụ và dẫn truyền ngược
thất nhĩ qua nút AV.
Các cơn nhịp nhanh orthodromic chiếm gấp 15 lần các cơn antidromic.
Các cơn antidromic thường là có nhiều đường phụ.
Các đường phụ ẩn (concealed) nghĩa là chỉ có dẫn truyền ngược thất-nhĩ mà
không có dẫn truyền xuôi nhĩ-thất. Như vậy sẽ có thể có các cơn nhịp nhanh
orthodromic mà không có kích thích sớm lúc nhịp xoang. Có 2 dạng đường phụ
ẩn: thông thường nhất là loại dẫn truyền nhanh và gây ra khoảng RP ngắn trong
cơn nhịp nhanh; hiếm gặp hơn là loại dẫn truyền chậm và gây ra RP > PR trong
cơn nhịp nhanh (incessant tachycardia, usually septal).
* Rung nhĩ,
Rung nhĩ (hoặc cuồng nhĩ) và kích thích sớm: tần số xung nhĩ rất nhanh từ 350-
700bpm.
Tần số thất trong rung nhĩ sẽ tuỳ thuộc không chỉ thời gian trơ của đường phụ, mà
còn thời gian trơ của nút AV, của tâm thất
Xung động từ nhĩ xuống thất sẽ dẫn truyền qua nút AV và qua đường phụ. Bình
thường nút AV có đặc điểm lọc (filter) nên sẽ điều chỉnh được nhịp thất. Khi tần
số xung động từ nhĩ đến nút AV quá nhanh thì thời gian trơ của nút sẽ dài ra và
như vậy nút sẽ không dẫn quá nhiều xung động từ nhĩ xuống thất. Đường phụ lại
không có đặc điểm lọc như nút AV, các xung động từ nhĩ đến đường phụ sẽ tuân
theo qui luật: “có tất cả hoặc không có gì” . Do đó nếu thời gian trơ của đường phụ




![Tài liệu Triệu chứng học nội khoa [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251204/oanhlahet@gmail.com/135x160/5231764900514.jpg)


![Hướng dẫn chế độ dinh dưỡng cho bệnh lý hệ tiêu hóa: Tài liệu [mới nhất/chi tiết]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251114/kimphuong1001/135x160/99861763103795.jpg)
![Cẩm nang chăm sóc sức khỏe cho người bị bệnh xương khớp [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251022/kimphuong1001/135x160/8611761101317.jpg)












![Cẩm nang Huyết học [Chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260513/baobinh_011/135x160/6151778671287.jpg)



![Tài liệu lâm sàng Nhi khoa 2 [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260508/baobinh_011/135x160/7771778235480.jpg)
