21 YHSS
MỀM SỤN THANH QUẢN
ĐẠI CƯơNG
Mềm sụn thanh quản là bệnh lý rất thường
gặp ở trẻ nhũ nhi, là bất thường bẩm sinh
của sụn thanh quản. Bệnh thường do sụn
mềm, chưa trưởng thành, sa vào đường
thở trong thì hít vào làm tắc nghẽn đường
thở. Bệnh cũng có thể gặp ở người lớn,
đặc biệt là nhóm bệnh nhân có bệnh lý thần
kinh cơ làm yếu cơ vùng cổ. Tuy nhiên,
bệnh ở trẻ nhũ nhi vẫn thường gặp hơn và
là nguyên nhân thường gặp nhất của thở
rít bẩm sinh.
MEÀM SUÏN THANH QUAÛN
BS. Nguyễn Việt Trường
HOSREM
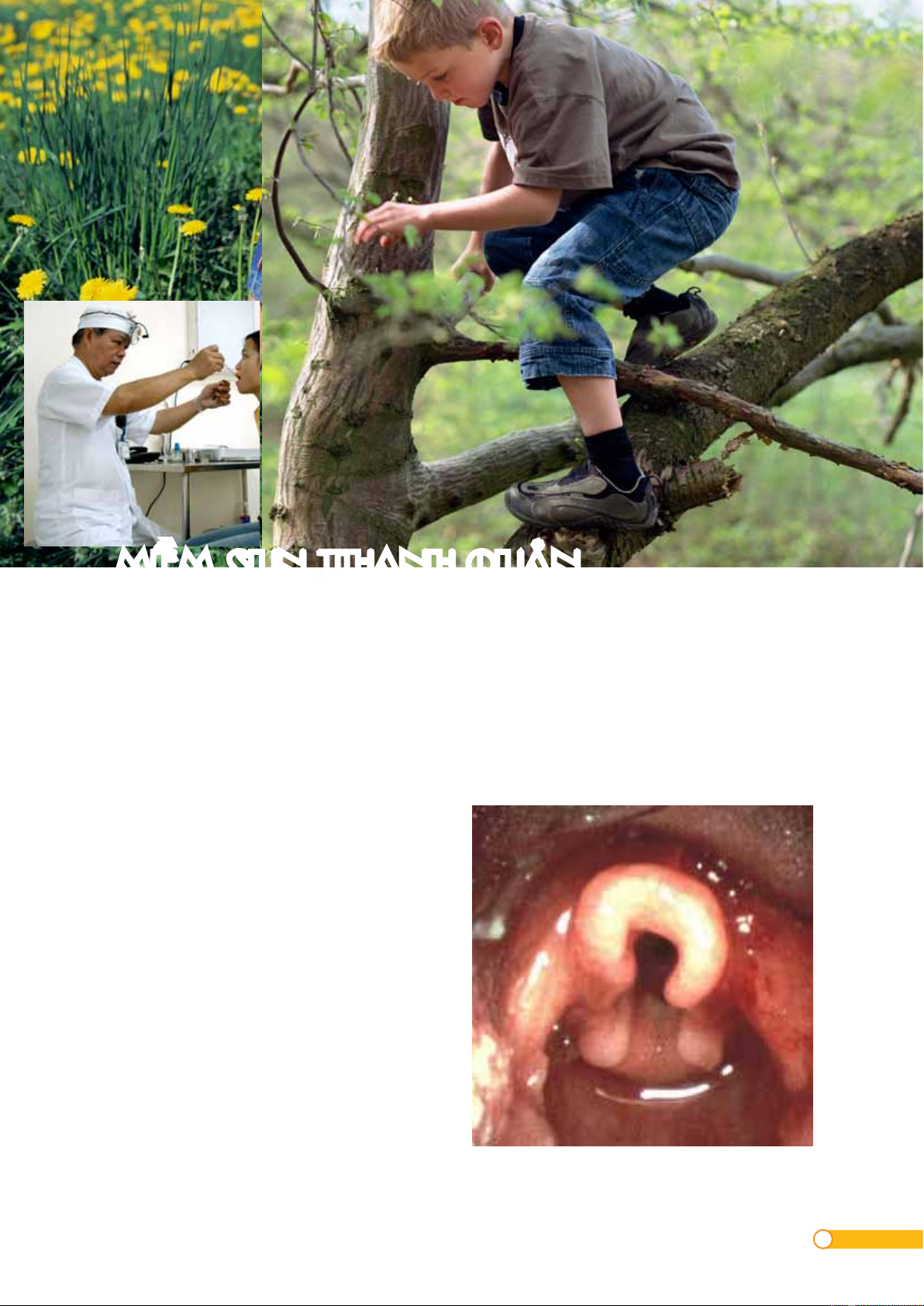
Hình 1: sụn thanh quản dạng omega qua nội soi

YHSS 22
MỀM SỤN THANH QUẢN
DỊCH Tễ HỌC
Tần suất:
Không rõ. Thường thì chẩn đoán là do
đánh giá chủ quan.
Tần suất bệnh ở trẻ non tháng và đủ
tháng là ngang nhau. Do đó, mềm sụn
thanh quản chưa hẳn là do tình trạng
chưa trường thành của nắp thanh môn.
Bệnh lý kèm theo:
Hiếm khi sang thương đủ khả năng gây
hạ oxy máu hoặc thông khí giảm, ngăn
cản sự phát triển thể chất tâm thần của
trẻ. Trong trường hợp nặng, có thể có
hiện tượng trào ngược dạ dày thực
quản.
Chủng tộc:
Chưa có báo cáo nào cho thấy có liên
quan đến chủng tộc.
Giới tính:
Không liên quan giới tính.
Tuổi:
Mặc dù là bệnh bẩm sinh nhưng bệnh
thường biểu hiện lúc 4-6 tuần tuổi.
NGUYÊN NHÂN
Mặc dù mềm sụn thanh quản không liên
quan với một gen đặc biệt nào nhưng có
bằng chứng cho thấy rằng có vài trường
hợp có thể được di truyền.
Ngoài ra, bệnh thường gặp ở trẻ có hội
chứng Down.
SINH BỆNH HỌC
Cơ chế bệnh sinh còn biết rất ít.
Mềm sụn thanh quản có thể ảnh hưởng
tiểu thiệt, sụn phễu hoặc cả hai. Khi tiểu
thiệt bị ảnh hưởng, tiểu thiệt thường dài
ra tạo thành nếp gấp mà trên thiết diện
cắt ngang trông giống như hình omega.
Còn nếu sụn phễu ảnh hưởng thì nó
sẽ rộng ra, mềm mại che phủ thanh
quản thì hít vào. Sự tắc nghẽn này sẽ
tạo nên tiếng ồn thì hít vào, thường
là âm sắc cao, thô ráp gọi là thở rít.
PHÂN LOẠI
1. Type 1: nếp gấp sụn thanh môn thắt
chặt hoặc rút ngắn lại
2. Type 2: mô mềm dư thừa ở bất cứ vùng
nào trên thanh môn
3. Type 3: liên quan tới những bất thường
khác như bệnh lý thần kinh cơ và trào
ngược dạ dày thực quản
Trẻ mềm sụn thanh quản thường có tỷ lệ
trào ngược dạ dày thực quản tăng cao.
Đôi khi thanh quản có hiện tượng viêm
được giải thích là do trào ngược.
Tăng công thở thì hít vào làm cho lượng
máu trở về giường mao mạch phổi tăng.
23 YHSS
MỀM SỤN THANH QUẢN
Điều này giải thích cho việc tăng áp động
mạch phổi ở những trẻ hạ oxy máu.
LÂM SÀNG
Mềm sụn thanh quản dẫn đến tắc nghẽn
một phần đường thở, gây ra thở rít (tiếng
thở ồn ào, thô ráp, âm sắc cao). Trẻ thường
có bú khó, hay ọc. Thông thường trẻ chỉ có
thở rít mà không có triệu chứng nguy hiểm
nào khác nên hiếm khi đe dọa tính mạng.
Thở rít thường xuất hiện từ tuần lễ đầu đời,
không cùng lúc với nhịp thở đầu tiên. Sự
chậm trễ này thì chưa rõ. Tiếng thở này
có thể giống tiếng nghẹt mũi, rất khó phân
biệt. Tuy nhiên, tiếng thở này thường kéo
dài và không thấy có nước mũi. Thở rít sẽ
tăng lên khi trẻ nằm ngửa (do tác dụng của
trọng lực làm cho tiểu thiệt bật ngược về
phía sau nhiều hơn), khi khóc, khi quấy, lúc
đang viêm đường hô hấp trên hay trong lúc
đang ăn hoặc sau ăn.
Trừ khi có viêm thanh quản do trào ngược
kèm theo, trẻ thường khóc bình thường.
Hiếm khi trẻ không ăn uống được.
Trẻ thường vui vẻ và khỏe mạnh.
KHÁM THựC THỂ
Trẻ thường vui vẻ và tiếp xúc tốt.
Thở nhanh nhẹ.
Dấu hiệu sinh tồn bình thường, độ bão
hòa oxy trong giới hạn bình thường.
Âm thở ồn ào xuất hiện và thường tăng
khi trẻ nằm ngửa.
Tiếng khóc bình thường. Nghe tiếng khóc
của trẻ trong lúc khám rất quan trọng bởi
tiếng khóc bất thường sẽ gợi ý bệnh lý ở
tại hoặc gần dây thanh âm.
Tiếng rít nghe chủ yếu thì hít vào và rõ
nhất ở vùng hõm ức.
CẬN LÂM SÀNG
Đo độ bão hòa oxy
Hình ảnh học
Chụp cản quang:
Được thực hiện bởi bác sĩ X-quang nhi.
Có thể thấy sụn bị xẹp trong thì hít vào
trên mặt phẳng nghiêng.
Soi thanh quản và phế quản:
Giúp xác định chẩn đoán.
Thường do chuyên gia về phổi trẻ em
hay chuyên gia về tai mũi họng thực
hiện.

YHSS 24
MỀM SỤN THANH QUẢN
Nội soi phế quản với gây tê có độ nhạy
và độ đặc hiệu cao hơn thực hiện lúc trẻ
tỉnh.
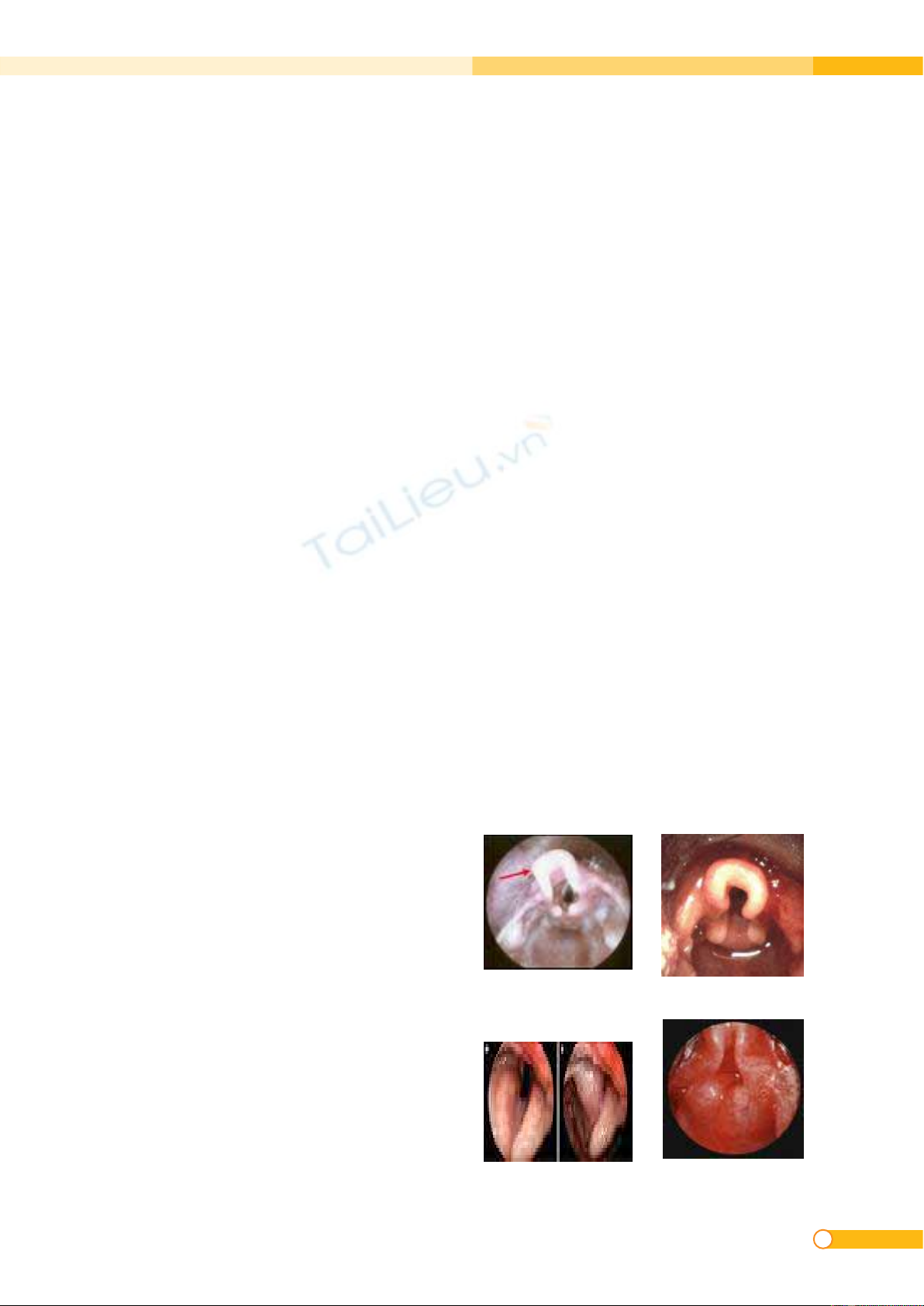
Có thể quan sát hình ảnh tiểu thiệt dạng
omega sa vào che phủ thanh quan thì hít
vào. Tương tự, có thể thấy sụn phểu phì
đại che phủ thanh quản thì hít vào.
CHẩN ĐOÁN PHÂN BIỆT
Dị vật đường thở
Thở rít bẩm sinh
Croup
Trào ngược dạ dày thực quản
Hạ calci máu
Bệnh u nhú đường hô hấp
Hẹp dưới thanh môn
Các vấn đề khác cần xem xét:
Nang thanh quản
Màng ngăn thanh quản
Hẹp thanh quản
Vòng mạch
Liệt dây thanh âm
Bướu máu thanh quản
ĐIỀU TRỊ
Nội khoa:
Hơn 99% trường hợp, việc điều trị duy
nhất là thời gian. Đơn giản là vì hầu hết
các trẻ sanh thường sẽ cải thiện dần và
tiếng thở ồn sẽ biến mất trước 2 tuổi.
Thông thường, tiếng thở này sẽ tăng
dần trong 6 tháng đầu đời do nhu cầu hít
thở tăng, rồi đến giai đoạn bình nguyên,
cuối cùng sẽ giảm dần và biến mất.
Trong vài trường hợp, các dấu hiệu và
triệu chứng không còn nhưng bệnh học
vẫn còn tồn tại suốt thời niên thiếu và
ngay khi trưởng thành. Hậu quả là, bệnh
có thể tái phát lại khi tập luyện thể thao
hay sau một đợt viêm nhiễm vi rút.
Nếu trẻ thở ồn ào hơn trong lúc ngủ, nên
cho trẻ nằm sấp.
Nếu trẻ có thiếu oxy máu rõ (được định
nghĩa khi độ bão hòa oxy lúc nghỉ ngơi
< 90%) thì phải cung cấp oxy. Vài số liệu
cho thấy rằng, trẻ mềm sụn thanh quản
và hạ oxy máu có xu hướng dễ cao áp
phổi. Do đó, trên những đối tượng này
cần phải đánh giá thường quy khả năng
cao áp phổi.
Nếu trẻ khóc bình thường, lên cân đều,
phát triển tốt và chỉ có thở thô ráp thì hít
vào trong hai tháng đầu, bố mẹ nắm rõ
bệnh sử bệnh của con thì không cần làm
thêm xét nghiệm gì cả và mềm sụn thanh
quản là khả năng chẩn đoán cao nhất.
Ngoại khoa:
Trong những trường hợp nặng làm cản
trở thông khí ảnh hưởng tới ăn uống, sự
phát triển và tăng trưởng của trẻ thì việc
phẫu thuật nên được đặt ra.
Hình 2: hình ảnh mềm sụn thanh quản qua nội soi

25 YHSS
MỀM SỤN THANH QUẢN
Phẫu thuật tương đối đơn giản, bao gồm
mở khí quản hay tạo hình thanh quản
như nới lỏng sự thắt chặt của nắp thanh
môn, cắt bỏ sụn sừng, sụn chêm, cắt bỏ
cơ phủ dư thừa. Có thể tiến hành với
đường rạch nhỏ hoặc bằng laser. Hầu
hết không chảy máu nhưng trẻ thường
đau đớn và sẽ sợ ăn uống.
Biến chứng nặng có thể hẹp thanh môn
và hít sặc. Để tránh biến chứng nên hạn
chế phẩu thuật nếu có thể. Nếu cần thiết
nên thực hiện thủ thuật cắt bỏ một bên,
có thể làm lại nếu triệu chứng không cải
thiện.
Dinh dưỡng:
Hạn chế về ăn uống là không cần thiết.
Sinh hoạt:
Không hạn chế.
BIẾN CHỨNG
Thiếu oxy,
Giảm thông khí phế nang cần phải phẫu
thuật hay thông khí áp lực dương,
Ngưng thở,
Tăng khả năng trào ngược dạ dày thực
quản,
Tăng áp phổi.
THEO DÕI
Chăm sóc bệnh nhân nội trú:
Trong trường hợp bệnh nhân có thiếu
oxy máu hoặc ngưng thở.
Bệnh nhân ngoại trú:
Không cần thiết trừ trường hợp cần hổ
trợ oxy để độ bão hòa oxy trên 90%.
Thường xuyên thăm khám.
Không có chống chỉ định chích ngừa.
PHòNG NGỪA
Mềm sụn thanh quản là sang thương
không thể phòng ngừa và không mang
tính chất di truyền.
TIÊN LƯỢNG
Tiên lượng rất tốt. Trẻ thường tự khỏi sau
2 tuổi. Trong vài trường hợp, các dấu hiệu
và triệu chứng đã hết nhưng bệnh học vẫn
còn. Những trẻ này, thường có thở rít khi
tập luyện về sau.
Mềm sụn thanh quản thường gặp hơn ở trẻ
có hội chứng Down. Bệnh thường kéo dài.
TÀI LIỆU THAM KHẢO:
Holinger LD, Konior RJ (1989). “Surgical
management of severe laryngomalacia”.
Laryngoscope 99 (2): 136–42.
Shohat M, Sivan Y, Taub E, Davidson S (1992).
“Autosomal dominant congenital laryngomalacia”.
Am. J. Med. Genet. 42 (6): 813–4.
Shulman JB, Hollister DW, Thibeault DW,
Krugman ME (1976). “Familial laryngomalacia: a
case report”. Laryngoscope 86 (1): 84–91.
Solomons NB, Prescott CA (1987).
“Laryngomalacia. A review and the surgical
management for severe cases”. Int. J. Pediatr.
Otorhinolaryngol. 13 (1): 31–9.
Zalzal GH (1989). “Stridor and airway
compromise”. Pediatr. Clin. North Am. 36 (6):
1389–402.



![Phác đồ sử dụng MMF trong dị ghép tế bào gốc [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250508/antrongkim0609/135x160/7241746691763.jpg)


![Hướng dẫn chẩn đoán và điều trị ung thư tế bào gan [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250508/antrongkim0609/135x160/4691746691992.jpg)





![Bài giảng Nghe kém, Khiếm thính, Trợ thính: Phục hồi chức năng [Chi tiết]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260428/dgddsgsg/135x160/58061777428069.jpg)


![Bài giảng Nhi khoa Phần 1: Tổng hợp kiến thức [năm hiện tại]](https://cdn.tailieu.vn/images/document/thumbnail/2026/20260424/vispacex_27/135x160/90091777378799.jpg)










