1
BỆNH LÝ MIỄN DỊCH
(2 tiết)
MỤC TIÊU HỌC TẬP
1. Trình bày được khái niệm, phân loại quá mẫn, các yếu tố tham gia, cơ chế và các thể
lâm sàng các typ của quá mẫn.
2. Trình bày được đặc điểm thiểu năng miễn dịch bẩm sinh dòng lympho bào T và B.
3. Trình bày được cơ chế bệnh sinh của suy giảm miễn dịch do nhiễm HIV.
4. Trình bày được nguyên nhân, cơ chế phát sinh bệnh tự miễn.
NỘI DUNG
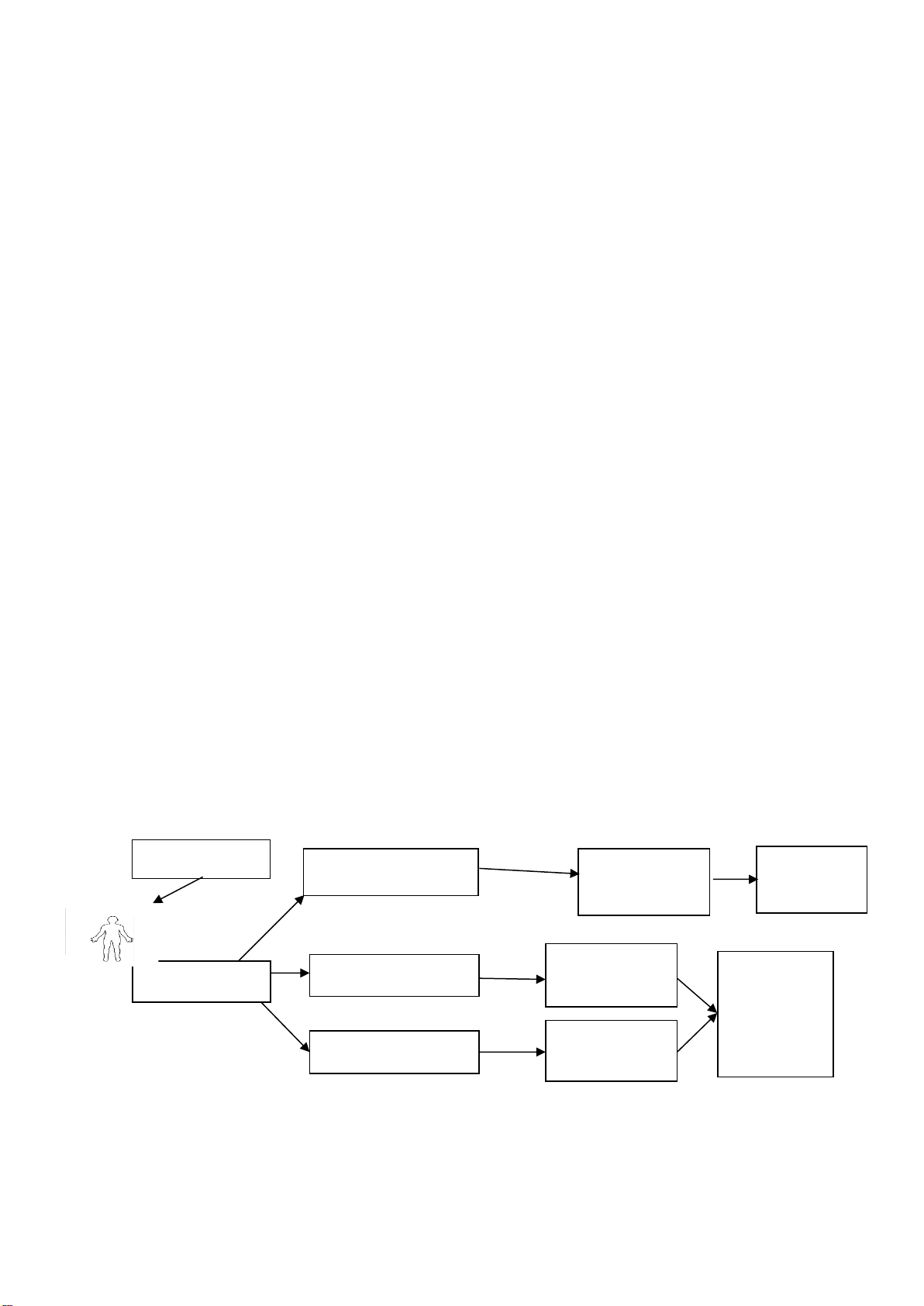
1. Đại cương
Tất cả mọi cơ thể sống đều có tính tự bảo vệ cơ thể mình. Khi các yếu tố lạ (kháng
nguyên) xâm nhập vào cơ thể, tự cơ thể sẽ vận dụng mọi biện pháp có thể bảo vệ mình
bằng cách vô hiệu hóa hoặc loại bỏ yếu tố lạ đó. Trong các biện pháp bảo vệ cơ thể thì
đáp ứng miễn dịch là biện pháp rất hữu hiệu. Có 2 loại biểu hiện đáp ứng miễn dịch:
sinh lý và bệnh lý.
- Đáp ứng miễn dịch sinh lý: khi kháng nguyên tác động vào cơ thể hệ miễn dịch
của cơ thể gây ra các đáp ứng đúng mức làm cho cơ thể khỏi bệnh hoặc cơ thể có thể
sản xuất các yếu tố phòng bệnh lần sau gọi là miễn dịch sinh lý.
- Đáp ứng miễn dịch bệnh lý: Khi kháng nguyên vào cơ thể làm hệ miễn dịch của
cơ thể gây ra đáp ứng kém hoặc đáp ứng quá mức (không có tác dụng bảo vệ mà mang
tới tác dụng có hại), đó là bệnh lý miễn dịch. Bệnh lý miễn dịch được chia làm 3 nhóm:
quá mẫn, bệnh lý thiếu hụt (suy giảm) miễn dịch và tự miễn.
Hình 1: Biểu hiện đáp ứng miễn dịch bình thường và bệnh lý
Đáp ứng quá mức
Đáp ứng kém
Đáp ứng đúng mức
Bệnh lý
quá mẫn
Nhiễm bệnh
Mắc bệnh
Khỏi bệnh,
Phòng bệnh
Miễn dịch
Bệnh lý
- Suy giảm
- Quá mẫn
Miễn dịch
sinh lý
Kháng nguyên
Hệ miễn dịch

2
2. Bệnh lý quá mẫn
2.1. Khái niệm
Quá mẫn là tình trạng bệnh lý do đáp ứng quá mức của hệ miễn dịch. Quá mẫn
biểu hiện các phản ứng bệnh lý khi cơ thể tiếp xúc với kháng nguyên đặc hiệu từ lần thứ
hai trở đi.
Theo Gell và Coombs (1962) quá mẫn được chia thành 4 typ:
- Typ I: là quá mẫn tức khắc hay phản vệ do IgE.
- Typ II: quá mẫn gây tan hủy tế bào, thông qua hoạt hóa bổ thế.
- Typ III: quá mẫn do phức hợp miễn dịch lắng đọng ở cơ quan.
- Typ IV: quá mẫn do lympho bào T.
Bệnh lý quá mẫn typ I, II và III là do kháng thể dịch thể. Bệnh lý quá mẫn typ IV do đáp
ứng miễn dịch qua trung gian tế bào.
2.2. Quá mẫn typ I
Đặc điểm của quá mẫn typ I xảy ra nhanh vài phút sau khi có sự kết hợp kháng
nguyên (KN) và kháng thể (KT), do đó được gọi là quá mẫn tức khắc.
2.2.1. Các yếu tố tham gia
- Kháng nguyên: Đường xâm nhập của kháng nguyên trong bệnh lý typ I có thể
xâm nhập vào cơ thể bằng nhiều đường khác nhau như da, niêm mạc, hô hấp, máu:
+ Qua đường hô hấp như phấn hoa, bụi nhà (lông thú vật, nấm mốc ) thường gây
bệnh dị ứng ở đường hô hấp như hen, viêm mũi dị ứng.
+ Qua đường tiêu hoá như trứng, thức ăn lấy từ biển, các dược phẩm ...
+ Qua da như nọc ong (chứa chất melitin)
+ Các kháng nguyên gây phản vệ thông thường nhất là các loại thuốc (hapten)
như kháng sinh, thuốc tê, vitamin,… xâm nhập theo đường tiêm.
- Kháng thể IgE: cấu trúc kháng thể này (đáp ứng miễn dịch đặc hiệu) trong đó
chuỗi nặng có phân tử lượng tới 70.000 vì có thêm domain thứ 5 (ở vùng Fc) và nhờ vậy
IgE gắn được với thụ thể đặc hiệu trên bề mặt tế bào mast và ái kiềm. IgE tồn tại dưới
hai dạng: dạng tự do trong máu (rất ít) và dạng gắn vào tế bào (chủ yếu), hai dạng này
có thể hoán đổi cho nhau. Mức độ sản xuất IgE phụ thuộc vào loại kháng nguyên, đường
vào, đồng thời phụ thuộc vào cơ địa, di truyền (loài và cá thể). Những người có cơ địa
dị ứng và sự di truyền cơ địa dị ứng, nồng độ IgE thường cao.
- Tế bào mast và bạch cầu ái kiềm: đặc điểm của các tế bào này là có các hạt
trong nguyên sinh chất chứa các hoạt chất trung gian và trên bề mặt của chúng có các

3
thụ thể với Fc của IgE, IgG4. Tế bào mast có nhiều mô đặc biệt niêm mạc đường hô
hấp, tiêu hóa; bạch cầu ái kiềm với tỷ lệ 0,5 – 1% có trong máu.
- Các hoạt chất trung gian: các hoạt chất trung gian được chứa trong các hạt của
tế bào ái kiềm hoặc tế bào mast, bao gồm hai nhóm:
+ Các chất có sẵn trong hạt gồm: histamin (giãn động mạch nhỏ và mao mạch,
làm tăng tính thấm thành mạch với protein, gây co cơ trơn của phế quản, ruột,...và gây
ngứa); heparin (chống đông máu); ECF-eosinophile chemotaxis factor (gây tập trung và
hoạt hóa bạch cầu ái toan); PAF-platelet activating factor (gây tập trung và hoạt hóa tiểu
cầu giúp đông máu).
+ Các chất được tổng hợp mới khi tế bào mast và ái kiềm hoạt hóa:
SRS-A (slow reacting substance A): chất tác dụng chậm của phản vệ; gồm
Leucotrien C4 và D4 (LTC4, LTD4), leucotrien B4 (LTB4); Prostagladin, thromboxan.
Tất cả đều có nguồn gốc ban đầu là acid arachidonic. Tác dụng chung là co cơ
trơn (phế quản, ruột), ngưng tụ tiểu cầu, giãn mạch, tăng tính thấm (phù), tăng tiết dịch
và tiết nhầy ở niêm mạc.
- Vấn đề cơ địa: cơ địa là tổng hợp tất cả các đặc điểm hình thái và chức năng
của cơ thể, những đặc điểm đó khá bền vững, có tính di truyền và quyết định mức độ
phản ứng của cơ thể trước những yếu tố xâm nhập. Sự sản xuất IgE ở người phụ thuộc
rất nhiều vào cơ địa của từng cá thể. Người có cơ địa dị ứng sản xuất nhiều IgE hơn so
với người bình thường. Vai trò di truyền cơ địa cũng ảnh hưởng sản xuất IgE rõ rệt.
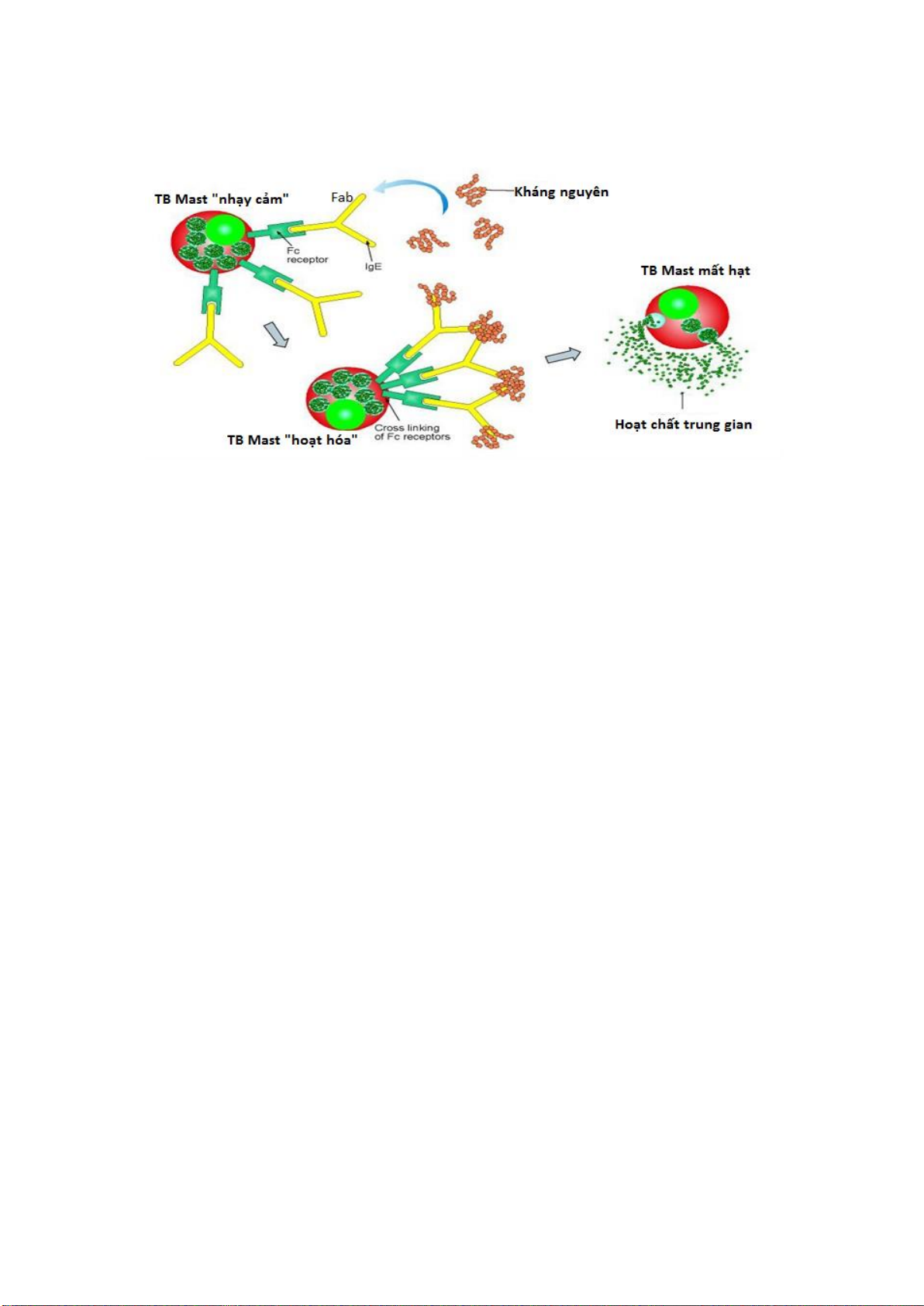
2.2.2. Cơ chế
Khâu quan trọng nhất trong cơ chế quá mẫn typ I là sự hoạt hóa tế bào mast, ái
kiềm.
Khi có kháng nguyên đặc hiệu vào cơ thể từ lần 2, sẽ có sự kết hợp kháng nguyên
với IgE: hai epitop của phân tử KN gắn vào hai Fab của hai phân tử IgE tạo nên một cầu
phân tử nối 2 IgE với nhau xảy ra trên bề mặt tế bào mast và bạch cầu ái kiềm làm giải
phóng các hoá chất trung gian: histamin, serotonin, heparin... Các chất này có tác dụng
co thắt cơ trơn, giãn mạch, tăng tính thấm thành mạch...gây ra các biểu hiện bệnh lý
nặng nề như khó thở, truỵ tim mạch.
2.2.3. Các thể lâm sàng
- Phản vệ: hình thái phản vệ nặng nhất gặp trên lâm sàng là sốc phản vệ. Cũng
như ở động vật thực nghiệm, sốc phản vệ ở người cũng là bệnh “không tự nhiên” nhưng
đã xảy ra trong quá trình thực tế (liên quan với tiến bộ y học: phát minh bơm tiêm,
penicillin, chất cản quang,...). Bệnh rất nặng nề, dễ gây chết, phải xem như một cấp cứu
4
khẩn cấp. Các kháng nguyên gây sốc phản vệ ở người có thể là huyết thanh khác loài,
dextran, tinh chất cơ quan, các enzyme, thuốc tê. Đặc biệt là penicilin.
Hình 2: Cơ chế quá mẫn typ I
.Biểu hiện sốc phản vệ: chỉ sau 5-30 phút kể từ lúc tiêm thuốc vào cơ thể đã xuất
hiện khó thở, tụt huyết áp cấp, rồi trạng thái sốc xuất hiện (như tái xám, vã mồ hôi,
lạnh,...) nhiều khi có những biểu hiện rối loạn thần kinh thực vật (buồn nôn, nôn, run
rẩy...) và dấu hiệu (ban, mẩn, ngứa,…) kèm theo. Nhiều trường hợp, tiêm adrenalin kịp
thời kết hợp với các biện pháp hồi sức tích cực có thể cứu sống nạn nhân.
- Bệnh atopi: bệnh của riêng loài người, thậm chí chỉ ở một số cá thể với tên gọi
phổ thông hiện nay là dị ứng (là tình trạng cơ thể phản ứng khác thường với một KN
nào đó mà những cơ thể khác phản ứng bình thường). Cơ địa và di truyền đã được chứng
minh rõ ràng là có vai trò. Triệu chứng biểu hiện ở nhiều cơ quan khác nhau, nhưng
triệu chứng chung là mẩn ngứa, phù (nếu ở da), tiết dịch, co cơ trơn. Ngoài ra còn thấy
tăng bạch cầu ái toan và histamin trong máu. Bệnh xuất hiện từng đợt xen vào những
khoảng thời gian hoàn toàn bình thường. Một số bệnh atopi thường gặp như chứng sốt
mùa, rối loạn tiêu hóa do thức ăn, mày đay, vết chàm atopi (eczema), hen atopi.
2.3. Quá mẫn typ II
Đặc điểm của quá mẫn type II là sự tan huỷ các tế bào mang kháng nguyên do cơ
chế miễn dịch.
2.3.1. Các yếu tố tham gia
- Kháng nguyên: là kháng nguyên hóa tan được gắn lên trên bề mặt tế bào hoặc
kháng nguyên là một thành phần của màng tế bào hoặc từ ngoài gắn vào tế bào (thuốc,
hóa chất). Các kháng nguyên thường gặp gây quá mẫn typ II là kháng nguyên ngoại
sinh: thuốc, hóa chất (quinin, sulfamid, penicillin, kháng sinh, thuốc hạ sốt, hóa chất
5
công nghiệp và nông nghiệp...) hoặc kháng nguyên trên bề mặt màng tế bào (hồng cầu,
bạch cầu, tiểu cầu).
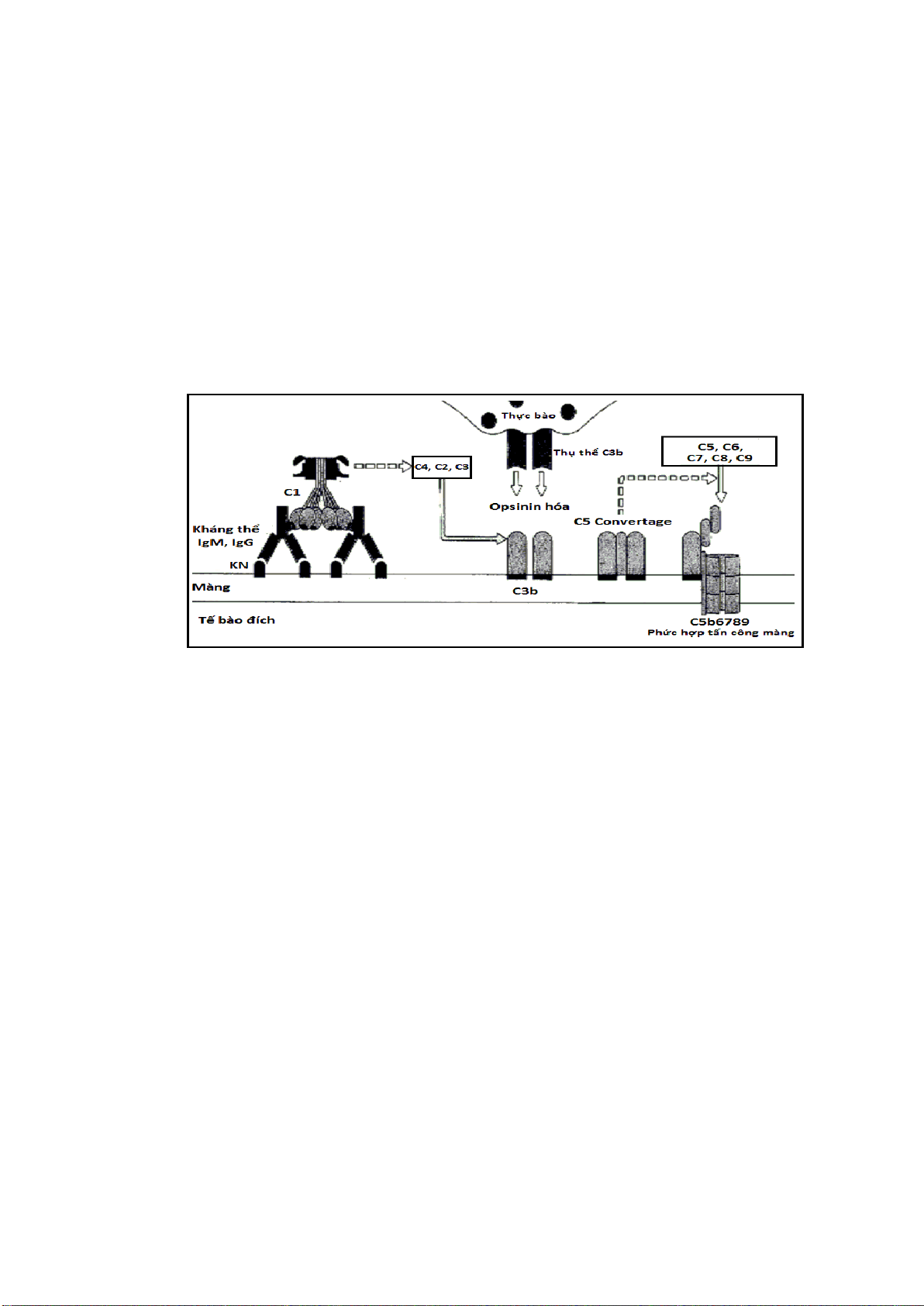
- Kháng thể: IgM hoặc IgG. Khi các Ig này kết hợp với kháng nguyên, phần Fc
của chúng lộ ra một vị trí để cho C1q gắn vào, mở màn cho quá trình hoạt hoá bổ thể.
Các tế bào có thụ thể với Fc như tiểu thực bào, đại thực bào và tế bào NK cũng diệt tế
bào bằng thực bào hoặc các chất cytokin.
- Bổ thể: bổ thể được hoạt hóa theo đường đặc hiệu (đường cổ điển). Sự giảm
hoạt tính bổ thể và giảm nồng độ các thành phần của đường cổ điển là dấu hiệu quan
trọng, đồng thời với tình trạng giảm số lượng tế bào đích (tế bào mang kháng nguyên).
Hình 3: Sơ đồ cơ chế quá mẫn typ II
2.3.2. Cơ chế
Khi kháng nguyên (trên bề mặt tế bào) kết hợp với kháng thể (IgM hoặc IgG) sẽ
hoạt hóa bổ thể theo đường đặc hiệu. Kết quả là ly giải tế bào đích mang kháng nguyên.
Ngoài việc gây tan hủy tế bào, các sản phẩm của hoạt hóa bổ thể còn gây ra những rối
loạn làm phức tạp thêm triệu chứng của bệnh. Các mảnh C3a, C5a trực tiếp và gián tiếp
(qua tế bào mast) làm tăng tính thấm thành mạch, gây thoát protein huyết tương, làm
giảm huyết áp (trong sốc truyền máu). Phức hợp C7,8,9 có thể bám lên các tế bào vô
can (tế bào không mang kháng nguyên), làm chúng cũng bị tan vỡ. Trong truyền máu
khác nhóm, không chỉ hồng cầu truyền vào bị hủy mà cả hồng cầu chủ nhà cũng bị tan
(thể hiện ở giảm hematocrit máu). Số lượng bạch cầu giảm mạnh, chủ yếu là giảm bạch
cầu trung tính. Sự hoạt hóa bổ thế tạo ra C5a, C5a ngoài tác dụng gây tăng tính thấm
mạch, C5a còn hấp dẫn và tập trung bạch cầu đa nhân trung trính. Trong quá mẫn typ
II, bạch cầu này có thể giải phóng các enzym của mình với tác dụng hủy hoại những tế
bào (hoặc vách mạch) bị kháng thể và C3b bám vào. Đó là những tế bào “đích”, chịu sự
tổn thương chủ yếu của quá mẫn typ này.












![Bài giảng Vi sinh vật: Đại cương về miễn dịch và ứng dụng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251124/royalnguyen223@gmail.com/135x160/49791764038504.jpg)













