3/25/2016
1
VI KHUẨN GÂY BỆNH
Nguyễn Thị Ngọc Yến
1
•Nắm được phân loại vi khuẩn gây bệnh
•Đặc điểm hình thể
•Đặc điểm nuôi cấy
•Các loại KN và độc tố
•Đặc điểm gây bệnh
•Phòng ngừa – điều trị
Mục tiêu
2
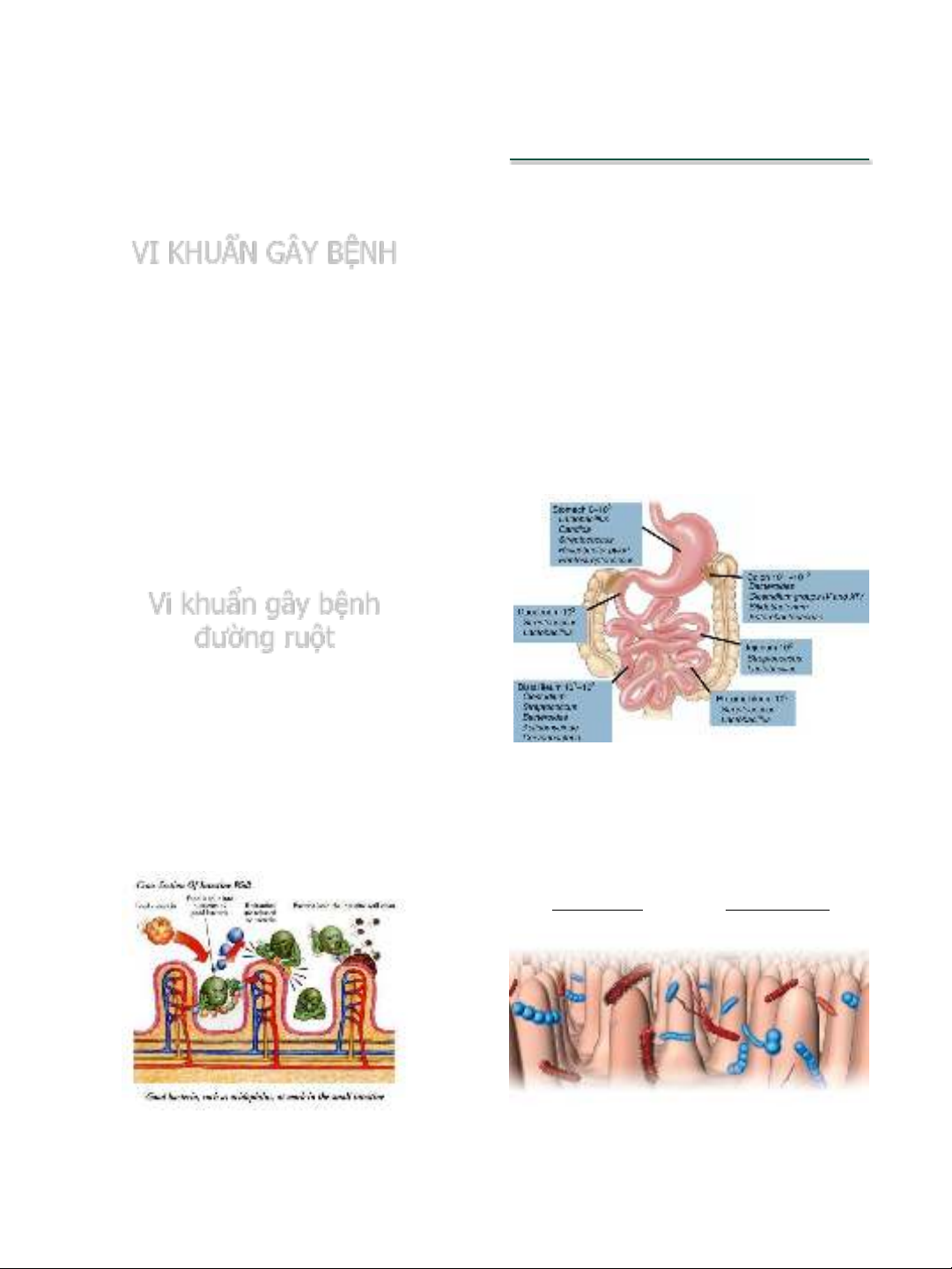
Vi khuẩn gây bệnh
đường ruột
3
Hệ khuẩn tại đường tiêu hóa
4
Hệ khuẩn tại đường tiêu hóa
5
VK tại đường ruột phải có khả năng bám dính tb biểu mô ruột
6
Friendly Bacteria
L. acidophilus, L. thermophilus, L.
casei, B. bifidum, B. longum, etc.
Unfriendly Bacteria
Pathogenic bacteria and fungi,
such as
Candida albicans
, etc.

3/25/2016
2
Phân loại
7
Vi khuẩn đường ruột
Họ khuẩn đường ruột
Enterobacteriaceae Vibrionaceae VK lactic
GB chuyên biệt GB cơ hội
•
Salmonella
•
Shigella
•
Yersinia
•
E. coli
•
Klebsiella
•
Providencia
•
Serratia
Vibrio
cholerae
Pseudo-
monaceae
•
Lactobacillus
acidophilus
•
Bifidobacterium
bifidum…
•Trực khuẩn Gr(-)
•Hiếu khí, kỵ khí tùy ý
•Sống ở ống tiêu hóa, lây qua đường phân – miệng
•Di động/ không di động, di động thì có lông quanh thân
•Không sinh bào tử
Đặc điểm chung
8
Enterobacteriaceae
Không lên men lactose Lên men lactose
VK GB chuyên biệt
Salmonella, Shigella,
Proteus
VK GB cơ hội
E. coli, Klebsiella,
Enterobacter
Phát triển dễ dàng trên MT NC thông thường, để phân lập VK
GB ĐR phải sử dụng một hệ thống MT gồm MT phong phú,
MT dinh dưỡng,MT phân biệt,MT chọn lọc
NUÔI CẤY
Kháng nguyên O, H, K
10
KN Vị trí Bản chất Tính chất
O Màng ngoài Lipopolysacharid Chịu nhiệt, cồn, hủy bởi
formol
H Tiêm mao Protein Không chịu nhiệt, cồn, ko
hủy bởi formol
K Nang Polysaccharid/
Protein
Gặp KT sẽ ngưng kết
Định danh VK dựa vào thành phần KN O, H, K
Độc tố VK đường ruột
11
So sánh Ngoại độc tố Nội độc tố
Vk Gr(-) (lỵ, tả) Gr(-)
Vị trí*Sx trong TBC và được VK
phóng thích ra ngoài MT Trên thành tb VK và chỉ
được phóng thích khi VK
bị ly giải
Bản chất Protein (exotoxin) LPS (lipopolysaccharid)
Bền nhiệt - +
Ví dụ Shigatoxin, Enterotoxin
Một số VK gây bệnh đường ruột
•Chi
Samonella
•Chi
Shigella
•
Vibrio cholerae
•
Escherichia coli

3/25/2016
3
CHI
SALMONELLA
S. typhi
S. paratyphi
S. typhimurium
Sốt thương hàn
Phó thương hàn
Ngộ độc thức ăn
Daniel Elmer Salmon phân lập
Chi
Salmonella
14
Gr(-)
Di động, nhiều pili
Hiếu khí tùy ý
Dựa theo KN đã phân biệt
2500 type huyết thanh:
•KN O
•KN H
•KN Vi (Virulence) KN bề mặt
Lactose (-)
H2S (+)
Urea (-)
Sốt thương hàn – Phó thương hàn*
Lực độc: nội độc tố là yếu tố quyết định
•
S. typhi; S. paratyphi A, B, C
•Ruột Hạch bạch huyết Nhiễm khuẩn huyết CQ
(bàng quang, túi mật) Ruột
•Sốt cao, lạnh run, suy nhược, biếng ăn, gan lách to
Xuất huyết, thủng ruột (nặng)
Ngộ độc thức ăn
•
S. typhimurium, S. enterditis
•Nôn, tiêu chảy, sốt nhẹ, tự khỏi sau 3-5 ngày
•Trẻ nhỏ: tổn thương hệ thống: phổi, xương, màng não…
Năng lực gây bệnh
15
RUỘT
HẠCH BẠCH
HUYẾT
MÁU
(TUẦN 1)
GAN
(TUẦN 2)
BÀNG QUANGRUỘT
PHÂN NƯỚC TIỂU
Cơ quan khác
Salmonella typhi gây bệnh thương hàn
105-107
Trực tiếp
•Cấy máu (t1): VK huyết. Nếu điều trị KS: cấy tủy xương
•Cấy phân (t3-4): cần 1 hệ thống MT chọn lọc tăng dần
để có thể loại trừ và định danh chính xác
•Cấy nước tiểu
Gián tiếp
Test Widal (tìm KT O, H trong HT/bệnh nhân)
Chẩn đoán
17
Điều trị
•Sốt thương hàn – Phó thương hàn: KS + bù dịch
KS: Cepha III, cloramphenicol, floroquinolon, ampicillin
Lưu ý: Làm KSĐ + dùng liều tăng dần
•Ngộ độc TA: bù nước, điện giải
Phòng ngừa
•Kiểm soát thực phẩm: thịt, sữa, trứng, nguồn nước,
người mang mầm bệnh
•Vaccin TAB (Typhi, Paratyphi A, B), DTAB, DTTAB
Phòng – Điều trị
18

3/25/2016
4
Chọn KS điều trị tốt nhất là dựa trên kết quả
KHÁNG SINH ĐỒ
T/hợp không có điều kiện làm KSĐ hoặc chưa có kết quả KSĐ
Người lớn
quinolone
(ciprofloxacine và ofloxacin)
Trẻ em
cephalosporin III
(cefotaxime)
•Chloramphenicol
•Ampicillin
Hiệu quả cao
•Sử dụng KS không hợp lý
•VK nhận gen đề kháng
Đề kháng kháng sinh
•Chủng VK
đề kháng
Thất bại !!!
CHI SHIGELLA
Bệnh lỵ trực khuẩn
Chi
Shigella
21
•Trực khuẩn Gr(-)
•Không tiêm mao
ko di động
•Kỵ khí tùy ý
Dựa theo KN O (+), K, H (-):
•A:
S. dysenteriae
•B:
S. flexneri
•C:
S. boydii
•D:
S. sonnei
Lactose (-)
H2S (-)
Citrat (-)
Gây bệnh: khả năng xâm nhập và sản xuất độc tố
Độc tố
•Nội độc tố LPS có độc tính mạnh kích thích thành
ruột (co thắt); gây loét, hoại tử
•Ngoại độc tố Shigatoxin (
S. dysenteriae
type 1
)
, Shiga-
liketoxin (
S. flexneri
): tác động ruột + TKTWhôn mê
Gây bệnh
•Giới hạn ruột già, không vào máu
•Hội chứng lỵ: sốt cao, đau quặn bụng, đi phân 10-20
lần /ngày, phân nhày, máu. Nặng ở TE, người già
Năng lực gây bệnh
22
Cấy phân (pp tốt nhất)
•Bệnh phẩm: phân tươi chỗ nhày, gđ đầu, chưa dùng KS
•VK yếu xét nghiệm ngay/ MT chuyên chở
•Dùng hệ MT: MT phong phú, MT MC, SS, BSA
•Quan sát hiển vi và phản ứng sinh hóa
Huyết thanh học: ít dùng
Ngưng kết với huyết thanh kháng (kháng KT)
Chẩn đoán
23
Phòng ngừa:
•Vệ sinh ăn uống, sử dụng nước sạch
•Chẩn đoán sớm và cách ly bệnh nhân, tẩy uế chất thải
•Vaccin VK sống giảm độc lực: hiệu lực bảo vệ thấp
Điều trị: phối hợp 2 biện pháp
•Bù nước + điện giải, cdd
•KS: cephalosporin III, fluoroquinolone
Shigella
có tỉ lệ ĐKKS rất cao dựa vào kết quả KSĐ để
có chiến lược điều trị hiệu quả
Phòng – Điều trị
24

3/25/2016
5
Vibrio cholerae
Gây các đại dịch tả
Vibrio cholerae
26
•Gr (-)
•Cong như dấu phẩy
•Di động nhanh nhờ
1 tiêm mao ở đầu
•Mọc tốt trên pH9
Vibrio có chung KN H, khác
nhau KN O:
•
Vibrio cholerae
chủng Eltor
gây dịch tả lớn
•
Vibrio parahaemolyticus
Saccharose (+)
Glucose (+)
Độc tố: Cholera enterotoxin (protein không bền nhiệt)*
•Mô đích: biểu mô ruột non
•Tăng tiết ồ ạt dịch vào lòng ruột, tb ruột ko tổn thương
tiêu chảy cấp và mất cân bằng điện giải
Enzym
•Hemolysin: ly giải HC
•Mucinase: bong tróc niêm mạc ruột
•Neuramiridase: tăng thụ thể tiếp nhận độc tố
Độc tố và enzym
27
Bệnh tả
•Ủ bệnh 1 – 4 ngày
•Triệu chứng đột ngột: nôn mửa, tiêu chảy dữ dội có
thể mất 10 – 20 lít nước/ ngày
•Phân ~ nước vo gạo, lỏng, lợn cợn, ko máu, mùi tanh
•Nặng: tử vong trong vài giờ do trụy tim mạch
Ngộ độc thức ăn:
V. parahaemolyticus
Năng lực gây bệnh
28
Bệnh phẩm: phân, mảnh nhày/ phân
Yêu cầu: lấy sớm, khi chưa dùng KS
Soi tươi
•Trường hợp khẩn cấp
•VK hơi cong, di động nhanh. Nhuộm Gram
Cấy phân:
•Phân lập VK lên MT pepton kiềm, TCBS
•Ngưng kết huyết thanh để xác định
Chẩn đoán
29
Phòng ngừa
•Nước là nguồn lây quan trọng dịch
•Thức ăn bị nhiễm
•Người mang mầm bệnh
•Xử lý phân người bệnh
•Vaccin uống: VK chết, VK sống giảm độc lực
Điều trị
•Bù nước, điện giải (quan trọng): ORS, Lactat Ringer
•KS (tetracyclin) chủ yếu phòng dịch
Phòng – Điều trị
30


















![Hướng dẫn giải chi tiết bài tập phân li, phân li độc lập: Tài liệu [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251204/lethu2868@gmail.com/135x160/84711764814448.jpg)

