ĐIỀU TRỊ UNG THƯ TRỰC TRÀNG
(Cập nhật theo NCCN Clinical Pratice Guidelines in Oncology 2008)
BV.NHÂN DÂN GIA ĐỊNH
CÁC CÔNG THỨC HÓA TRỊ
FOLFOX
Ngày 1: Oxaliplatin 85 mg/m2 TM trong 2 giờ
Ngày 1 và 2: Leucovorin 200mg/m2 TM trong 2 giờ
Trong ngày 1 và 2: cho tiếp 5-FU 400mg/m2 bolus TM, sau đó truyền TM liên tục
600mg/m2 trong 22 giờ
Lặp lại mỗi 2 tuần
mFOLFOX 6
Ngày 1: Oxaliplatin 85 mg/m2 TM trong 2 giờ
Ngày 1: Leucovorin 200mg/m2 TM trong 2 giờ
Trong ngày 1: cho tiếp 5-FU 400mg/m2 bolus TM, sau đó truyền TM liên tục
1200mg/m2 (tống cộng 2400mg/m2 trong 46-48 giờ)
Lặp lại mỗi 2 tuần
FOLFIRI
Ngày 1: Irinotecan 180 mg/m2 TM trong 30-120 phút
Ngày 1 và 2: Leucovorin 200mg/m2 TTM phù hợp với khỏang thời gian truyền
irinotecan
Trong ngày 1 và 2: cho tiếp 5-FU 400mg/m2 bolus TM, sau đó truyền TM liên tục
600mg/m2 trong 22 giờ
Lặp lại mỗi 2 tuần
Ngày 1: Irinotecan 180 mg/m2 TM trong 30-120 phút
Ngày 1 và 2: Leucovorin 200mg/m2 TTM phù hợp với khỏang thời gian truyền
irinotecan
Trong ngày 1: cho tiếp 5-FU 400mg/m2 bolus TM, sau đó truyền TM liên tục
1200mg/m2 (tống cộng 2400mg/m2 trong 46-48 giờ)
Lặp lại mỗi 2 tuần
CapeOX
Ngày 1: Oxaliplatin 130 mg/m2
Ngày 1-14: Capecitabine 850-1000 mg/m2 ngày 2 lần
Lặp lại mỗi 3 tuần
Bevacizumab + 5-FU:
Bevacizumab 5mg/kg TM mỗi 2 tuần + 5-FU và Leucovorin hoặc FOLFOX hoặc
FOLFIRI
Bevacizumab 7,5 mg/kg TM mỗi 3 tuần + CapeOX
1
BỆNH VIỆN NHÂN DÂN GIA ĐỊNH
Polyp có cuống
(adenoma [ống, ống
tuyến hay tuyến]) với
ung thư xâm nhập
• Xem lại GPBL
• Soi khung đại tràng
• Đánh dấu vị trí polyp ung thư (lúc
soi khung đại tràng hoặc trong vòng
2 tuần)
Lấy tòan bộ
polyp thành một
mẫu và bờ cắt tốt
(chỉ T1)
Polyp không cuống
(adenoma [ống, ống
tuyến hay tuyến]) với
ung thư xâm nhập
Theo dõi
• Xem lại GPBL
• Soi khung đại tràng
• Đánh dấu vị trí polyp
ung thư (lúc soi khung
đại tràng hoặc trong
vòng 2 tuần)
Mẫu thử không nguyên
vẹn hoặc bờ cắt không
đánh giá được hoặc đặc
điểm GPBL không điển
hình
Xem điểu trị ban
đầu và điều trị hỗ
trợ (REC - 3)
Theo dõi hoặc
Xem điểu trị
ban đầu và
điều trị hỗ trợ
Mẫu thử không nguyên
vẹn hoặc bờ cắt không
đánh giá được hoặc đặc
điểm GPBL không điển
hình
Lấy tòan bộ
polyp thành một
mẫu và bờ cắt tốt
(chỉ T1)
Xem điểu trị ban
đầu và điều trị hỗ
trợ (REC - 3)
KẾT QUẢ
XÉT NGHIỆM
BIỂU HIỆN
LÂM SÀNG
152
BỆNH VIỆN NHÂN DÂN GIA ĐỊNH
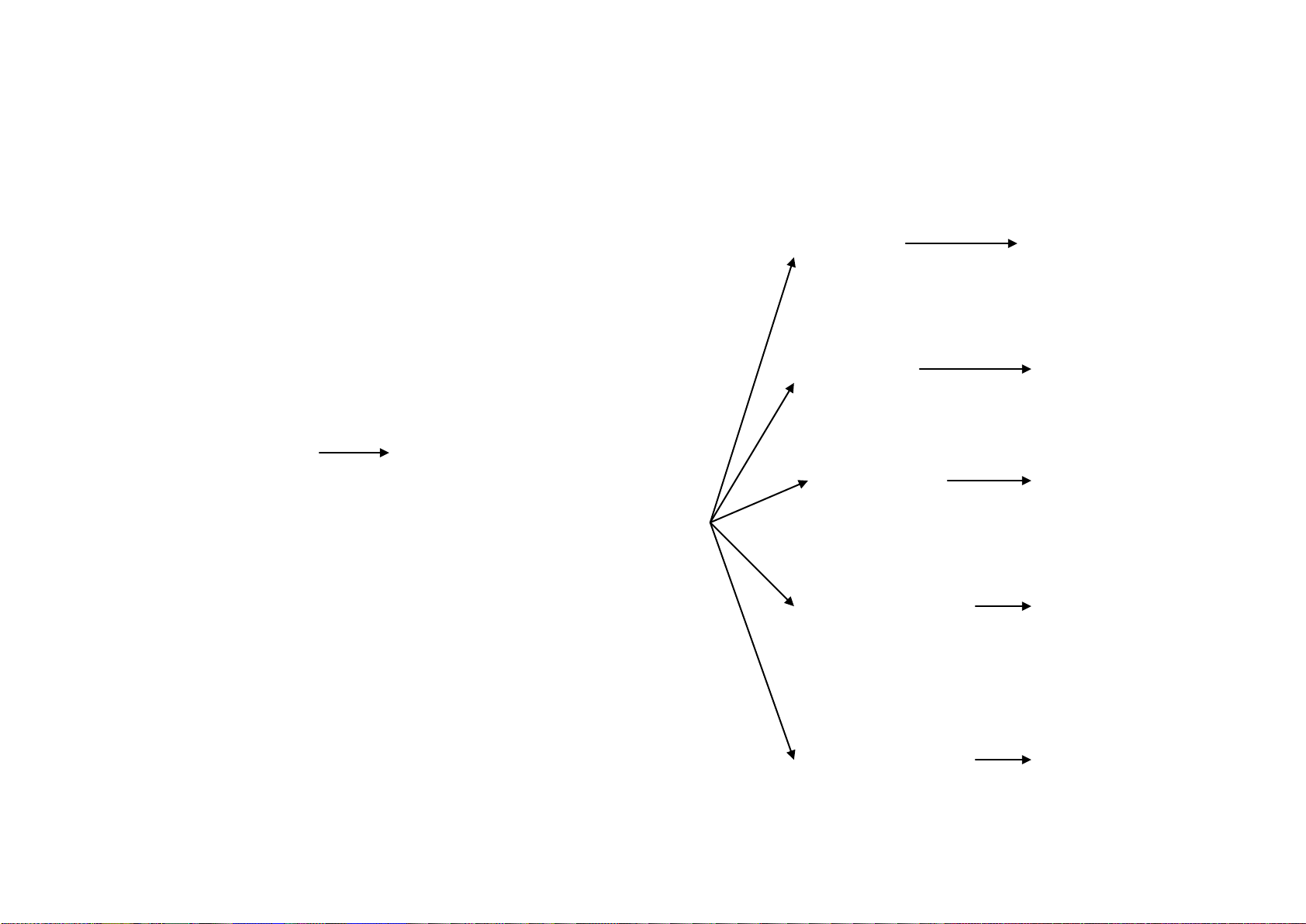
Ung thư trực tràng
cắt được
• Sinh thiết
• Đánh giá GPB
• Soi khung đại tràng
• Soi trực tràng
• CT ngực/bụng/chậu
• CEA
• Siêu âm trong lòng trực tràng hoặc
MRI trong lòng trực tràng hoặc
vùng chậu
• Tư vấn và dạy cho bệnh nhân có
mở thông ống tiêu hóa ra da
• PET scan khong có chỉ định làm
thường qui
T1-2, N0
T bất kỳ, N bất kỳ, M1
Di căn không cắt được
hoặc không phẫu thậut
được do bệnh nội khoa
Xem điều trị ban
đầu (REC-3)
T3, N0
hoặc
T bất kỳ, N1-2
Xem điểu trị ban
đầu (REC-6)
T bất kỳ, N bất kỳ, M1
Di căn cắt được
T4 và/hoặc không
cắt được tại chỗ
Xem điều trị ban
đầu (REC-4)
Xem điều trị ban
đầu (REC-4)
Xem điều trị ban
đầu (REC-5)
BIỂU HIỆN
LÂM SÀNG
XÉT NGHIỆM
GIAI ĐỌAN LÂM SÀNG
153
BỆNH VIỆN NHÂN DÂN GIA ĐỊNH
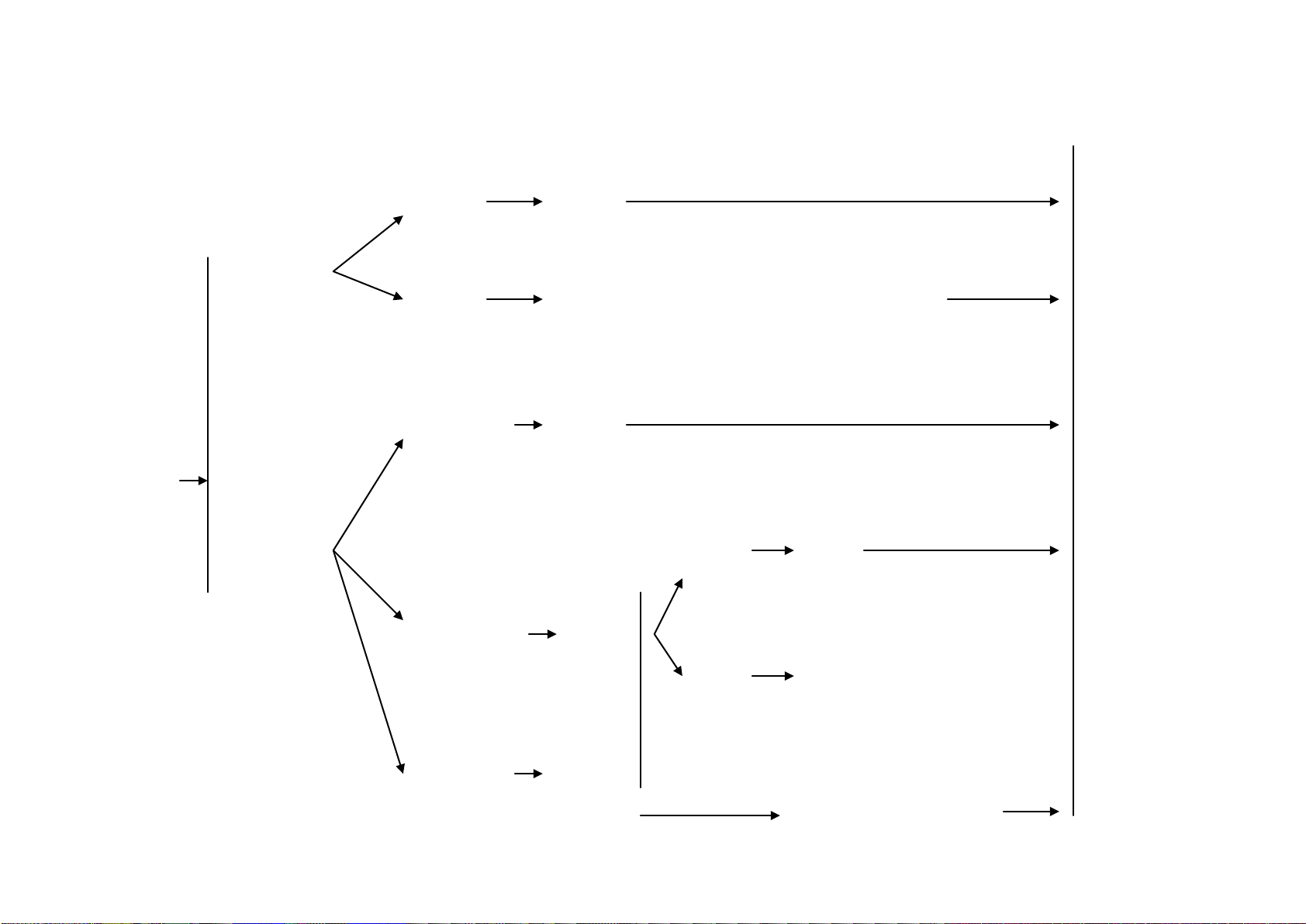
T1-2,
N0
Cắt được qua
ngả bụng
hoặc
Cắt qua ngả
hậu môn, nếu
thích hợp
(nhóm 2B đối
với T2)
pT1-2,
N0, M0
pT3, N0,
M0 hoặc
pT1-3,
N1-2
Theo dõi
T1, NX; bờ
cắt âm tính
5-FU ± leucovorin hoặc FOLFOX (nhóm 2B) hoặc
capecitabine (nhóm 2B), sau đó tiếp tục với 5-
FU/RT hoặc bolus 5-FU + leucovorin/RT (nhóm
2B) hoặc capecitabine/RTk (nhóm 2B), sau đó 5-
FU ± leucovorin hoặc FOLFOX (nhóm 2B) hoặc
capecitabine (nhóm 2B)
Xem xét hóa trị tòan thân
Cắt u ngả
bụng hoặc
5-FU/RT
Cắt u ngả
bụng
pT1-2,
N0, M0
T2, NX; Bờ
cắt âm tính
Theo dõi
T1-T2, NX; có
những yếu tố
nguy cơ cao
Theo dõi
pT3, N0,
M0 hoặc
pT1-3,
N1-2
5-FU ± leucovorin hoặc FOLFOX
(nhóm 2B) hoặc capecitabine (nhóm
2B), sau đó tiếp tục với 5-FU/RT
hoặc bolus 5-FU + leucovorin/RT
(nhóm 2B) hoặc capecitabine/RTk
(nhóm 2B), sau đó 5-FU ± leucovorin
hoặc FOLFOX (nhóm 2B) hoặc
capecitabine (nhóm 2B)
Theo dõi
(xem REC-7)
ĐIỀU TRỊ HỖ TRỢ
ĐIỀU TRỊ BAN ĐẦU
GIAI ĐỌAN
LÂM SÀNG
154
BỆNH VIỆN NHÂN DÂN GIA ĐỊNH
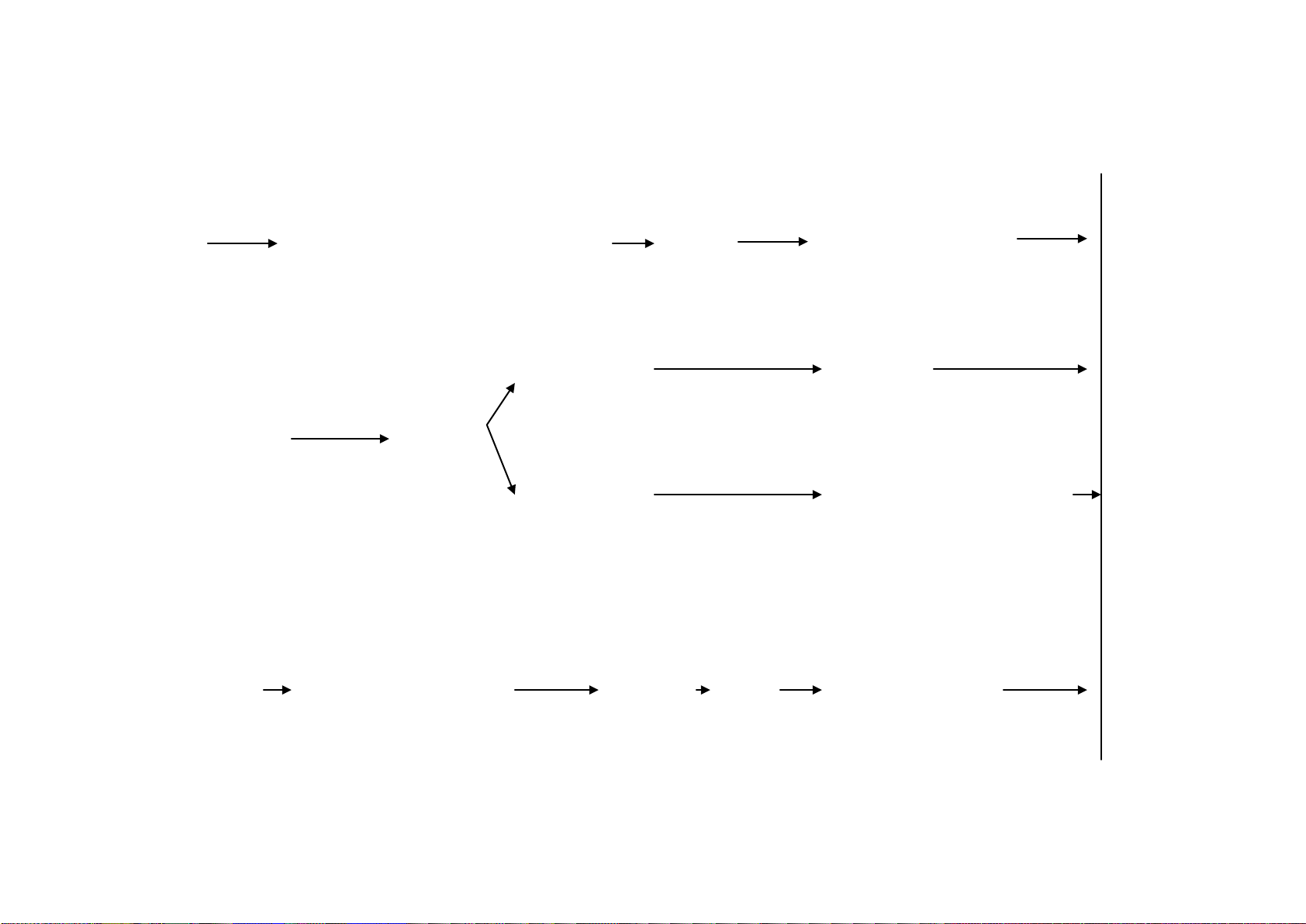
T3, N0
hoặc T bất
kỳ, N1-2
Truyền liên tục trước mổ 5-FU/RT (được
ưa chuộng) (nhóm 1 cho trường hợp có
hạch) hoặc bolus 5-FU + leucovorin/RT
hoặc capecitabine/RT (nhóm 2B)
Cắt u ngả
bụng
5-FU ± leucovorin (nhóm 1)
hoặc
FOLFOX (nhóm 2B)
hoặc
Capecitabine (nhóm 2B)
pT1-2, N0, M0
Xem xét lại:
5-FU ± leucovorin hoặc FOLFOX
(nhóm 2B) hoặc capecitabine
(nhóm 2B), sau đó tiếp tục với 5-
FU/RT hoặc bolus 5-FU +
leucovorin/RT (nhóm 2B) hoặc
capecitabine/RT (nhóm 2B), sau
đó 5-FU ± leucovorin hoặc
FOLFOX (nhóm 2B) hoặc
capecitabine (nhóm 2B)
Bất cứ T
Truyền TM liên tục 5-
FU/RT hoặc bolus 5-FU +
leucovorin/RT hoặc
capecitabine/RT (nhóm
2B)
T4 và/hoặc
không cắt
được tại chỗ
Theo dõi
pT3, N0, M0
hoặc pT1-3,
N1-2
Cắt u nếu
có thể
5-FU ± leucovorin
hoặc
FOLFOX (nhóm 2B)
hoặc
Capecitabine (nhóm 2B)
Theo dõi
(xem REC-7)
ĐIỀU TRỊ HỖ TRỢ
ĐIỀU TRỊ BAN ĐẦU
GIAI ĐỌAN
LÂM SÀNG
Những bệnh nhân
với chống chỉ nội
khoa để điều trị đa
mô thức
Cắt u ngả
bụng
155
BỆNH VIỆN NHÂN DÂN GIA ĐỊNH