
HỘI THẢO HÀNG NĂM PHÒNG CHỐNG UNG THƯ TP. HỒ CHÍ MINH - LẦN THỨ 27
48
GIÁ TRỊ CỦA SINH THIẾT LÕI KIM DƯỚI HƯỚNG DẪN SIÊU ÂM
TRONG CHẨN ĐOÁN BƯỚU TUYẾN NƯỚC BỌT
Châu Đức Toàn1, Võ Duy Phi Vũ1, Nguyễn Việt Dũng1,
Đặng Thanh Hào1, Nguyễn Trương Đức Hoàng1
TÓM TẮT7
Mục tiêu: Xác định độ an toàn và giá trị của
sinh thiết lõi kim dưới hướng dẫn siêu âm trong
chẩn đoán bướu tuyến nước bọt.
Đối tượng và phương pháp nghiên cứu:
Mô tả loạt ca hồi cứu 102 bệnh nhân được chẩn
đoán bướu tuyến bọt, có chỉ định sinh thiết lõi
kim dưới hướng dẫn siêu âm và được phẫu thuật
tại khoa Ngoại đầu cổ, tai mũi họng, Bệnh viện
Ung Bướu TP. HCM từ tháng 3/2023 đến tháng
3/2024.
Kết quả: Chúng tôi thu nhận được 102 bệnh
nhân, tuổi trung bình là 53,5 (17 – 83 tuổi). Bướu
tuyến mang tai chiếm đa số 90,2%; bướu tuyến
dưới hàm chiếm 9,8%; không có trường hợp nào
bướu tuyến dưới lưỡi. 100% trường hợp được
thực hiện sinh thiết lõi kim dưới hướng dẫn siêu
âm trước mổ, tỉ lệ không đủ mô bệnh phẩm
chiếm 2,9%. Kết quả mô bệnh học sinh thiết lõi
kim dưới hướng dẫn siêu âm: bướu hỗn hợp
chiếm đa số 41,4%; bướu Warthin chiếm 31,4%;
bướu ác tính 15,1% và bướu lành tính khác
12,1%. Sinh thiết lõi kim dưới hướng dẫn siêu
âm chẩn đoán bướu ác tính với độ nhạy 93,3%;
độ đặc hiệu 98,8%; chẩn đoán chính xác loại mô
học 85,7% và độ biệt hóa là 28,6%. Tỉ lệ phẫu
1Khoa Ngoại đầu cổ, tai mũi họng – Bệnh viện
Ung Bướu TP. HCM
Chịu trách nhiệm chính: Châu Đức Toàn
Email: drchauductoan@gmail.com
Ngày nhận bài: 05/9/2024
Ngày phản biện: 11/9/2024
Ngày chấp nhận đăng: 03/10/2024
thuật là 100%. Không ghi nhận bất kỳ biến
chứng cấp tính sau thủ thuật (tụ máu, biến chứng
liệt thần kinh VII, biến chứng dò nước bọt).
Kết luận: Sinh thiết lõi kim dưới hướng dẫn
siêu âm là một phương pháp chẩn đoán có giá trị
với độ nhạy, độ đặc hiệu, giá trị tiên đoán dương
và giá trị tiên đoán âm rất cao, đồng thời là thủ
thuật rất an toàn với tỉ lệ biến chứng cấp tính
thấp trong chẩn đoán bướu tuyến nước bọt.
Từ khóa: Bướu tuyến nước bọt, sinh thiết lõi
kim dưới hướng dẫn siêu âm.
SUMMARY
THE VALUE OF ULTRASOUND-
GUIDED CORE NEEDLE BIOPSY IN
THE DIAGNOSIS OF SALIVARY
GLAND TUMORS
Objective: This study aimed to determine
the safety and value of ultrasound-guided core
needle biopsy in diagnosing salivary gland
tumors.
Subjects and methods: This is a
retrospective case series of 102 patients
diagnosed with salivary gland tumors who
underwent ultrasound-guided core needle biopsy
and subsequent surgery at the Department of
Head and Neck Surgery, Otolaryngology, Ho Chi
Minh City Oncology Hospital from March 2023
to March 2024.
Results: A total of 102 patients were
enrolled, with a mean age of 53.5 years (ranging
from 17 to 83 years). The majority of cases were
parotid tumors, accounting for 90.2%;
submandibular tumors represented 9.8%; and

TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
49
there were no cases of sublingual tumors. An
ultrasound-guided core needle biopsy was
performed in 100% of cases, with a rate of
inadequate tissue samples at 2.9%.
Histopathological results of the ultrasound-
guided core needle biopsy showed that mixed
tumors comprised the majority at 41.4%; warthin
tumors accounted for 31.4%; malignant tumors
constituted 15.1%; and other benign tumors
represented 12.1%. The ultrasound - guided core
needle biopsy diagnosed malignant tumors with a
sensitivity of 93.3%, specificity of 98.8%,
accurate histological classification of 85.7%, and
differentiation rate of 28.6%. The surgical
intervention rate was 100%. No acute
complications were reported post-procedure
(such as hematoma, facial nerve paralysis, or
salivary fistula).
Conclusion: Ultrasound-guided core needle
biopsy is a valuable diagnostic method with high
sensitivity, specificity, positive predictive value,
and negative predictive value. It is also a very
safe procedure with a low rate of acute
complications in the diagnosis of salivary gland
tumors.
Keywords: Salivary gland tumors,
ultrasound-guided core needle biopsy.
I. ĐẶT VẤN ĐỀ
Bướu tuyến nước bọt là một bệnh lý
thường gặp, phương pháp điều trị chủ yếu là
phẫu thuật. Giải phẫu bệnh của bướu tuyến
nước bọt vô cùng phức tạp, là một bước quan
trọng trong quyết định điều trị đặc hiệu. Do
đó, việc chẩn đoán giải phẫu bệnh bướu
tuyến nước bọt đang là một thách thức trong
thực hành lâm sàng. Các kỹ thuật lấy mẫu
bệnh phẩm xét nghiệm chẩn đoán trước điều
trị thường là: sinh thiết bằng kim nhỏ dưới
hướng dẫn siêu âm (US-FNAB: fine needle
aspiration biopsy), sinh thiết lõi kim dưới
hướng dẫn siêu âm (US-CNB: ultrasound-
guided core needle biopsy) và sinh thiết mở
bướu tuyến nước bọt.
US-FNAB là phương tiện chẩn đoán cổ
điển, nhờ sự thuận tiện và chi phí thấp mà
US-FNAB trở nên phổ biến trong thực hành
lâm sàng. Tuy nhiên, đối với các loại mô
bệnh học hiếm gặp rất khó chẩn đoán như:
Bướu Warthin, u tuyến đa hình và lymphôm,
US-FNAB có thể cho kết quả nhầm lẫn do
không phân tích được về mặt mô học.
Lymphôm có thể nhầm thành mô viêm,
carcinôm tế bào túi tuyến có thể nhầm thành
bướu Warthin. Ngoài ra, kết quả tế bào học
của US-FNAB còn phụ thuộc vào kinh
nghiệm của bác sĩ thực hiện. Nhà giải phẫu
bệnh sẽ dễ dàng chẩn đoán chính xác bản
chất bướu, độ biệt hóa tế bào và nhuộm hóa
mô miễn dịch để phân loại các nhóm bệnh lý
nhờ vào việc thu thập đủ lượng bệnh phẩm.
Việc chẩn đoán giải phẫu bệnh cụ thể và
chính xác có ý nghĩa rất quan trọng cho
quyết định phương thức điều trị cũng như độ
rộng của phẫu thuật. Phương pháp sinh thiết
mở đáp ứng đầy đủ tiêu chí chẩn đoán giải
phẫu bệnh nhưng làm tăng tỉ lệ tái phát tại
chỗ - di căn xa và giảm sống còn toàn bộ so
với nhóm không sinh thiết mở.
Nhờ kết hợp ưu điểm của hai phương
pháp US-FNAB và sinh thiết mở, US-CNB
được ra đời nhằm đảm bảo lấy đủ mẫu bệnh
phẩm, ít xâm lấn và gieo rắc tế bào. Ngoài ra,
US-CNB tương đối an toàn hơn US-FNAB
trong chẩn đoán bướu tuyến nước bọt. Theo
phân tích của tác giả Kim và cộng sự năm
2017, US-CNB có độ nhạy (94%) và độ đặc
hiệu (98%) cao hơn so với US-FNAB (80%
và 97%), tỉ lệ không đủ bệnh phẩm của US-
FNAB là 8%, US-CNB là 3,26%. Phương
pháp US-CNB an toàn hơn US-FNAB, biến
chứng thường gặp là tụ máu chiếm 0,5%, chỉ

HỘI THẢO HÀNG NĂM PHÒNG CHỐNG UNG THƯ TP. HỒ CHÍ MINH - LẦN THỨ 27
50
có 1 trường hợp liệt mặt và không trường
hợp nào có gieo rắc bướu[4].
Trong thực hành tại Khoa Ngoại đầu cổ,
tai mũi họng Bệnh viện Ung Bướu TP.
HCM, chúng tôi lựa chọn US-CNB trong
chẩn đoán bướu tuyến nước bọt. Vậy US-
CNB thật sự có giá trị và an toàn? Để trả lời
cho câu hỏi này, chúng tôi tiến hành nghiên
cứu giá trị của sinh thiết lõi kim dưới hướng
dẫn siêu âm (độ nhạy, độ đặc hiệu, giá trị
tiên đoán dương, giá trị tiên đoán âm) và
biến chứng cấp của thủ thuật (tụ máu, liệt
mặt, dò nước bọt) trong chẩn đoán bướu
tuyến nước bọt.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đây là nghiên cứu hồi cứu mô tả loạt ca,
lựa chọn bệnh nhân được chẩn đoán bướu
tuyến bọt, có chỉ định sinh thiết lõi kim dưới
hướng dẫn siêu âm và được phẫu thuật tại
Khoa Ngoại đầu cổ, tai mũi họng Bệnh viện
Ung Bướu TP. HCM từ tháng 3/2023 đến
tháng 3/2024. Những bệnh nhân đã phẫu
thuật tuyến nước bọt, rối loạn đông máu (thời
gian prothrombin < 70%, tiểu cầu < 100.000)
hoặc ung thư tuyến nước bọt thứ phát không
được đưa vào nghiên cứu.
Tất cả bệnh nhân được ghi nhận đặc điểm
của khối bướu qua khám lâm sàng, siêu âm
(số lượng bướu, vị trí thùy nông hay thùy
sâu, tăng sinh mạch máu), kết quả tế bào học
US-FNAB, kết quả mô bệnh học US-CNB
trước mổ, tường trình phẫu thuật (kích thước
bướu, vị trí bướu, đánh giá tụ máu và tổn
thương dây thần kinh mặt ở vị trí sinh thiết
lõi kim) và kết quả giải phẫu bệnh sau mổ.
Về mặt kỹ thuật, phương tiện sinh thiết
lõi kim dưới hướng dẫn siêu âm bao gồm:
Đầu dò siêu âm bước sóng ngắn loại
7,5MHz, kim sinh thiết tự động 14 - 18G, cố
định bệnh phẩm bằng dung dịch formol 10%.
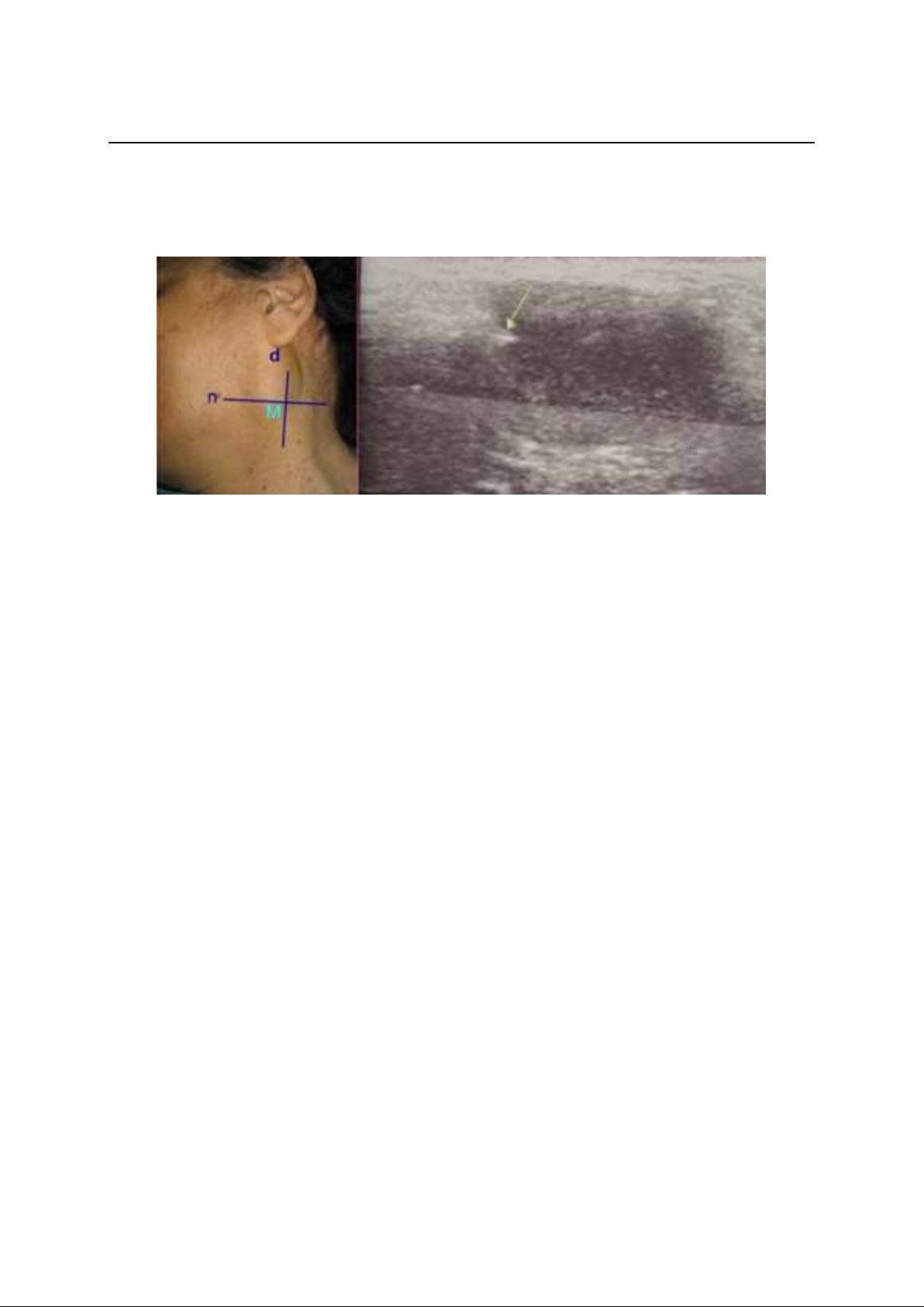
Hình 1. Đầu dò siêu âm và kim sinh thiết tự động
(Bệnh viện Ung Bướu TP. HCM)
Các bước thực hiện sinh thiết lõi kim
dưới hướng dẫn siêu âm:
- Bước 1: Chuẩn bị BN: bệnh nhân được
giải thích về mục đính thủ thuật, kiểm tra
huyết áp, điện tim, làm xét nghiệm máu chảy
- máu đông.
- Bước 2: Xác định vị trí sinh thiết.
Dùng siêu âm với đầu dò 7,5MHz khảo
sát vùng tuyến nước bọt, đánh giá hình ảnh
học khối bướu, các tổn thương và xác định vị
trí cần lấy bệnh phẩm.
- Bước 3: Tiến hành sinh thiết.
Sát trùng rộng vùng định sinh thiết. Gây
tê tại chỗ sinh thiết bằng Lidocain 2% 4ml.
Dùng dao phẫu thuật tạo một lỗ nhỏ trên da.
Tiến hành đưa kim sinh thiết vào vị trí
bướu dưới sự dẫn đường của siêu âm. Khi
kim vào đến rìa bướu, bắt đầu tiến hành bấm
TẠP CHÍ Y HỌC VIỆT NAM TẬP 545 - THÁNG 12 - SỐ CHUYÊN ĐỀ - 2024
51
sinh thiết theo 3 vùng: Vùng rìa bướu, vùng
ngoại vi, vùng trung tâm. Thông thường lấy
5 mảnh bệnh phẩm. Cho ngay bệnh phẩm
vào lọ Formol đã chuẩn bị sẵn. Bệnh phẩm
được khoa Giải phẫu bệnh nhuộm và đọc kết
quả.
Hình 2. Vị trí sinh thiết lõi kim
- Bước 4: Theo dõi sau thủ thuật.
Sau kết thúc thì sinh thiết, siêu âm kiểm
tra lại trước khi rút kim.
Theo dõi sau sinh thiết: Băng ép nhẹ tổn
thương chọc kim, bệnh nhân được nằm nghỉ
và dùng kháng sinh uống theo đơn. Theo dõi
trước mổ các biến chứng như đau, dò tuyến,
tụ máu, liệt dây VII, nhiễm trùng.
Chúng tôi thu thập số liệu dựa trên hồ sơ
bệnh án. Các biến số cần thu thập liên quan
đến đặc điểm bệnh nhân, vị trí bướu, độ
chính xác, độ đặc hiệu, giá trị tiên đoán
dương, giá trị tiên đoán âm với khoảng tin
cậy 95% và biến chứng cấp của phương pháp
US-CNB. Số liệu được xử lý bằng phần mềm
SPSS 20.0. Các trị số đo lường được trình
bày dưới dạng trung vị ± độ lệch chuẩn.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm mẫu bệnh nhân nghiên
cứu
Chúng tôi thu nhận được 102 bệnh nhân
thỏa tiêu chuẩn chọn mẫu với độ tuổi trung
bình là 53,5; nhỏ nhất là 17, lớn nhất là 83
tuổi. Bướu tuyến mang tai chiếm đa số
90,2%; bướu tuyến dưới hàm chiếm 9,8%;
không có trường hợp nào bướu tuyến dưới
lưỡi. Có 79 trường hợp được thực hiện US-
FNAB trước mổ chiếm tỉ lệ 77,5%. Trong số
đó, có 6 trường hợp US-FNAB không đủ tế
bào chiếm 5,9%. Trong 73 trường hợp mẫu
US-FNAB đủ tế bào có: Bướu hỗn hợp
chiếm đa số 46,6%; bướu Warthin 34,2%;
bướu ác tính 9,6% và bướu lành tính khác
9,6%. Tất cả 102 trường hợp đều được thực
hiện US-CNB, có 3 trường hợp không đủ mô
bệnh phẩm chiếm 2,9%. Trong số 99 trường
hợp đủ tiêu chuẩn, bướu hỗn hợp chiếm đa
số 41,4%; bướu Warthin chiếm 31,4%; bướu
ác tính 15,1% và bướu lành tính khác 12,1%
(bướu tế bào đáy có 5 trường hợp chiếm đa
số 41,7%).
Tỉ lệ phẫu thuật bướu tuyến nước bọt
trong nghiên cứu là 100%. Kết quả giải phẫu
bệnh sau mổ cho thấy bướu lành tính chiếm
đa số 82,3%; bao gồm có bướu Warthin
chiếm tỉ lệ 38,1%; bướu hỗn hợp 47,6%,
bướu lành tính khác 14,3% (bướu tế bào đáy
có 6 trường hợp chiếm đa số 50%). Bướu ác
tính chiếm tỉ lệ 17,7%, trong đó carcinôm
nhầy bì chiếm đa số 66,7%.
HỘI THẢO HÀNG NĂM PHÒNG CHỐNG UNG THƯ TP. HỒ CHÍ MINH - LẦN THỨ 27
52
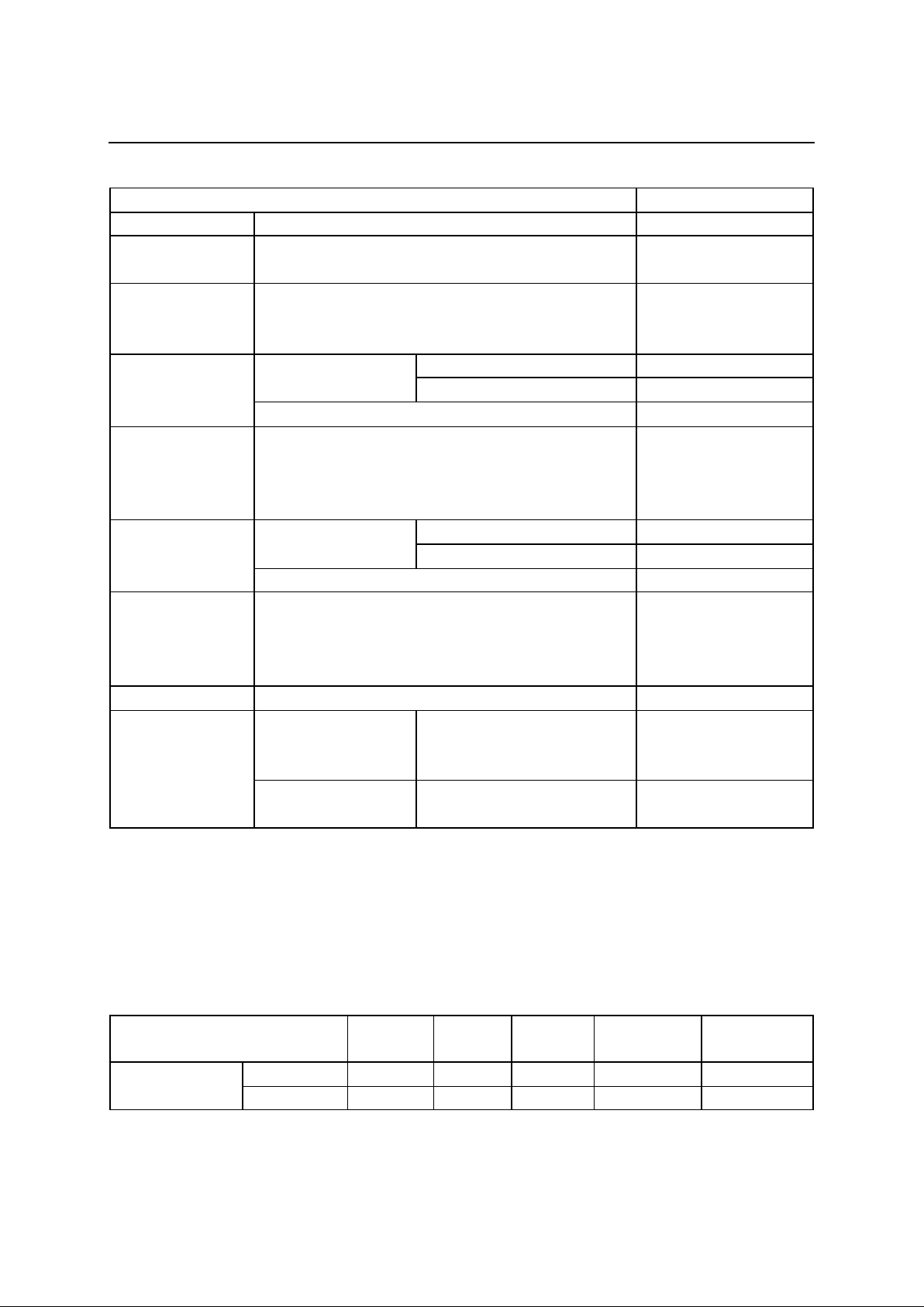
Bảng 1. Đặc điểm mẫu bệnh nhân nghiên cứu
Đặc điểm
N (%)
Tuổi
Trung vị (lớn nhất - nhỏ nhất)
53,5 tuổi (17 – 83)
Giới tính
Nam
Nữ
47 (46)
55 (54)
Vị trí bướu
Bướu tuyến mang tai
Bướu tuyến dưới hàm
Bướu tuyến dưới lưỡi
92 (90,2)
10 (9,8)
0
US-FNAB trước
mổ
Có
Đủ mẫu
73 (92,4)
Không đủ mẫu
6 (7,5)
Không
23 (22,5)
Kết quả US-
FNAB trước mổ
Bướu Warthin
Bướu hỗn hợp
Bướu lành tính khác
Bướu ác tính
25 (34,2)
34 (46,6)
7 (9,6)
7 (9,6)
US-CNB trước
mổ
Có
Đủ mẫu
99 (97,1)
Không đủ mẫu
3 (2,9)
Không
0
Kết quả US-CNB
trước mổ
Bướu Warthin
Bướu hỗn hợp
Bướu lành tính khác
Bướu ác tính
31 (31,4)
41 (41,4)
12 (12,1)
15 (15,1)
Phẫu thuật
Có
102 (100)
Kết quả GPB sau
mổ
Bướu lành tính
84 (82,3)
Bướu Warthin
Bướu hỗn hợp
Bướu lành tính khác
32 (38,1)
40 (47,6)
12 (14,3)
Bướu ác tính
18 (17,7%)
Carcinôm nhầy bì
Bướu ác tính khác
Biến chứng cấp tính sau US-CNB:
Chúng tôi không ghi nhận bất kỳ trường hợp
nào có biến chứng cấp tính sau thủ thuật (tụ
máu, biến chứng liệt thần kinh VII, biến
chứng dò nước bọt).
3.2. So sánh giá trị chẩn đoán của US-
CNB và US-FNAB:
Độ chính xác, độ nhạy, độ đặc hiệu, giá
trị tiên đoán dương và giá trị tiên đoán âm
của US-CNB cao hơn US-FNAB trong chẩn
đoán bướu tuyến nước bọt (bảng 2).
Bảng 2. Giá trị chẩn đoán của US-CNB và US-FNAB
Độ chính
xác
Độ nhạy
Độ đặc
hiệu
Giá trị tiên
đoán dương
Giá trị tiên
đoán âm
Bướu ác tính
tuyến nước bọt
US-FNAB
90%
50%
94,4%
42,9%
95,7%
US-CNB
98%
93,3 %
98,8%
93,3%
98,8%


























