KỶ YẾU CÁC CÔNG TRÌNH NGHIÊN CỨU KHOA HỌC CHUYÊN NGÀNH HUYẾT HỌC - TRUYỀN MÁU
268
KẾT QUẢ GHÉP TẾ BÀO GỐC TẠO MÁU TỰ THÂN
ĐIỀU TRỊ ĐA U TỦY XƯƠNG TẠI VIỆN HUYẾT HỌC - TRUYỀN MÁU
TRUNG ƯƠNG GIAI ĐOẠN 2018 - 2022
Đỗ Thị Thúy1, Võ Thị Thanh Bình1, Nguyễn Bá Khanh2,
Nguyễn Thị Nhung2, Trần Thị Hồng2, Đào Phan Thu Hường2,
Vũ Đức Bình3, Bạch Quốc Khánh3, Nguyễn Hà Thanh3
TÓM TẮT32
Mục tiêu: Mô tả kết quả ghép tế bào gốc tạo
máu tự thân điều trị bệnh Đa u tủy xương và một
số yếu tố ảnh hưởng đến thi gian sống thêm
bệnh không tiến triển sau ghép; Đối tượng và
phương pháp: Nghiên cứu thuần tập hồi cứu
trên 50 bệnh nhân Đa u tủy xương đưc ghép tế
bào gốc tạo máu tự thân tại Viện Huyết học
Truyền máu Trung ương giai đoạn 2018 - 2022.
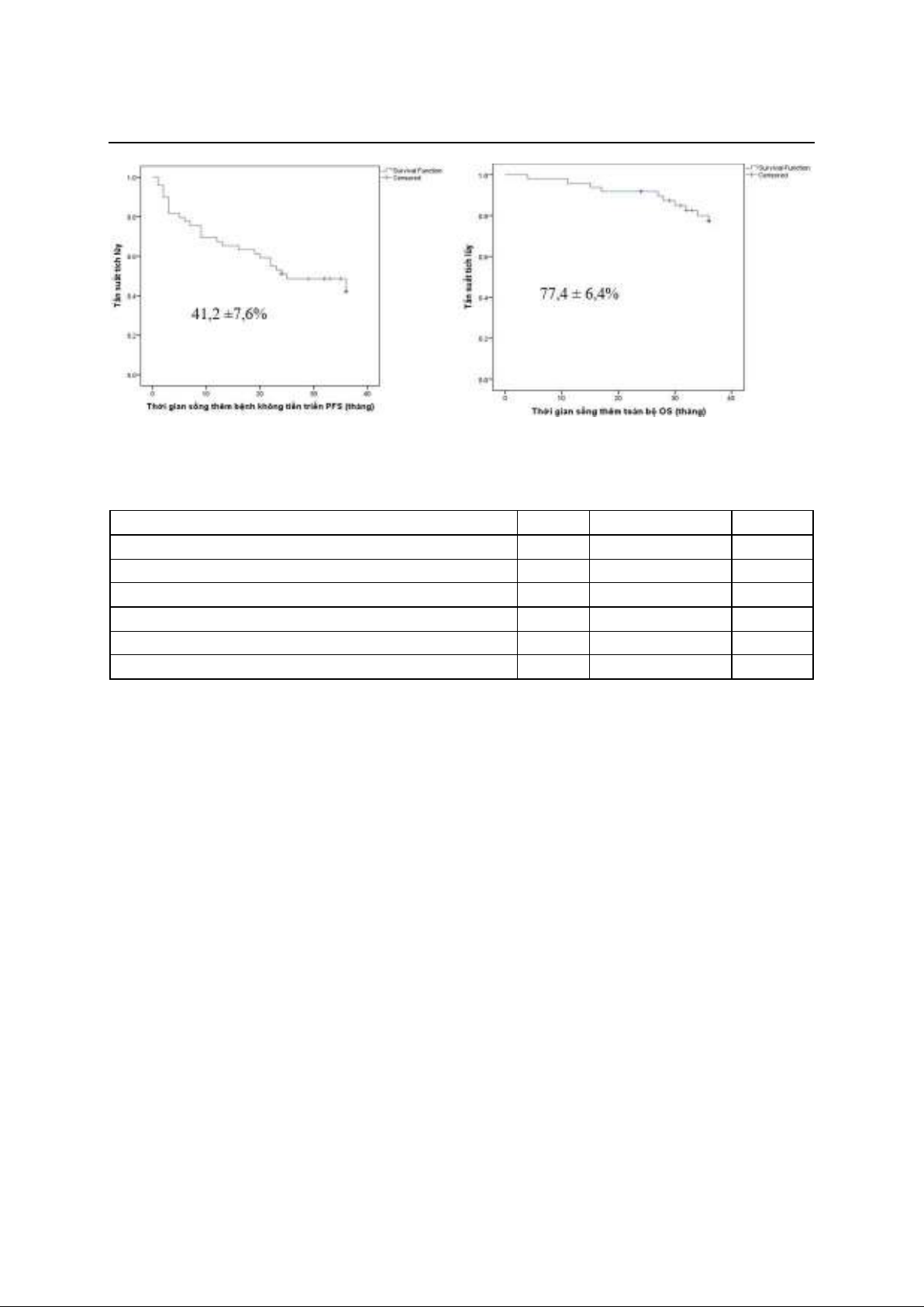
Sử dụng Kaplan-Meier để biểu diễn thi gian
sống thêm bệnh không tiến triển (PFS) và thi
gian sống thêm toàn bộ (OS), sử dụng mô hnh
hồi quy Cox để xác định tỷ suất nguy cơ. Kết
quả: Tỷ lệ bệnh nhân đạt đáp ứng hoàn toàn và
đáp ứng một phần rất tốt tại thi điểm 3 tháng
sau ghép là 94%. Tỷ lệ tử vong liên quan đến
ghép là 2%. Sau ghép tế bào gốc tự thân, thi
gian sống thêm toàn bộ (OS) và thi gian sống
bệnh không tiến triển (PFS) trung bnh là 60,5 ±
3,5 tháng (CI 95%, 53,6 – 67,3 tháng) và 35,2 ±
4,4 tháng (CI 95%, 26,6 – 43,8 tháng); 74,4%
bệnh nhân sống thêm 3 năm sau ghép và 41,2%
bệnh nhân sống không bệnh ở thi điểm 3 năm
sau ghép. Đáp ứng bệnh trước ghép là yếu tố có
1Viện Huyết học – Truyền máu Trung ương
Chịu trách nhiệm chính: Đỗ Thị Thúy
SĐT: 0975192689
Email: thuydo.hmu@gmail.com
Ngày nhận bài: 05/8/2024
Ngày phản biện khoa học: 05/8/2024
Ngày duyệt bài: 01/10/2024
ảnh hưởng tới kết quả PFS sau ghép có ý nghĩa
thống kê với p = 0,004. Kết luận: Ghép tế bào
gốc tạo máu tự thân là phương pháp điều trị có
hiệu quả đối với bệnh nhân đa u tủy xương.
Từ khóa: Đa u tủy xương (ĐUTX), ghép tế
bào gốc tạo máu tự thân.
SUMMARY
OUTCOMES OF AUTOLOGOUS STEM
CELL TRANSPLANTATION FOR
TREATMENT OF MULTIPLE
MYELOMA FROM 2018 - 2022
IN NIHBT
Objective: To describe the outcomes of
autologous hematopoietic stem cell
transplantation (Auto-HSCT) in the treatment of
multiple myeloma and identify factors
influencing progression-free survival (PFS) post-
transplantation. Subjects and Methods: This
study included 50 multiple myeloma patients
who underwent Auto-HSCT at the National
Institute of Hematology and Blood Transfusion
(NIHBT) from 2018 to 2022. The study followed
a retrospective cohort design, Kaplan-Meier was
used to exhibit overall survival (OS) and
progression-free survival (PFS). Univariate and
multivariate analyses were performed using Cox
proportional hazards model. A P<0.05 is
considered statistically significant. Results: The
rate of patients achieving complete response
(CR) or very good partial response (VGPR) at 3
months post-transplant was 94%. The transplant-