HỘI NGHỊ KHOA HỌC KỸ THUẬT - HỘI Y HỌC THÀNH PHỐ HỒ CHÍ MINH
376
PARAGANGLIOMA KHỞI PHÁT TRONG THAI KÌ: BÁO CÁO CA LÂM SÀNG
Phùng Thế Ngọc1, Huỳnh Quốc Hội1,
Trần Lê Duy Anh2, Võ Tuấn Khoa1
TÓM TẮT46
Pheochromocytoma và paraganglioma là
những u nội tiết thần kinh tiết catecholamines
hiếm gặp. Khi bệnh khởi phát trong thai kì, việc
chẩn đoán gặp nhiều khó khăn và có thể bị bỏ sót
dẫn đến kết cục xấu cho cả mẹ và con. Chúng tôi
báo cáo một trường hợp thai phụ 25 tuổi, mang
thai lần đầu, tiền căn bản thân và gia đình không
ai tăng huyết áp, khởi phát tăng huyết áp nặng ở
khoảng tam cá nguyệt 2, huyết áp khó kiểm soát
và dao động nhiều, với những cơn tụt huyết áp và
huyết áp tăng cao. Do huyết áp khó kiểm soát,
bệnh nhân được khởi phát chuyển dạ sinh thường
khi thai khoảng 28 tuần nhưng thất bại, sau đó
chuyển mổ lấy thai cấp cứu. Rất may mắn, cả mẹ
và con đều an toàn (Bé trai, 28 tuần tuổi, cân
nặng lúc sinh: 1.150g, Apgar 1 phút = 4; 5 phút =
6). Khoảng 5 tháng sau sinh, bệnh nhân xuất hiện
nhiều lần những cơn tăng huyết áp kèm buồn ói,
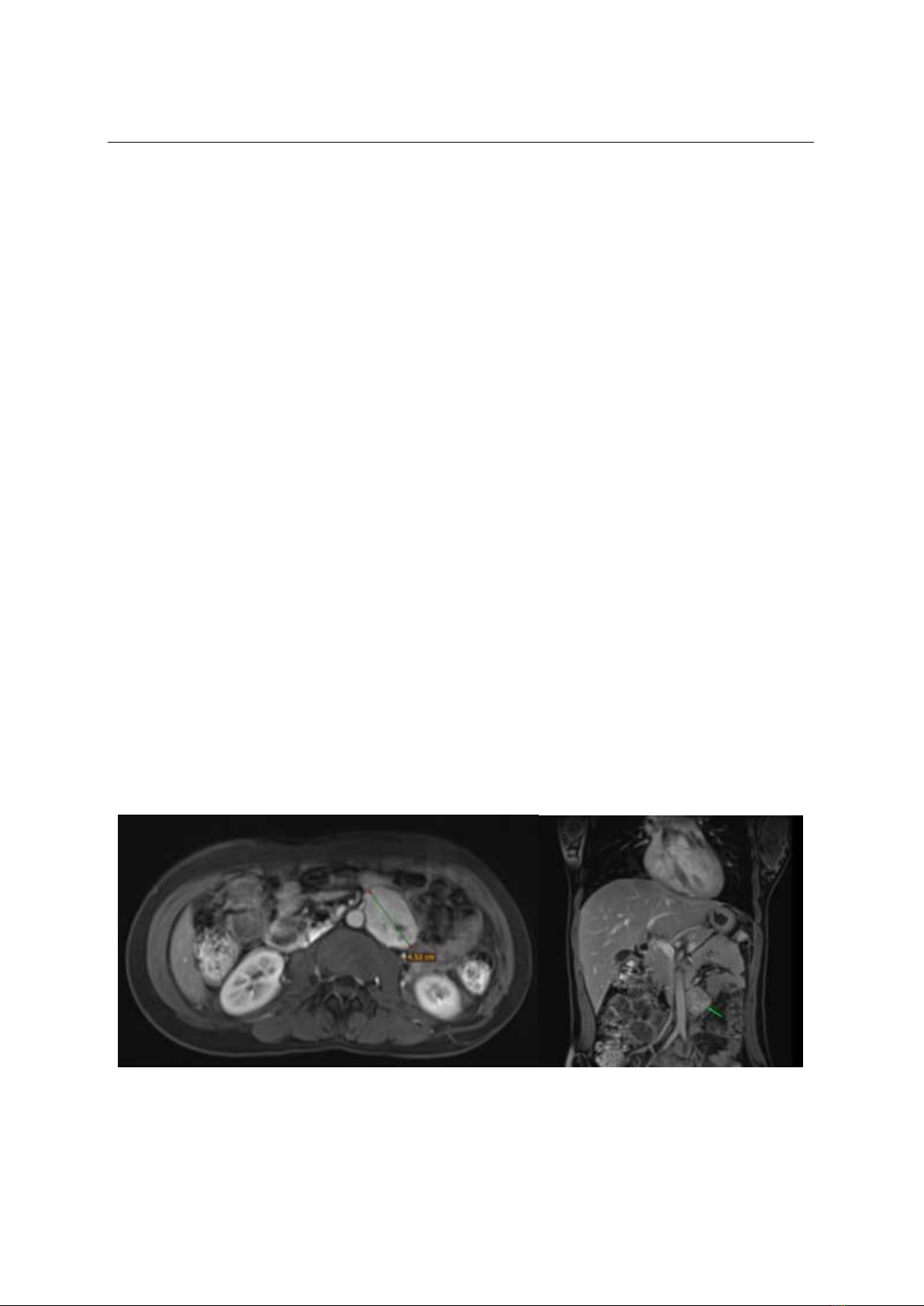
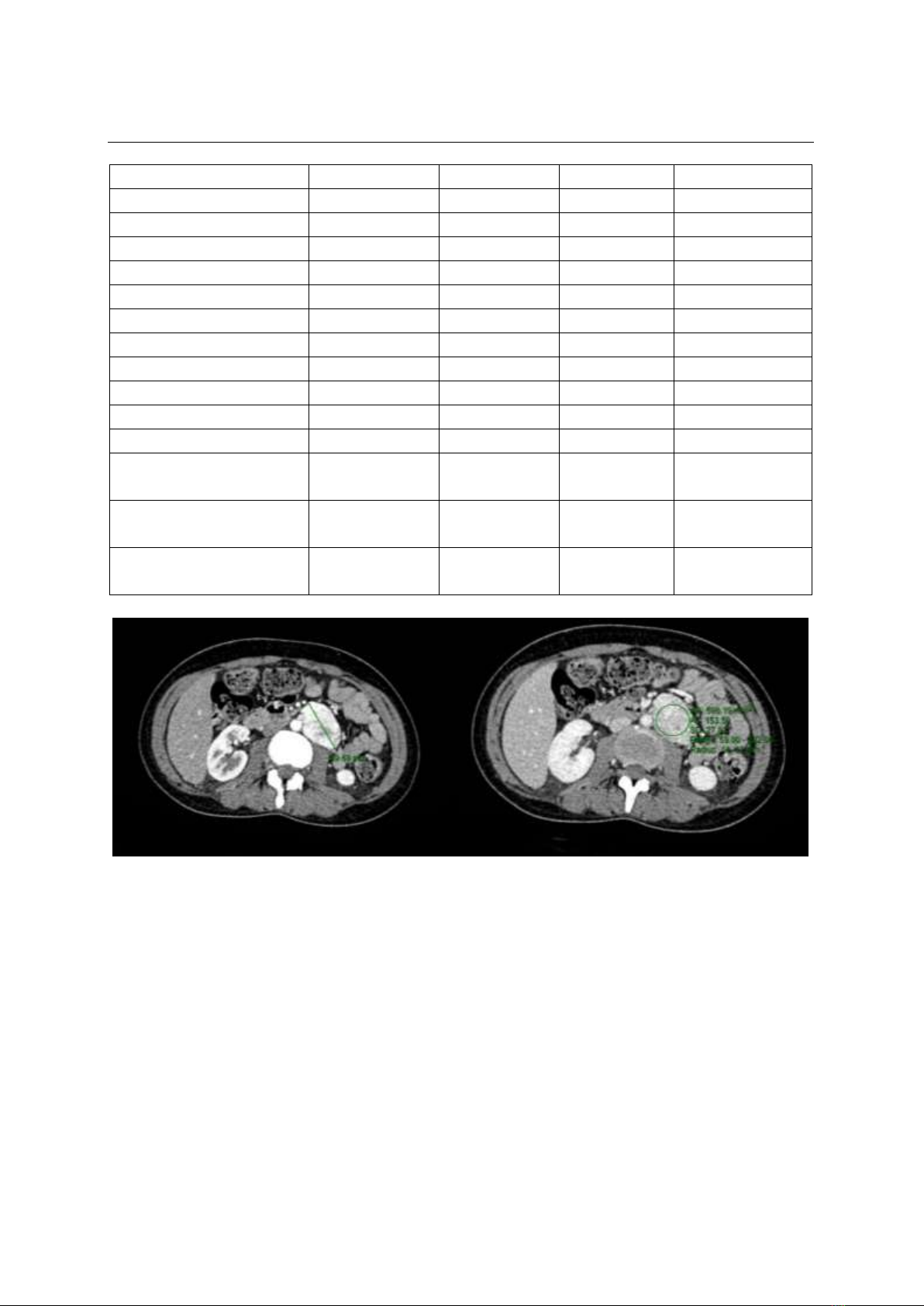
ói và vã mồ hôi nhiều; paraganglioma được chẩn
đoán dựa trên hình ảnh CT scan và tiến hành mổ
mở cắt u sau khi đã chuẩn bị tiền phẫu cẩn thận.
Kết quả giải phẫu bệnh phù hợp chẩn đoán
paraganglioma. Sau mổ, bệnh nhân ổn định,
huyết áp bình thường mà không cần dùng thuốc
hạ áp. Kết quả xét nghiệm gen ghi nhận đột biến
gen MEN1.
Từkhóa: paraganglioma, pheochromocytoma
1Khoa Nội tiết, Bệnh viện Nhân Dân 115
2Khoa Ngoại niệu - Ghép thận - Nam khoa, Bệnh
viện Nhân Dân 115
Chịu trách nhiệm chính: Phùng Thế Ngọc
Email: phungthengocqt@gmail.com
Ngày nhận bài: 21/7/2024
Ngày phản biện khoa học: 30/7/2024
Ngày duyệt bài: 4/8/2024
SUMMARY
PARAGANGLIOMA ONSET DURING
PREGNANCY: A CASE REPORT
Pheochromocytoma and paraganglioma are
rare catecholamine-secreting neuroendocrine
tumors. When first appeared during pregnancy,
the diagnosis is difficult and can be missed,
leading to poor outcomes for both mother and
baby. We report a case of a 25-year-old
primiparous pregnant woman with no personal or
familial hypertensive history who developed
severe hypertension in the second trimester,
characterized by uncontrolled and fluctuating
blood pressure with alternating periods of
hypotension and severe hypertension. Due to
uncontrolled blood pressure, induction of
delivery was performed at about 28 weeks of
gestation but failed, and the patient was then
transferred to an emergency cesarean section.
Fortunately, both mother and child were safe (28-
week-old boy, birth weight: 1.150g, Apgar 1 min
= 4, 5 min = 6). During the period of 5 months
after delivery, the patient experienced
periodically episodes of hypertension associated
with nausea, vomiting and heavy sudation,
paraganglioma was diagnosed on CT and open
surgery was performed to remove the tumor after
careful preoperative preparation. Pathology
results confirmed the diagnosis of
paraganglioma. After surgery, the patient was
stable, blood pressure was normal without a need
for antihypertensive medication. Genetic testing
results showed a mutation in the MEN1 gene.
Keywords: paraganglioma, pheochromocytoma