Ngày nhận bài: 23-12-2024 / Ngày chấp nhận đăng bài: 03-02-2025 / Ngày đăng bài: 06-02-2025
*Tác giả liên hệ: Nguyễn Minh Khoa. Khoa Tim mạch can thiệp Bệnh viện Đa khoa Tỉnh Khánh Hòa, Tỉnh Khánh Hòa, Việt Nam. E-mail:
minhkhoa69@gmail.com
© 2025 Bản quyền thuộc về Tạp chí Y học Thành phố Hồ Chí Minh.
94 https://www.tapchiyhoctphcm.vn
ISSN: 1859-1779
Nghiên cứu Y học
Tạp chí Y học Thành phố Hồ Chí Minh; 28(1):94-102
https://doi.org/10.32895/hcjm.m.2025.01.12
Hiệu quả và an toàn của bóng Scoring trong chuẩn bị
tổn thương mạch vành vôi hóa trước khi đặt stent phủ
thuốc kết quả theo dõi sau 1 năm
Nguyễn Minh Khoa1,*, Nguyễn Thế Phương1, Phạm Công Nhựt1, Huỳnh Văn Thưởng1
1Bệnh viện Đa khoa tỉnh Khánh Hoà, Tỉnh Khánh Hoà, Việt Nam
Tóm tắt
Đặt vấn đề: Tổn thương vôi hóa trung bình và nặng là thách thức lớn trong can thiệp mạch vành qua da, liên quan đến nguy
cơ biến cố tim mạch cao. Bóng Scoring giúp cải thiện hiệu quả chuẩn bị tổn thương, nhưng dữ liệu về tính hiệu quả và an
toàn lâu dài còn hạn chế.
Mục tiêu: Đánh giá tỉ lệ biến cố tim mạch 1 năm sau can thiệp tổn thương vôi hóa bằng bóng Scoring.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu can thiệp lâm sàng không ngẫu nhiên, tiến cứu theo dõi 1 năm trên 30
bệnh nhân tổn thương vôi hoá (trung bình và nặng), sử dụng bóng Scorflex NC để chuẩn bị tổn thương trước khi đặt stent.
Kết quả: Tuổi trung bình là 60,50 ± 7,75 tuổi; 76,7% là nam giới. Đau thắt ngực không ổn định chiếm 40%. IVUS (siêu âm
nội mạch) cho thấy tổn thương nặng có cung canxi lớn hơn tổn thương trung bình (282 ± 72,23o so với 220 ± 69,62o,
p = 0,009) và dài hơn (15,18 ± 9,18 mm so với 8,15 ± 4,78 mm, p = 0,01). Tỉ lệ thành công thủ thuật đạt 100%. Sau 1 năm,
LDL giảm từ 3,14 ± 0,93 mmol/L xuống 2,65 ± 0,88 mmol/L (p = 0,028). MACEs (biến cố tim mạch gộp) chiếm 6,7% với tái
hẹp trong stent là 6,7%, không ghi nhận tử vong do tim mạch, nhồi máu cơ tim chung hoặc huyết khối stent.
Kết luận: Bóng Scoring là phương pháp tiềm năng, an toàn, hiệu quả trong chuẩn bị tổn thương vôi hóa. Cần có thêm các
nghiên cứu lâm sàng đối chứng và phân tích chi tiết các yếu tố ảnh hưởng.
Từ khóa: bóng cắt; xơ vữa mạch vành; động mạch vành; tổn thương mạch vành
Abstract
EFFICACY AND SAFETY OF SCORING BALLOON ANGIOPLASTY ON
CALCIFIED CORONARY LESION PREPARATION FOR DES TREATMENT
1 – YEAR FOLLOW – UP RESULTS
Nguyen Minh Khoa, Nguyen The Phuong, Pham Cong Nhut, Huynh Van Thuong

Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 1 * 2025
https://doi.org/10.32895/hcjm.m.2025.01.12 https://www.tapchiyhoctphcm.vn | 95
Background: Moderate and severe calcified coronary artery lesions pose significant challenges in percutaneous
coronary intervention (PCI) and high risk of cardiovascular events. Scoring balloons improve lesion preparation
efficiency; however, data on their long-term efficacy and safety remain limited.
Objective: To evaluate the 1-year incidence of cardiovascular events after PCI for calcified lesions using Scoring
balloons.
Methods: A non-randomized, prospective clinical study was conducted over 1 year on 30 patients undergoing coronary
angiography with calcified lesions (moderate and severe calcification), using Scorflex NC balloons for lesion preparation
before stent implantation.
Results: The mean age was 60.50 ± 7.75 years; 76.7% were male. Unstable angina accounted for 40% of cases. IVUS
results showed that severe calcified lesions had a larger calcium arc compared to moderate lesions (282 ± 72.23o vs.
220 ± 69.62o, p = 0.009) and were longer (15.18 ± 9.18 mm vs. 8.15 ± 4.78 mm, p = 0.01). Procedural success was
100%. After one year follow – up, LDL cholesterol significantly decreased from 3.14 ± 0.93 mmol/L to 2.65 ± 0.88
mmol/L (p = 0.028). MACEs occurred in 6.7%, including a 6.7% restenosis rate, with no cases of cardiac mortality,
all-type myocardial infarction, or stent thrombosis during follow-up.
Conclusion: Scoring balloons are potential, safe and effective method for preparing calcified lesions, contributing to
successful PCI outcomes. Further controlled clinical studies and detailed analysis of influencing factors are needed.
Keywords: cutting balloon; coronary atherosclerosis; coronary artery; coronary lesion
1. ĐẶT VẤN ĐỀ
Tổn thương vôi hoá là một thách thức lớn trong can thiệp
tim mạch. Vôi hóa làm giảm đàn hồi của mạch máu, gia tăng
kháng lực huyết lưu, dẫn đến nhiều biến chứng nghiêm trọng
như huyết khối stent, tái hẹp trong stent và nhồi máu cơ tim.
Theo dữ liệu tổng hợp, tỉ lệ tổn thương vôi hoá từ mức độ
trung bình đến nặng dao động từ 18% đến 26% [1,2]. Tổn
thương vôi hóa gây khó khăn trong chuẩn bị lòng mạch trước
khi đặt stent, làm tăng nguy cơ stent nở không hoàn toàn
hoặc rơi stent trong quá trình can thiệp. Các biến chứng phổ
biến gồm vỡ mạch, huyết khối stent và các biến cố tim mạch
nặng. Nghiên cứu của Samin K trên 350 bệnh nhân cho thấy
tỉ lệ biến cố tim mạch ở nhóm tổn thương nặng là 24,4%, cao
hơn rõ rệt so với nhóm tổn thương nhẹ (4,7%), nhấn mạnh
tầm quan trọng trong việc xử lý tốt tổn thương vôi hóa [3].
Để tối ưu kết quả can thiệp đặt stent, các phương pháp kỹ
thuật hiện nay được sử dụng để điều trị tổn thương vôi hóa
được chia làm 2 nhóm: phương pháp bào mòn mảng vôi hóa
(như RA, OA, Excimer laser) và phương pháp sử dụng bóng
(như bóng áp lực cao/siêu cao, bóng cắt, bóng quấn kim loại)
[4]. Trong đó, bóng Scoring với thiết kế đặc biệt bao gồm
các lưỡi nhỏ hoặc cấu trúc sắc bén trên bề mặt, có khả năng
tạo ra các rãnh nhỏ trên thành mạch, phá vỡ lớp vôi hóa và
mở rộng lòng mạch lòng mạch hiệu quả hơn. Nhờ đó giúp
phân tán lực đồng đều, giảm nguy cơ vỡ mạch và tối ưu hóa
việc đặt stent.
Nghiên cứu của Grenadier E (2008) trên 521 bệnh nhân
cho thấy việc sử dụng bóng Scoring đạt tỉ lệ thành công kỹ
thuật lên tới 97,9% [5]. Tương tự, de Ribamar CJ đã chứng
minh rằng bóng Scoring không chỉ cải thiện hiệu quả giãn
nở của stent mà còn giảm đáng kể nguy cơ biến chứng so với
bóng nong thông thường. Những kết quả này cho thấy ưu
điểm của bóng Scoring trong việc nâng cao tỉ lệ thành công
của thiết bị (95,5%) và thủ thuật (93,5%), đồng thời giảm
thiểu biến chứng ngắn hạn và dài hạn [6].
Trong những năm gần đây, bệnh viện Đa khoa tỉnh Khánh
Hòa đã tiên triển khai kỹ thuật bóng Scoring và bước đầu ghi
nhận hiệu quả tích cực trong điều trị tổn thương vôi hóa.
Nhằm củng cố thêm cơ sở khoa học về hiệu quả của phương
pháp này, nghiên cứu được tiến hành với mục tiêu đánh giá
tỉ lệ biến cố tim mạch trong vòng 1 năm sau can thiệp tổn
thương vôi hóa bằng bóng Scoring.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP
NGHIÊN CỨU

Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 1* 2025
96 | https://www.tapchiyhoctphcm.vn https://doi.org/10.32895/hcjm.m.2025.01.12
2.1. Đối tượng nghiên cứu
Tất cả bệnh nhân nhập viện vào Khoa Tim mạch can thiệp,
bệnh viện Đa khoa tỉnh Khánh Hòa được chẩn đoán bệnh
tim thiếu máu cục bộ. Bệnh nhân được chụp mạch vành có
tổn thương vôi hoá và kết hợp với siêu âm nội mạch (IVUS).
2.1.1. Tiêu chuẩn chọn
Bệnh nhân từ 18 đến 75 tuổi. Bệnh nhân nhồi máu cơ tim
cấp, đau thắt ngực không ổn định, đau thắt ngực ổn định (đã
điều trị nội khoa tích cực). Tổn thương động mạch vành
nguyên phát. Tổn thương hẹp động mạch vành có ý nghĩa
(hẹp > 70% đường kính (QCA: Chụp động mạch vành định
lượng) hoặc diện tích lòng mạch tối thiểu < 4 mm2 (IVUS)
các nhánh không phải tổn thương thân chung, hẹp > 50%
thân chung hoặc diện tích lòng mạch tối thiểu trên IVUS
< 6 mm2). Dựa trên hình ảnh chụp mạch, bệnh nhân có tổn
thương mạch vành vôi hoá trung bình (khi các vùng cản
quang chỉ xuất hiện trong chu kỳ tim trước khi tiêm thuốc
cản quang) và tổn thương vôi hóa nặng (các vùng cản quang
thấy rõ ràng ngay cả khi không có chuyển động tim và trước
khi tiêm thuốc cản quang, thường ảnh hưởng cả hai phía lòng
mạch) [7]. Đường kính mạch máu tổn thương từ 2,5 mm đến
4,0 mm.
Bệnh nhân đồng ý tham gia vào nghiên cứu bằng cách ký
vào giấy chấp thuận.
2.1.2. Tiêu chuẩn loại trừ
Bệnh nhân bị choáng tim hoặc bệnh lý nặng (ung thư giai
đoạn cuối, suy thận mạn giai đoạn cuối…).
Bệnh nhân đã được ghép tim, ghép tạng khác hoặc đang
trong danh sách chờ ghép tạng; phụ nữ đang mang thai hoặc
cho con bú.
Bệnh nhân quá mẫn cảm hoặc dị ứng với aspirin, heparin,
clopidogrel, ticlopidin hoặc chất phản quang.
Bệnh nhân không thể dùng thuốc chống tiểu cầu và/hoặc
chống đông máu, suy thận (nồng độ creatinine huyết thanh
> 0,221 mmol/L hoặc đang chạy thận), hoặc đang tham gia
nghiên cứu khác chưa kết thúc 30 ngày trước khi tham gia
thử nghiệm này.
Các trường hợp tổn thương vôi hóa không thể đưa dây dẫn
hoặc bóng Scoring qua được, nhồi máu cơ tim cấp Killip IV,
nhồi máu cơ tim cấp kèm suy hô hấp, suy tim EF < 30%,
hoặc sang thương đích nằm trong cầu nối động mạch/tĩnh
mạch đều không được tham gia.
Bệnh nhân không đồng ý tham gia nghiên cứu.
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Nghiên cứu can thiệp lâm sàng không ngẫu nhiên, tiến cứu
theo dõi 1 năm.
2.2.2. Cỡ mẫu
Được tính theo công thức: N = ××()
.
Trong đó:
C = 7,85 (α = 0,05 và power = 0,8).
r = 0,6 (r là hệ số tương quan giữa hai đo lường).
ES = 0,5 (hệ số ảnh hưởng trung bình). Trong nghiên cứu
chúng tôi chọn hệ số ảnh hưởng ES = 0,5 nhằm chỉ ra sự
khác biệt trung bình trước và sau khi can thiệp bằng một nửa
của độ lệch chuẩn [8].
Áp dụng công thức tính được cỡ mẫu là N = 25,12. Do đó,
dự trù mất mẫu, chúng tôi chọn N = 30 người bệnh tham gia
nghiên cứu.
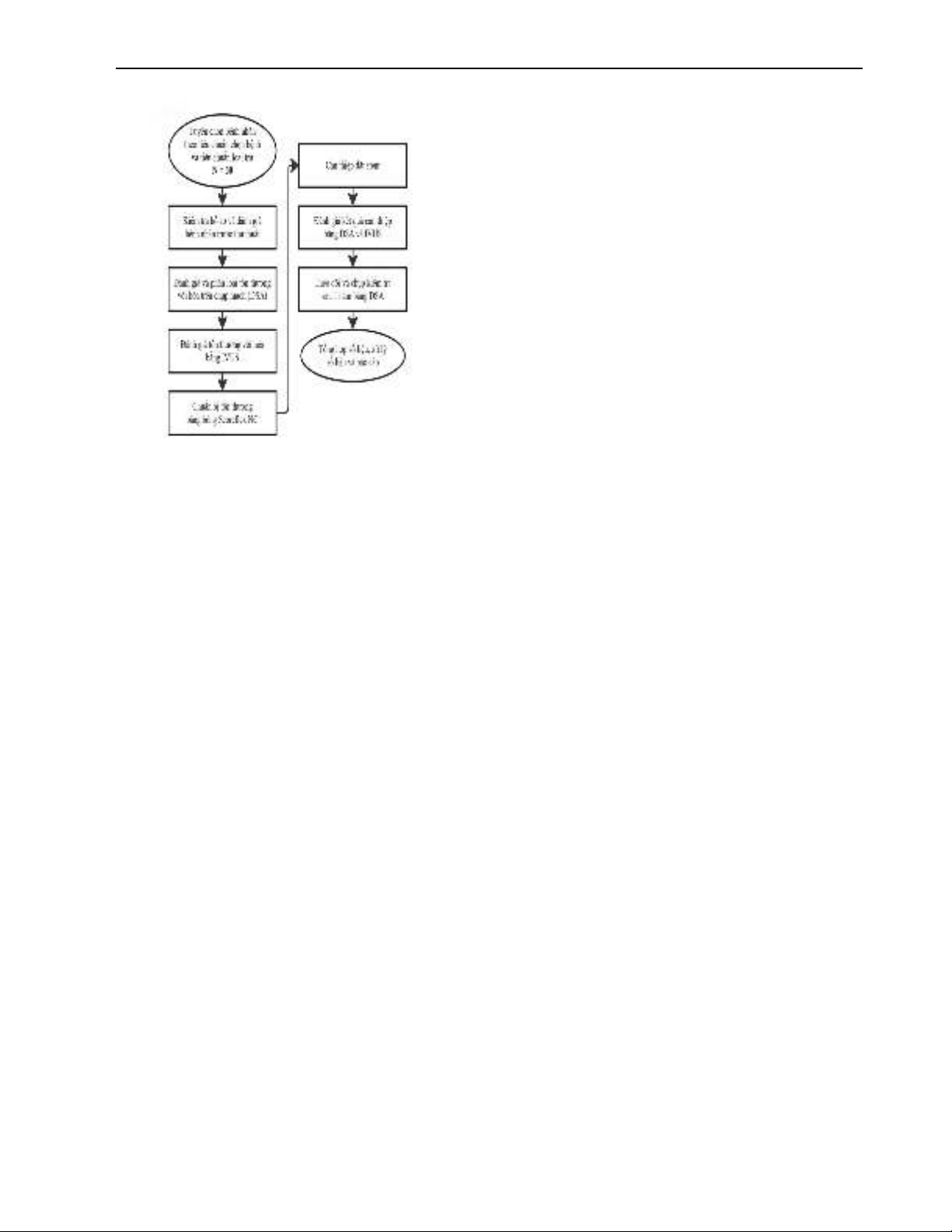
2.2.3. Phương pháp tiến hành nghiên cứu
Tuyển chọn bệnh nhân theo tiêu chuẩn chọn bệnh và không
có bất kỳ tiêu chuẩn loại trừ nào.
Bệnh nhân được làm các xét nghiệm và thực hiện chụp
mạch vành. Kết quả chụp mạch vành ghi nhận có tổn thương
mạch vành vôi hoá và hẹp có ý nghĩa có chỉ định can thiệp.
Bệnh nhân được can thiệp dưới hướng dẫn chụp mạch kết hợp
với IVUS. Tiến hành can thiệp chuẩn bị tổn thương bằng bóng
Scoring (bóng Scoreflex NC, hãng OrbusNeich), chọn đường
kính bóng dựa vào đường kính tham chiếu mạch máu trên
chụp mạch và đường kính tại tổn thương trên IVUS sao cho tỉ
lệ đường kính bóng so với đường kính mạch máu là 0,8. Dùng
bóng nong tổn thương với áp lực tăng dần để cho kết quả bóng
nở trọn và nong nhiều lần. Sau khi chuẩn bị tốt tổn thương vôi
hoá tiến hành can thiệp đặt stent và nong trong stent với bóng
áp lực cao, kiểm tra lại IVUS stent đã áp sát thành mạch và nở
tốt chụp mạch số hóa nền (DSA) kiểm tra và kết thúc thủ thuật.
Bệnh nhân được theo dõi sau can thiệp và chụp kiểm tra sau
1 năm.
Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 1 * 2025
https://doi.org/10.32895/hcjm.m.2025.01.12 https://www.tapchiyhoctphcm.vn
|
97
Hình 1. Lưu đồ nghiên cứu
2.2.4. Biến số nghiên cứu
Các thông số chụp mạch vành
Đường kính tham chiếu (RD - reference diameter) (mm):
Đường kính lòng mạch trung bình đoạn mạch không có tổn
thương xơ vữa.
Đường kính lòng mạch tối thiểu (MLD - minimal lumen
diameter) (mm): Đường kính lòng mạch nhỏ nhất đoạn mạch
nghiên cứu.
Phần trăm đường kính lòng mạch hẹp (%):
[(RD-MLD)/RD]x100.
Đường kính lòng mạch tối thiểu (MLD - minimal lumen
diameter) (mm): Đường kính lòng mạch nhỏ nhất đoạn mạch
nghiên cứu.
Phần trăm đường kính lòng mạch hẹp (%):
[(RD-MLD)/RD]x100.
Nhồi máu cơ tim cấp (Theo định nghĩa toàn cầu về NMCT
lần thứ tư năm 2018): có biểu hiện của tổn thương cơ tim cấp
tính biểu hiện bằng xét nghiệm men tim bất thường với giá
trị cTn trên 99 bách phân vị trong bệnh cảnh có bằng chứng
của thiếu máu cơ tim cấp tính [9].
Tử vong do tim mạch (Cardiovascular death): tử vong do
các nguyên nhân tim mạch (NMCT cấp, đột tử do tim, suy
tim, đột quỵ, thủ thuật tim mạch, chảy máu do tim mạch, các
nguyên nhân tim mạch khác) [10].
Tái can thiệp tổn thương đích (TLR – Target Lesion
Revascularization): can thiệp tổn thương thủ phạm trong
vòng 5mm cách đầu gần và đầu xa của stent, do tái hẹp
>50% đường kính trong stent gây nên triệu chứng cho bệnh
nhân trong quá trình theo dõi (cụ thể hơn là ID-TLR:
Ischemia-Driven Target Lesion Revascularization) [11].
Tái can thiệp mạch đích (TVR – Target Vessel
Revascularization): can thiệp bất kỳ đoạn nào của mạch vành
trong đó có tổn thương đã đặt stent [11].
2.2.5. Tiêu chí đánh giá hiệu quả
Thành công về mặt kết quả can thiệp: khi mà đã thành
công về mặt kỹ thuật, sau thủ thuật mức độ hẹp tồn dư < 20%
trên chụp mạch, dòng chảy đạt TIMI 3, không gây tách thành
động mạch vành đáng kể (từ kiểu C trở lên) ngay cản trở
dòng chảy không xảy ra các biến cố chính như tử vong, nhồi
máu cơ tim hay cần can thiệp lại tổn thương đích trong thời
gian nằm viện.
2.2.6. Tiêu chí đánh giá an toàn
Các biến cố tim mạch chính (MACEs): trong thời gian
theo dõi sau can thiệp bao gồm tử vong do tim mạch, nhồi
máu cơ tim chung, đột quỵ, phải can thiệp lại hoặc mổ bắc
cầu tại vị trí tổn thương trước đó.
2.2.7. Xử lý và phân tích dữ liệu
Dữ liệu được phân tích bằng phần mềm SPSS 20.0.
Các biến định tính được trình bày dưới dạng số lượng và
tỉ lệ phần trăm. Các biến định lượng được mô tả bằng trung
bình và độ lệch chuẩn nếu là phân phối chuẩn, trung vị và
khoảng tứ phân vị nếu đó là phân phối lệch.
Phép kiểm X² được sử dụng cho các biến không liên tục;
nếu hơn 20% ô có tần số kỳ vọng nhỏ hơn 5, áp dụng kiểm
định chính xác Fisher.
Để so sánh hai nhóm độc lập có phân phối chuẩn, sử dụng
kiểm t-Student.
Phép kiểm t ghép cặp (Paired sample T test) để so sánh
những biến số định lượng trên cùng một nhóm đối tượng
nhưng đánh giá bằng hai phương pháp khác nhau và trình
bày dưới dạng trung bình ± độ lệch chuẩn.
Các phép kiểm hai đuôi được coi là có ý nghĩa thống kê
khi p <0,05.

Tạp chí Y học Thành phố Hồ Chí Minh * Tập 28 * Số 1* 2025
98 | https://www.tapchiyhoctphcm.vn https://doi.org/10.32895/hcjm.m.2025.01.12
3. KẾT QUẢ
Nghiên cứu chúng tôi gồm 30 bệnh nhân có dùng dụng
bóng Scoring (bóng Scorflex NC) để chuẩn bị tổn thương
vôi hoá tối ưu trước khi can thiệp đặt stent. Thực hiện từ
11/2022 đến 11/2024 tại Khoa Tim mạch can thiệp bệnh viện
Đa khoa tỉnh Khánh Hoà.
Bảng 1. Đặc điểm chung của bệnh nhân nghiên cứu
Đặc điểm chung của bệnh nhân nghiên
cứu
Bệnh nhân
(n = 30)
Tổn thương vôi hóa
trung bình (n1 = 14)
Tổn thương vôi hóa
nặng (n2 = 16) p
Tuổi (năm), TB ± ĐLC 60,507,75 56,078,72 64,373,98 0,02
Giới Nam, n (%) 23 (76,7) 12 (85,7) 11 (68,8) 0,399
Tăng huyết áp, n (%) 25 (83,3) 11 (78,6) 14 (87,5) 0,642
ĐTĐ type 2, n (%) 11 (36,7) 5 (35,7) 6 (37,5) 0,610
Rối loạn lipid máu, n (%) 22 (73,3) 12 (85,7) 10 (62,5) 0,226
Hút thuốc lá, n (%) 17 (56,7) 9 (64,3) 8 (50) 0,484
Đau thắt ngực ổn định, n (%) 9 (30) 6 (42,9) 3 (18,8)
0,20 Đau thắt ngực không ổn định, n (%) 12 (40) 6 (42,9) 6 (37,5)
Nhồi máu cơ tim chung, n (%) 9 (30) 2 (14,3) 7 (43,8)
LDL, TB ± ĐLC 3,060,89 3,161,03 2,970,79 0,574
eGFR, TB ± ĐLC 82,0614,37 87,3015,14 77,4712,34 0,60
EF(Simpson %), TB±ĐLC 54,9312,17 55,9213,46 54,0611,29 0,880
Tổn thương 1 nhánh, n (%) 3 (10) 3 (21,4) 0 (0)
0,201 Tổn thương 2 nhánh, n (%) 5 (16,7) 2 (14,3) 3 (18,8)
Tổn thương 3 nhánh, n (%) 22 (73,3) 9 (64,3) 13 (81,3)
Tổn thương thân chung, n (%) 10 (33,3) 3 (21,4) 7 (43,8) 0,260
Tổn thương tắc mạn tính, n (%) 14 (46,7) 7 (50) 7 (43,8) 1,0
Tổn thương chia đôi, n (%) 8 (26,7) 3 (21,4) 5 (31,3) 0,689
Bảng 2. Đặc điểm tổn thương trước can thiệp
Đặc điểm tổn thương trước can thiệp Số tổn thương
(n = 35)
Tổn thương vôi hóa
trung bình (n1 = 17)
Tổn thương vôi hóa
nặng (n2 = 18) p
LM, n (%) 1 (2,9) 1 (5,9) 0 (0)
0,295
LM-LAD, n (%) 6 (17,1) 1 (5,9) 5 (27,8)
LM-LCx, n (%) 1 (2,9) 0 (0) 1 (5,6)
LAD, n (%) 15 (42,9) 7 (41,2) 8 (44,4)
LCx, n (%) 3 (8,6) 2 (11,8) 1 (5,6)
RCA, n (%) 9 (25,7) 6 (35,3) 3 (16,7)
Chiều dài tổn thương (mm), TB ± ĐLC 58,8024,77 53,6028,48 63,1321,06 0,278
Đường kính lòng mạch tổn thương
(mm), TB ± ĐLC 0,600,45 0,700,39 0,520,30 0,168
Đường kính mạch máu tham chiếu
(mm), TB ± ĐLC 2,900,461 2,830,37 2,960,45 0,402
Gánh nặng mảng xơ vữa (%), TB ± ĐLC 81,5910,96 79,8011,64 83,1710,41 0,393






![[Mới nhất] Đánh giá hiệu quả bài thuốc Ngô Thị Toan táo an thần thang và hào châm trị mất ngủ thể can thận âm hư sau đột quỵ tại Bệnh viện Y học cổ truyền Cần Thơ](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250111/viharuno/135x160/8591736586862.jpg)