
50
HEN TRẺ EM (J45.9)
1. ĐỊNH NGHĨA
Hen là một bệnh lý viêm mạn đường thở kết hợp với
tăng phản ứng của đường dẫn khí, giới hạn luồng khí thở ra
dao động, biểu hiện bởi các đợt ho, khò khè, khó thở,
nặng ngực.
2. CÁCH TIẾP CẬN
2.1. Bệnh sử
- Ho, khò khè, khó thở, nặng ngực.
- Triệu chứng thường xảy ra và nặng hơn vào ban đêm
hay sáng sớm, tái đi tái lại, xuất hiện thành từng đợt sau khi
tiếp xúc với dị nguyên, khi thay đổi mùa, hay gắng sức.
- Tiền căn bản thân, gia đình: hen, dị ứng, viêm da cơ
địa, viêm mũi dị ứng…
2.2. Khám thực thể: hội chứng tắc nghẽn hô hấp dưới
- Thở nhanh, co lõm ngực, phập phồng cánh mũi, hõm
trên ức.
- Khám phổi: Ran rít, ran ngáy, phế âm giảm, thông
khí kém.
2.3. Cận lâm sàng
- Thăm dò chức năng hô hấp: để theo dõi, quản lý hen:
+ Hô hấp ký (> 5 tuổi): FEV1 < 80%, FEV1/FVC <
70%, PEF.

51
+ Hội chứng tắc nghẽn có đáp ứng với dãn phế quản:
FEV1 tăng trên 12%.
+ Dao động xung ký (IOS-impulse osillometry): trẻ 02-
05 tuổi.
- Xét nghiệm khác:
+ Công thức máu (bạch cầu ái toan/máu).
+ Test da với các dị nguyên.
+ IgE trong máu.
+ FeNO: đo khí NO trong khí thở ra.
+ X quang phổi: chẩn đoán phân biệt, phát hiện
biến chứng.
3. CHẨN ĐOÁN
3.1. Chẩn đoán hen: 5 tiêu chuẩn.
- Bệnh sử ho, khò khè tái đi tái lại.
- Hội chứng tắc nghẽn đường hô hấp dưới trên lâm
sàng hoặc đo chức năng hô hấp.
- Đáp ứng với thuốc dãn phế quản.
- Có yếu tố nguy cơ hen.
- Loại được các nguyên nhân khò khè khác.
3.2. Chẩn đoán mức độ nặng cơn hen
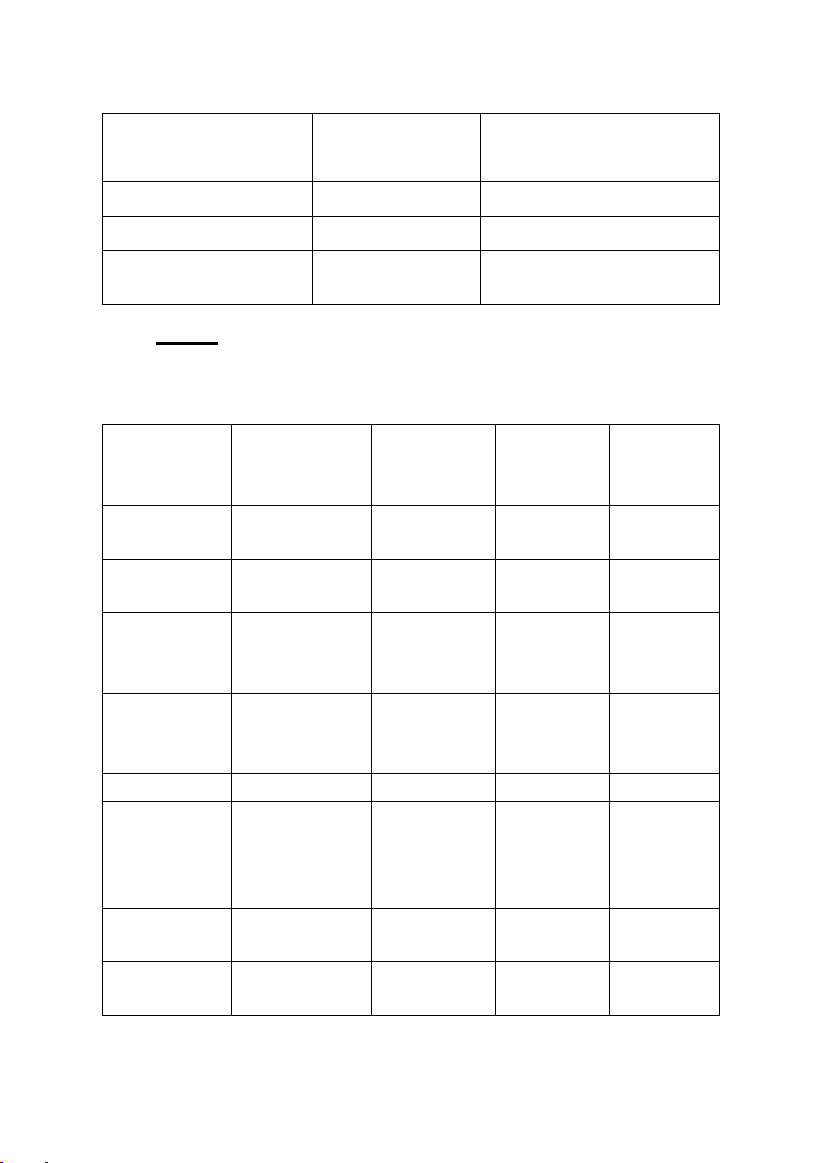
v Trẻ ≤ 5 tuổi
Nhẹ
Nặng
Thay đổi tri giác
Không
Kích thích, lơ mơ, lú lẫn
SpO2
≥ 92%
< 92%
Nói từng câu/từng từ
Từng câu
Từng từ
52
Mạch
< 100 lần/phút
> 180 lần/phút (0-3 tuổi)
> 150 lần/phút (4-5 tuổi)
Tần số thở
≤ 40 lần/phút
> 40 lần/phút
Tím trung ương
Không
Tím trung ương
Mức độ khò khè
Thay đổi
Có thể lồng ngực im
lặng
Lưu ý: Chỉ cần hiện diện vài thông số, không cần thiết
tất cả các thông số để phân độ nặng cơn hen.
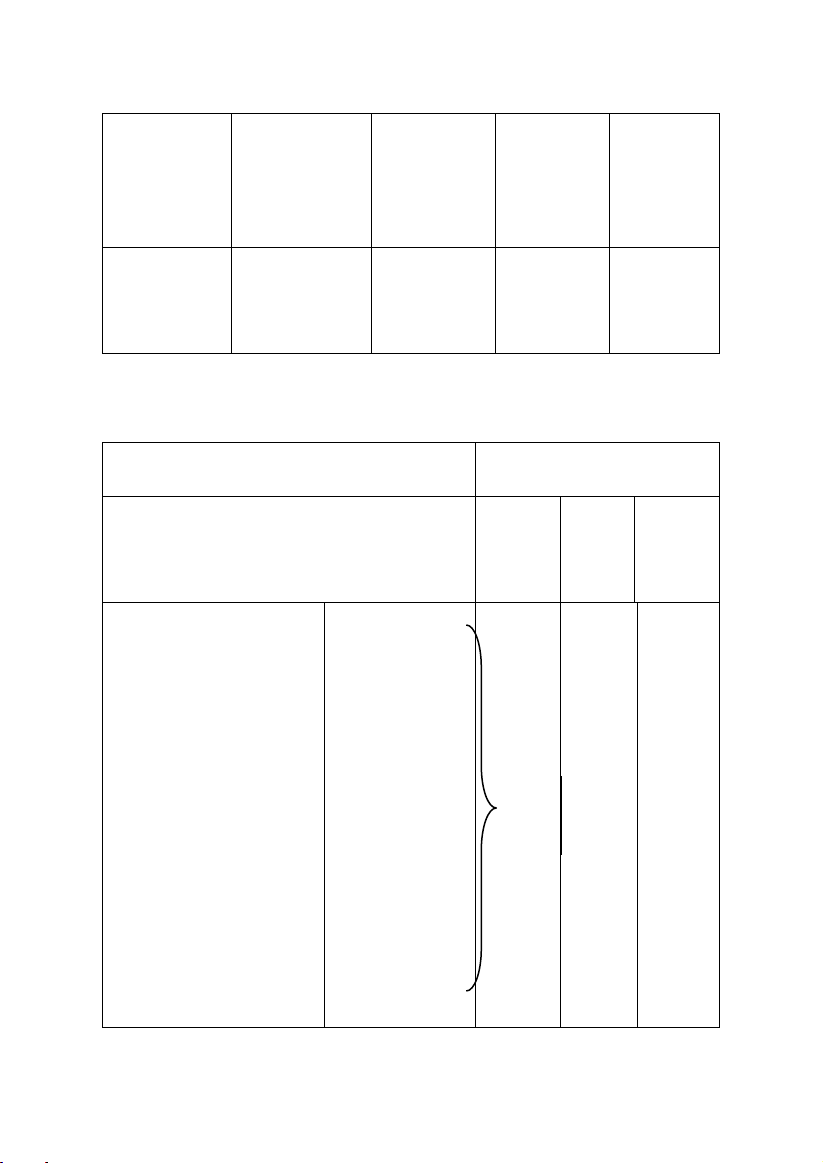
v Trẻ > 5 tuổi
Nhẹ
Trung
bình
Nặng
Dọa
ngưng
thở
Tri giác
Tỉnh
Ít kích thích
Kích thích
U ám, lú
lẫn
Khả năng
nói chuyện
Nói câu dài
Nói câu
ngắn
Từng từ
Không
nói được
Tư thế
Có thể nằm
được
Thường
ngồi
Ngồi gập
người ra
trước
Nhịp thở
Tăng
Tăng
Thường
> 30
lần/phút
Khò khè
Trung bình
Nặng
Nặng
Mất
Co kéo cơ
hô hấp phụ
và hõm trên
xương ức
Không
Thường có
Co kéo
cơ hô hấp
phụ
Di chuyển
ngực bụng
nghịch
thường
SpO2 (khí
trời)
> 95%
90-95%
< 90%
Mạch
< 100
lần/phút
100-120
lần/phút
> 120
lần/phút
Nhịp
chậm
!
53
Khó thở
Khi đi lại
Khi nói
Trẻ nhỏ:
khóc yếu
hơn, ngắn
hơn, khó ăn
Khi nghỉ
ngơi
Trẻ nhỏ: bỏ
ăn
PEF
> 50% giá trị
dự đoán hoặc
tốt hơn
> 50% giá trị
dự đoán
hoặc tốt hơn
≤ 50% giá
trị dự đoán
hoặc tốt
hơn
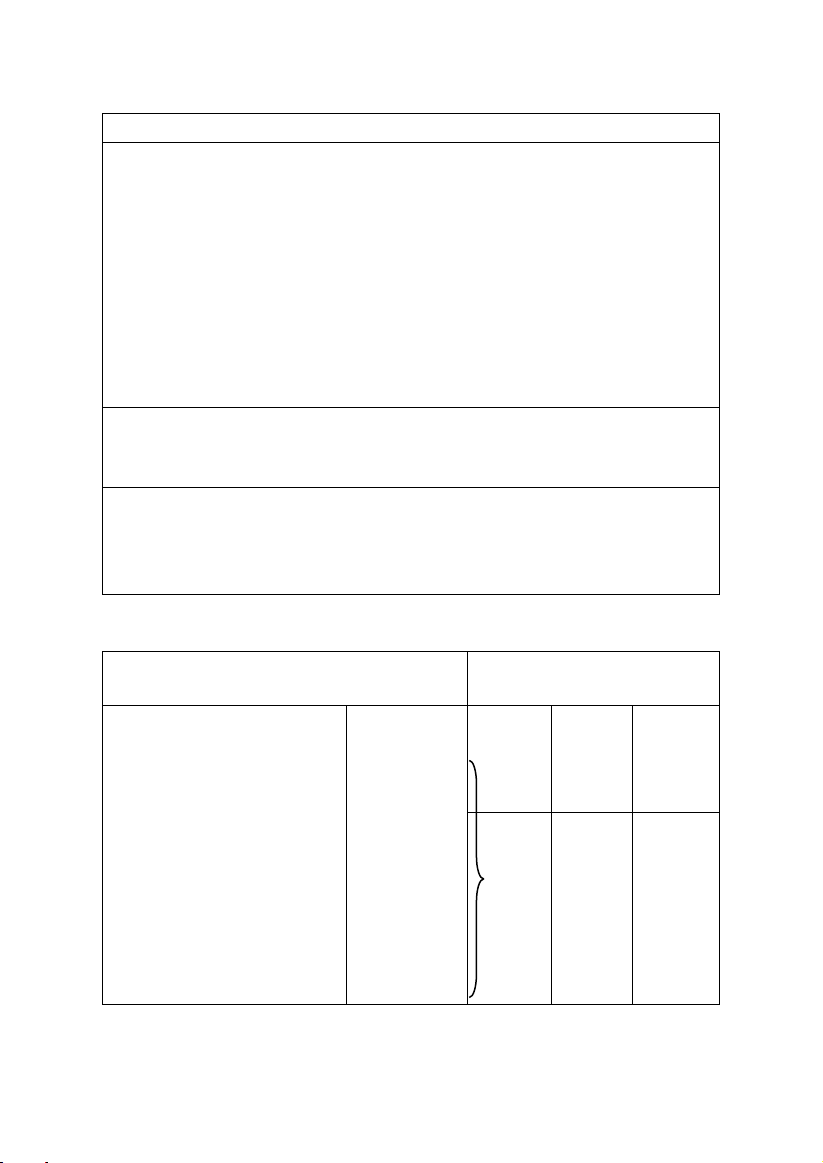
3.3. Chẩn đoán mức độ kiểm soát hen
v Trẻ ≤ 5 tuổi
Kiểm soát triệu chứng
Mức kiểm soát triệu
chứng hen
Trong 04 tuần qua, trẻ đã:
Kiểm
soát
tốt
Kiểm
soát
một
phần
Không
kiểm
soát
- Có các triệu chứng
hen ban ngày trong
hơn vài phút, hơn một
lần trong tuần
- Có bất kỳ hạn chế
hoạt động do hen nào
không? (Chạy/chơi ít
hơn trẻ em khác, dễ
mệt trong lúc đi
bộ/chơi?)
- Cần thuốc cắt cơn
hơn một lần một
tuần?
- Có lần nào thức giấc
ban đêm hoặc ho ban
đêm do hen không?
Có Không
Có Không
Có Không
Có Không
Không
điều
nào
1-2
điều
3-4
điều
54
A. Nguy cơ tương lai đối với kết cục hen xấu
Các yếu tố nguy cơ đối với đợt kịch phát hen trong vòng vài tháng
tới
- Các triệu chứng hen không kiểm soát
- Một hoặc nhiều hơn đợt kịch phát nặng trong năm vừa qua
- Bắt đầu mùa trẻ thường lên cơn hen.
- Tiếp xúc: khói thuốc lá, ô nhiễm không khí trong nhà hoặc ngoài
trời (mạt nhà, gián, thú nuôi, nấm mốc), nhất là khi kết hợp với
nhiễm siêu vi
- Trẻ hoặc gia đình có các vấn đề về tâm lý hay kinh tế-xã hội
- Kém tuân thủ điều trị, hoặc kỹ thuật hít thuốc không đúng
Yếu tố nguy cơ đối với giới hạn luồng khí cố định
- Hen nặng với vài lần nhập viện
- Bệnh sử viêm tiểu phế quản
Yếu tố nguy cơ đối với tác dụng phụ của thuốc
- Toàn thân: các đợt OCS thường xuyên, ICS liều cao
- Tại chỗ: ICS liều trung bình/cao, kỹ thuật hít không đúng, không
bảo vệ da hoặc mắt khi sử dụng ICS PKD hoặc buồng đệm
v Trẻ > 5 tuổi
A. Kiểm soát triệu chứng
Mức kiểm soát
triệu chứng hen
Trong 04 tuần vừa qua,
trẻ đã:
• Có triệu chứng hen
ban ngày > 02
lần/tuần?
• Có thức giấc về đêm
do hen?
• Có cần thuốc cắt cơn
hơn 02 lần/tuần?
Có hạn chế hoạt động
do hen?
Có Không
Có Không
Có Không
Có Không
Kiểm
soát
tốt
Kiểm
soát
một
phần
Không
kiểm
soát
Không
điều
nào
1-2
điều
3-4
điều
!



![Đề cương câu hỏi ôn tập Kỹ thuật xạ trị [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250709/kimphuong1001/135x160/21291752221145.jpg)
![Bài giảng thiếu máu thiếu sắt [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250603/minhquan0690/135x160/22871748938101.jpg)


![Bài giảng Viêm cầu thận [mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250516/phongtrongkim0906/135x160/1331747392124.jpg)






![Bài ôn tập Giải phẫu răng [chuẩn nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20251005/tuyetnhitk1305@gmail.com/135x160/78741759715471.jpg)





![Bài giảng Glass Ionomer Vương Lam Linh: Tổng hợp kiến thức [Mới nhất]](https://cdn.tailieu.vn/images/document/thumbnail/2025/20250908/dangkhoa5304@gmail.com/135x160/90151757385750.jpg)


