
T¹P CHÝ Y häc viÖt nam tẬP 544 - th¸ng 11 - QuyỂN 1 - sè ĐẶC BIỆT - 2024
289
BÁO CÁO HAI TRƯỜNG HỢP VIÊM NỘI TÂM MẠC NHIỄM KHUẨN
CÓ THIẾU MÁU HỒNG CẦU NHỎ NHƯỢC SẮC
TẠI BỆNH VIỆN ĐẠI HỌC Y HÀ NỘI
Nguyễn Chí Thành1, Nguyễn Quang Tùng2,
Đường Thị Thuý Hường1, Phạm Thị Thanh Nga1, Hoàng Thị Thu Thuỷ2
TÓM TẮT32
Viêm nội tâm mạc nhiễm khuẩn là bệnh lý
nặng do nhiễm khuẩn tại màng tim với nguy cơ
tử vong cao. Tỉ lệ mắc bệnh và tỉ lệ tử vong
tương đối cao lên tới 30% trong 30 ngày nên việc
chẩn đoán kịp thời viêm nội tâm mạc nhiễm
khuẩn là rất quan trọng để tránh các biến chứng
nguy hiểm như hở van tim, suy tim, biến cố tắc
mạch và nhiễm trùng huyết,…Bệnh có biểu hiện
đa dạng, trong đó thiếu máu là triệu chứng phổ
biến với thiếu máu bình sắc kích thước bình
thường chiếm tới 70-90% các trường hợp. Bệnh
nguyên thiếu máu thường do nhiễm trùng và
viêm mạn tính, một số ít trường hợp do tan máu.
Chúng tôi báo cáo hai trường hợp bệnh nhân
Viêm nội tâm mạc nhiễm khuẩn có bệnh nguyên
thiếu máu hồng cầu nhỏ nhược sắc khác nhau tại
Bệnh viện Đại học Y Hà Nội.
Từ khoá: Viêm nội tâm mạc nhiễm khuẩn,
Thiếu máu hồng cầu nhỏ nhược sắc
SUMMARY
REPORT OF TWO CASES OF
INFECTIOUS ENDOCARDITIS WITH
1Bệnh viện Đại học Y Hà Nội
2Trường Đại học Y Hà Nội
Chịu trách nhiệm chính: Nguyễn Chí Thành
SĐT: 0968460593
Email: dr.chithanhnguyen@gmail.com
Ngày nhận bài: 08/07/2024
Ngày phản biện khoa học: 01/08/2024
Ngày duyệt bài: 30/9/2024
HYPOCHROMIC MICROCYTIC
ANEMIA AT HANOI MEDICAL
UNIVERSITY HOSPITAL
Infectious endocarditis is a serious disease
caused by infection of the pericardium with a
high risk of death. Morbidity and mortality rates
are relatively high, up to 30% in 30 days, so
timely diagnosis of infective endocarditis is very
important to avoid dangerous complications such
as valvular regurgitation, heart failure, Vaso-
occlusive events and sepsis, etc. The disease has
diverse manifestations, in which anemia is a
common symptom with normal-sized anemia
accounting for 70-90% of cases. The etiology of
anemia is often due to infection and chronic
inflammation, and in a few cases due to
hemolysis. We report two cases of patients with
infective endocarditis and hypochromic
microcytic anemia at Hanoi Medical University
Hospital with different manifestations and
progression.
Keywords: Infectious endocarditis,
hypochromic microcytic anemia.
I. ĐẶT VẤN ĐỀ
Viêm nội tâm mạc nhiễm khuẩn
(VNTMNK) là bệnh lý nhiễm khuẩn ở màng
tim, thường do vi khuẩn (hay gặp là các vi
khuẩn streptococci hoặc staphylococci) hoặc
nấm.1,2 Triệu chứng phổ biến là sốt và thổi
tâm thu ở mỏm tim, buồn nôn, thiếu máu, tắc
mạch, sùi nội mạc cơ tim hoặc van tim.
Thiếu máu là triệu chứng phổ biến trong

KỶ YẾU CÁC CÔNG TRÌNH NGHIÊN CỨU KHOA HỌC CHUYÊN NGÀNH HUYẾT HỌC - TRUYỀN MÁU
290
viêm nội tâm mạc nhiễm khuẩn, có báo cáo
cho thấy, thiếu máu chiếm khoảng 29% bệnh
nhân VNTMNK. Tuy nhiên thiếu máu ở
bệnh nhân viêm nội tâm mạc nhiễm khuẩn
thường là thiếu máu bình sắc và không tăng
hồng cầu lưới (khoảng 70-90%).3 Thiếu máu
ở bệnh nhân VNTMNK thường do tình trạng
viêm mạn tính, tuy nhiên cũng có thể phối
hợp với các nguyên nhân khác. Ngoài ra, một
số trường hợp viêm nội tâm mạc nhiễm
khuẩn có biểu hiện tan máu được báo cáo.4
Dựa vào đặc điểm thiếu máu của bệnh nhân
có thể dẫn tới nhầm lẫn và khó khăn trong
chẩn đoán. Do đó, để hiểu rõ hơn về bệnh lý
VNTMNK và các đặc điểm thiếu máu ở bệnh
nhân VNTMNK, giúp hỗ trợ cho chẩn đoán
và theo dõi điều trị, chúng tôi báo cáo hai
trường hợp bệnh nhân VNTMNK có thiếu
máu hồng cầu nhỏ nhược sắc tại Bệnh viện
Đại học Y Hà Nội.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: Hai bệnh nhân
được chẩn đoán Viêm nội tâm mạc nhiễm
khuẩn có thiếu máu hồng cầu nhỏ nhược sắc.
Phương pháp nghiên cứu: Mô tả, hồi
cứu.
Các kĩ thuật sử dụng trong nghiên
cứu: Khám lâm sàng, thu thập các thông tin
về triệu chứng lâm sàng. Các xét nghiệm
thực hiện: Tổng phân tích tế bào máu ngoại
vi, Huyết đồ, Coomb trực tiếp, Coomb gián
tiếp, Định lượng sắt huyết thanh, ferritin,
transferin, Bilirubin toàn phần, bilirubin gián
tiếp, protein toàn phần, albumin, định lượng
IgA, IgM, IgG, Siêu âm tim,…
Các tiêu chuẩn sử dụng trong nghiên
cứu: Tiêu chuẩn chẩn đoán Viêm nội tâm
mạc nhiễm khuẩn dựa theo tiêu chuẩn DUKE
sửa đổi bao gồm các tiêu chuẩn chính và tiêu
chuẩn phụ.7 Tiêu chuẩn chính:
- Cấy máu dương tính (Vi khuẩn điển
hình gây VNTMNK từ 2 lần cấy máu riêng
biệt: liên cầu viridans, streptococcus bovis,
vi khuẩn nhóm HACEK, tụ cầu vàng, hoặc
enterococcus mắc phải ngoài cộng đồng mà
không có một ổ nhiễm nguyên phát, hoặc vi
khuẩn có thể gây VNTMNK từ ≥ 2 lần cấy
máu cách nhau trên 12 giờ, hoặc từ cả 3 hay
đa số trong ≥ 4 lần cấy máu mà lần đầu và
lần cuối cách nhau ≥ 1 giờ, hoặc 1 lần cấy
máu dương tính với Coxiella burnetii hoặc
hiệu giá kháng thể IgG kháng pha 1 trên
1/800)
- Tổn thương trong tim (Tổn thương
VNTMNK trên siêu âm tim (nên làm siêu âm
tim qua thực quản cho bệnh nhân có van tim
nhân tạo, bệnh nhân có dấu hiệu lâm sàng
nghi VNTMNK hoặc có biến chứng như áp-
xe cạnh van; siêu âm tim qua thành ngực với
các bệnh nhân khác). Siêu âm tim thấy mảnh
sùi di động, áp-xe, đường dò trong tim, thủng
lá van hoặc sút một phần van tim nhân tạo
mới xuất hiện. Tổn thương cạnh van được
xác nhận bởi MSCT tim.
Tiêu chuẩn phụ:
- Bệnh tim có nguy cơ hoặc tiêm chích
ma túy.
- Sốt kéo dài từ 380 C trở lên.
- Hiện tượng mạch máu: thuyên tắc động
mạch, nhồi máu phổi nhiễm khuẩn, phình
mạch hình nấm, xuất huyết nội sọ, xuất huyết
kết mạc, tổn thương Janeway.
- Hiện tượng miễn dịch: viêm cầu thận,
nốt Osler, chấm Roth, yếu tố dạng thấp.
- Cấy máu dương tính nhưng không đủ
để là tiêu chuẩn chính (ví dụ 1 lần dương tính
với tụ cầu coagulase âm) hoặc bằng chứng
huyết thanh học của nhiễm khuẩn đang hoạt
động bởi vi khuẩn có thể gây VNTMNK.
Chẩn đoán xác định VNTMNK khi có
hai tiêu chuẩn chính hoặc một tiêu chuẩn

T¹P CHÝ Y häc viÖt nam tẬP 544 - th¸ng 11 - QuyỂN 1 - sè ĐẶC BIỆT - 2024
291
chính và ba tiêu chuẩn phụ hoặc có năm tiêu
chuẩn phụ. Nghi ngờ VNTMNK khi có một
tiêu chuẩn chính và một tiêu chuẩn phụ hoặc
có ba tiêu chuẩn phụ
III. BÁO CÁO CA BỆNH
3.1. Trường hợp lâm sàng 1
Bệnh nhân Nguyễn Văn T, 26 tuổi, nam.
Tiền sử có thông liên thất lỗ nhỏ từ bé, chưa
điều trị gì. Khoảng 2 tháng nay, bệnh nhân
ho khan nhiều. Khoảng 2 tuần trước vào
viện, bệnh nhân xuất hiện mệt mỏi tăng dần,
thỉnh thoảng khó thở, sốt nhẹ (không đo
nhiệt độ), chóng mặt. Bệnh có biểu hiện mệt
mỏi, chóng mặt nên bệnh nhân đi khám
chuyên khoa Huyết học để tìm nguyên nhân.
Biểu hiện lâm sàng: Da, niêm mạc nhợt,
không xuất huyết dưới da, không chảy máu
chân răng, không chảy máu mũi, sốt nhẹ 37,7
độ C, thổi tâm thu 3/6 tại mỏm. Huyết áp:
110/70 mmHg, tim 102 chu kỳ/phút. Xét
nghiệm tổng phân tích tế bào máu trong quá
trình điều trị:
Bảng 1: Diễn biến xét nghiệm tế bào máu trường hợp bệnh nhân 1 trước phẫu thuật.
Ngày xét
nghiệm
Hb
(g/l)
MCV (fL)
MCH (pg)
MCHC
(g/L)
RDW
(%)
BC (G/L)
PLT
(G/L)
22/2
83
75
24
312
16
17,09
215
24/2
92
79,1
25
310
16,3
11,8
212
1/3
93
79,7
26
321
18,2
11,83
291
8/3
100
79,7
27
339
21,1
8,31
199
16/3
107
81,5
27
330
19,1
8,3
236
26/3
122
82
28
340
19
11,75
267
Đông máu PT 79%, rAPTT 1.14, rTT
1.3, Fibrinogen 3.79 g/l, Hồng cầu lưới
1.82%, Coomb TT (-), Coomb GT (+). Sinh
hoá máu: Sắt huyết thanh 1.8 (m/L),
Ferritin 1025 (ng/mL), transferin 154
(mg/dL), AST 27 U/l, ALT<5 U/l, GGT 53
U/l, Protein toàn phần 82.6 (g/L), Pro-
Calcitonin 0.64 (ng/mL), Albumin 30.8
(g/L), Định lượng IgA 308.8 (mg/dL), IgM
340.8 (mg/dL), IgG 2709 (mg/dL).
Bảng 2: Diễn biến xét nghiệm sinh hoá máu trường hợp bệnh nhân 1 trước phẫu thuật
Ngày xét nghiệm
CRPhs (mg/dL)
AST (U/l)
ALT (U/l)
Creatinin (m/L)
22/2
13
27
<5
97
1/3
1,8
87
8/3
2,15
27
11
97
16/3
0,48
25
9
87
Cấy máu hai tay 2 lần cách nhau >1 giờ ngày 29 tháng 2, phát hiện vi khuẩn
Streptococcus, alpha-hem. HIV âm tính, Kí sinh trùng sốt rét âm tính.
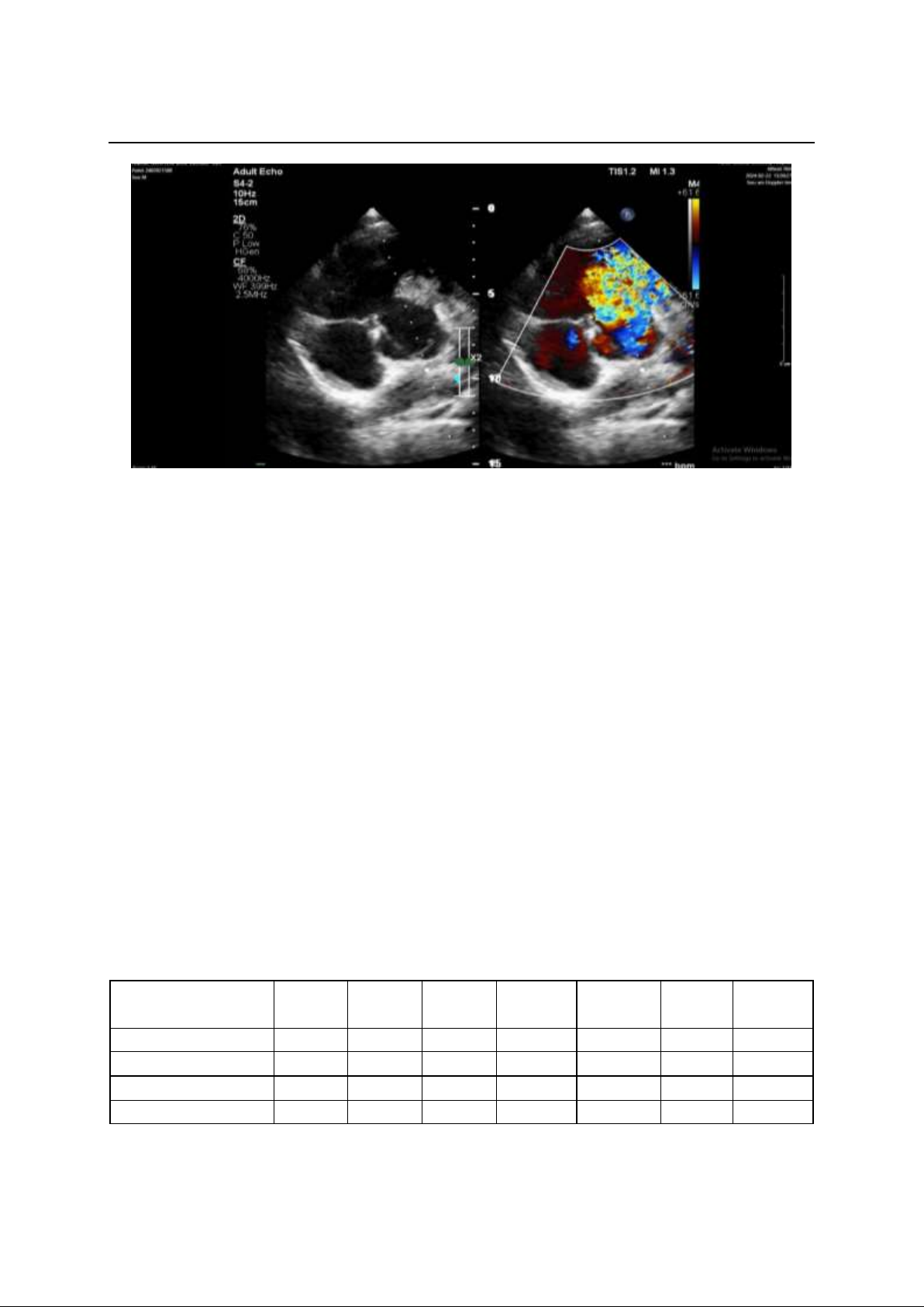
KỶ YẾU CÁC CÔNG TRÌNH NGHIÊN CỨU KHOA HỌC CHUYÊN NGÀNH HUYẾT HỌC - TRUYỀN MÁU
292
Hình 1: Hình ảnh siêu âm doppler tim bệnh nhân 1
Không thấy hình ảnh bất thường trên
phim chụp X-quang phổi. Siêu âm tuyến giáp
và vùng cổ bình thường, siêu âm ổ bụng có
hình ảnh lách to, dọc lách 15cm, nhu mô đều,
gan không to. Siêu âm Doppler tim: Thông
liên thất phần quanh màng, đường kính
11mm, shunt trái phải, chênh áp qua lỗ thông
96mmHg. Không thông liên nhĩ, ống động
mạch đóng kín. Mặt cắt trục ngắn qua van
động mạch chủ có phì đại phần cơ thất phải
gây hẹp đường ra thất phải, chênh áp
121/65mmHg. Phần nội mạc thất phải phía
đường ra thất phải bề mặt có nhiều dải tổ
chức đậm âm di động, dải lớn nhất kích
thước 6x2mm. Nhịp tim nhanh trong lúc làm
siêu âm 114 ck/ph. Thông liên thất phần
quanh màng, lỗ lớn, shunt trái phải, chênh áp
cao. Hẹp đường ra thất phải mức độ nặng,
theo dõi sùi van động mạch phổi và nội mạc
phần cơ thất phải. Thất trái giãn nhẹ, chức
năng tâm thu thất trái còn bù. Bệnh nhân
được chẩn đoán Viêm nội tâm mạc nhiễm
khuẩn- Thông liên thất shunt trái- phải. Điều
trị bao gồm kháng sinh (Gentamicin +
Ceftriaxon 22 ngày) và phẫu thuật vá thông
liên thất, mở rộng đường ra thất phải, sửa
van động mạch phổi. Ngoài ra bệnh nhân
được truyền khối hồng cầu sau khi nhập viện
(24/2) 1 đơn vị 350ml. Ngày 26/3, sau khi
phẫu thuật, bệnh nhân được truyền huyết
tương tươi động lanh 200ml x 3 đơn vị và
khối hồng cầu 250ml x 3 đơn vị. Hậu phẫu
ngày thứ 9: BN tỉnh, da, niêm mạc hồng,
không sốt, không khó thở, SpO2 98% khí
phòng, vết mổ khô. BN ra viện, điều trị
kháng sinh dự phòng. Theo dõi xét nghiệm
tổng phân tích tế bào máu ngoại vi sau phẫu
thuật:
Bảng 3: Diễn biến xét nghiệm tế bào máu trường hợp bệnh nhân 1 sau phẫu thuật
Ngày xét nghiệm
Hb
(g/l)
MCV
(fL)
MCH
(pg)
MCHC
(g/L)
RDW
(%)
BC
(G/L)
PLT
(G/L)
26/3 (Trước truyền)
88
79,7
27
337
17,9
9,66
222
26/3 (Sau truyền)
111
82,7
28
335
17,1
17,96
185
27/3
115
82,9
28
332
17
17,05
186
28/3
110
83
28
339
16,9
18,81
160

T¹P CHÝ Y häc viÖt nam tẬP 544 - th¸ng 11 - QuyỂN 1 - sè ĐẶC BIỆT - 2024
293
Sau phẫu thuật và điều trị tình trạng viêm
ổn định, bệnh nhân ra viện và tái khám sau 1
tháng, kết quả tổng phân tích tế bào máu
ngoại vi không có thiếu máu, kích thước
hồng cầu bình thường: (Ngày 7/5) Hb 144g/l
(MCV 85.3 fL, MCH 28 pg, MCHC 332
g/L), BC 10.32G/L, TC 245G/L.
3.2. Trường hợp lâm sàng 2
Bệnh nhân Lầu Thị L, 18 tuổi, nữ, dân
tộc H’mông. Tiền sử chưa phát hiện bệnh lý
mạn tính. Đi khám vì mệt mỏi, chóng mặt,
sốt. Cách vào viện 4 tháng, bệnh nhân xuất
hiện sốt thành cơn, đi khám tại bệnh viện
huyện điều trị không cải thiện. Khoảng 2
tuần trước vào viện, bệnh nhân mệt mỏi tăng,
chóng mặt, kèm đau bụng vùng quanh rốn,
sốt 38 độ C, đi khám phát hiện viêm nội tâm
mạc nhiễm khuẩn nên chuyển Bệnh viện Đại
học Y Hà Nội điều trị tiếp. Lâm sàng bệnh
nhân có da, niêm mạc nhợt, không xuất huyết
dưới da, không chảy máu chân răng, không
chảy máu mũi, sốt 38 độ C, khó thở NYHA
II, Thổi tâm thu liên tục khoang gian sườn III
cạnh ức trái. Cân nặng 38kg, Chiều cao
142cm, BMI 18.85 kg/m2. Xét nghiệm tổng
phân tích tế bào máu ngoại vi:
Bảng 4: Diễn biến xét nghiệm tế bào máu trường hợp bệnh nhân 2 trước phẫu thuật
Ngày xét
nghiệm
Hb
(g/l)
MCV (fL)
MCH (pg)
MCHC
(g/L)
RDW
(%)
BC (G/L)
PLT (G/L)
24/6
107
77
25
328
17,1
6,54
71
27/6
92
76,8
25
323
18,1
6,18
90
29/6
91
79,1
24,4
308
17,6
6,41
168
1/7
89
78,1
24
313
16,8
7,57
204
Huyết đồ: Hồng cầu lưới 0.67%, không
gặp mảnh vỡ hồng cầu, hình thái hồng cầu
không có gì đặc biệt. Điện di huyết sắc tố
bình thường (HbA1 97.4%, HbA2 2.6%).
Đông máu: PT 85%. Xét nghiệm sinh hoá
máu: Sắt huyết thanh 7.5 (m/L), ferritin 415
(ng/mL), transferin 160 (mg/dL), Bilirubin
TP 6.0 (m/L), protein TP 80.7 (g/L),
Albumin 30.6 (g/L), Định lượng IgA 462
(mg/dL), IgG 2951 (mg/dL), IgM 340
(mg/dL), Coomb trực tiếp (+), Coomb gián
tiếp (-).
Bảng 5: Diễn biến xét nghiệm sinh hoá máu trường hợp bệnh nhân 2 trước phẫu thuật
Ngày xét nghiệm
CRPhs (mg/dL)
AST (U/l)
ALT (U/l)
Creatinin (m/L)
25/6
11,7
96
40
92
27/6
7,35
88
48
69
1/7
1,7
50
39
69
Cấy máu hai tay 4 lần dương tính với Streptococcus mitis (Cách nhau > 1 giờ).


























