
THÔNG LIÊN THẤT
I. Sinh lý bệnh
A. Luồng thông của shunt có lưu lượng phụ thuộc vào kích thước lỗ TLT và sức
cản hệ ĐMP cũng như áp lực thất phải. Luồng shunt sẽ gây ra quá tải ở phổi, nhĩ
trái và thất trái.
B. Diễn biến xấu dần sẽ là tăng áp ĐMP gây suy tim phải và về sau sẽ chuyển
thành hội chứng Eisenmenger (tăng sức cản của mạch phổi do bệnh lý ĐMP tắc
nghẽn cố định làm giảm dòng shunt trái ® phải, làm tăng dòng shunt phải® trái).
II. Triệu chứng lâm sàng
A. Triệu chứng cơ năng: hay gặp nhất ở bệnh nhân lớn tuổi là khó thở, mất khả
năng gắng sức. Các triệu chứng thường liên quan đến mức độ của luồng thông
trái ® phải, áp lực và sức cản của động mạch phổi.
B. Triệu chứng thực thể: Nghe tim là dấu hiệu chủ yếu để chẩn đoán. Thường
nghe thấy có tiếng thổi toàn tâm thu, cường độ mạnh ở cạnh ức trái, tương đối
thấp và lan ra tất cả xung quanh. Tiếng thổi này có thể nhẹ hơn nhưng có âm sắc
cao hơn trong các trường hợp lỗ thông nhỏ ở phần cơ và có thể chỉ lan ra mỏm

hay sang trái nếu lỗ TLT ở mỏm tim. Nếu lỗ TLT quá lớn, có thể nghe thấy tiếng
thổi nhỏ và có rung tâm trương lưu lượng ở mỏm tim. Các trường hợp TLT phối
hợp với hở van động mạch chủ thường nghe thấy thổi tâm trương ở ổ van động
mạch chủ đi kèm. Nếu nghe thấy tiếng thổi tâm thu tống máu ở bờ trái xương ức
lan lên trên cần nghi ngờ có hẹp phần phễu của thất phải hoặc thất phải có hai
buồng.
C. Chẩn đoán phân biệt trên lâm sàng với hở van ba lá, tứ chứng Fallot không
tím (Fallot trắng), hẹp dưới van động mạch phổi đơn thuần và bệnh cơ tim phì
đại.
Ngoại trừ bệnh van động mạch chủ (ĐMC) chỉ có hai lá van thì thông liên thất
(TLT) là bệnh tim bẩm sinh hay gặp nhất, nó chiếm khoảng 25% các bệnh tim
bẩm sinh.
Do các triệu chứng lâm sàng đặc hiệu (tiếng thổi tâm thu to ở vùng giữa tim) và
các biến chứng sớm của nó nên thông liên thất hay được chẩn đoán sớm từ khi
bệnh nhân còn nhỏ. Chẩn đoán TLT từ khi còn trong thai nhi có thể thực hiện
được bằng siêu âm tim bởi các bác sĩ có kinh nghiệm.
TLT lỗ nhỏ rất hay gặp và thường dung nạp rất tốt. Do đó nó có thể gặp ở người
trưởng thành và có khả năng tự đóng. Tỷ lệ tự đóng lại của các trường hợp TLT lỗ
nhỏ ở trẻ em lên đến 75%. Ngược lại TLT lỗ lớn sẽ ảnh hưởng nhanh đến hô hấp
và áp lực động mạch phổi (ĐMP) có thể tăng một cách cố định rất sớm từ 6 đến 9

tháng. Đối với các trường hợp sức cản mạch phổi tăng cố định (hội chứng
Eisenmenger) bệnh nhân hiếm khi sống được quá tuổi 40. Các biến chứng hay gặp
ở nhóm bệnh nhân này là chảy máu ở phổi, viêm nội tâm mạc, áp xe não, rối loạn
nhịp thất và các biến chứng của đa hồng cầu. Tiên lượng sẽ rất kém ở các bệnh
nhân có các biểu hiện ngất, suy tim xung huyết và ho ra máu.
Người ta nhận thấy ngoài nguyên nhân do mẹ bị cúm trong ba tháng đầu, TLT hay
gặp trong các hội chứng bệnh lý, đặc biệt là hội chứng có ba nhiễm sắc thể 21, hội
chứng do mẹ nghiện rượu khi mang thai...
I. Giải phẫu bệnh
A. Phân loại: Có rất nhiều cách phân loại giải phẫu bệnh về TLT khác nhau
được đặt ra nhưng nhìn chung lại có 4 loại TLT chính về giải phẫu bệnh là: TLT
phần quanh màng, TLT phần cơ, TLT phần buồng nhận và TLT phần phễu (TLT ở
phía trên của cựa Wolff).
1. TLT phần quanh màng là loại TLT hay gặp nhất, chiếm khoảng
70-80% các trường hợp, nằm ở cao thuộc phần màng của vách liên thất
(VLT), ở chỗ nối giữa van 3 lá và van ĐMC. Tuy nhiên nó có thể dịch
chuyển ra sau, ra trước hay xuống dưới một chút tùy từng trường hợp.
Tổn thương thường phối hợp tạo thành một túi nhỏ ở dưới van 3 lá hay
xung quanh bờ van (thường cũng được gọi là túi phình phần màng vách
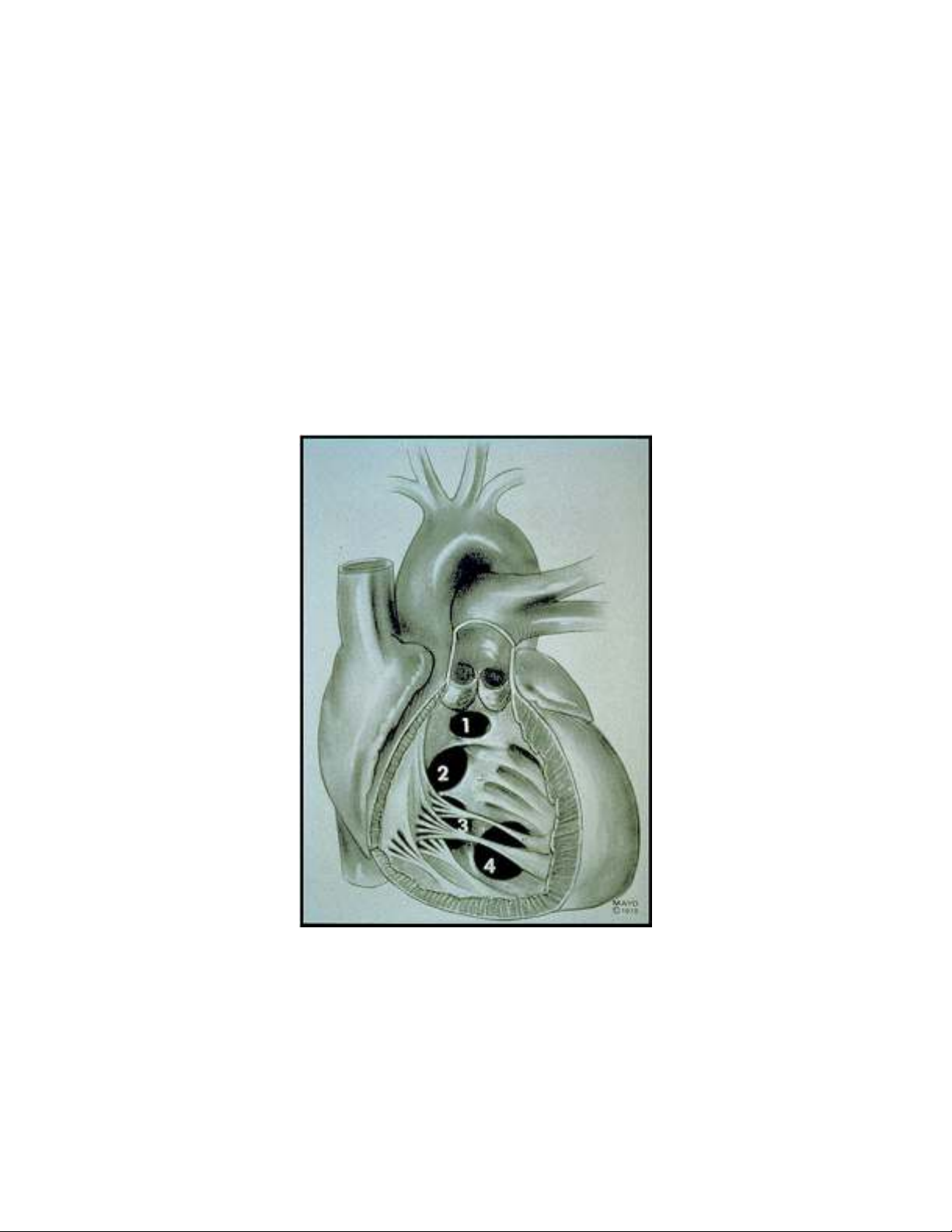
liên thất). Nó có thể gây hở van ĐMC và hẹp phần thấp của đường ra
thất phải. Đây là loại TLT có khả năng tự đóng cao.
2. TLT phần cơ hay TLT ở gần mỏm tim. Nó có thể ở bất cứ vị trí nào của
phần thấp VLT cho đến mỏm tim. Thể bệnh này chiếm khoảng 5 đến 20% các
trường hợp TLT và cũng có khả năng tự đóng cao trừ các trường hợp có nhiều lỗ
TLT.
Hình 28-1. Vị trí giải phẫu các loại thông liên thất.
3. TLT phần buồng nhận hay TLT kiểu ống nhĩ thất chung chiếm khoảng
từ 5 đến 8% các trường hợp. TLT loại này thường ở vị trí cao của VLT, rộng, ít

khả năng tự đóng và hay đi kèm tổn thương của các van nhĩ thất. Hay gặp phình
vách liên thất ở vị trí này.
4. TLT phần phễu hay TLT dưới van ĐMC hoặc dưới van ĐMP: hiếm gặp
hơn (5 đến 7%), là loại TLT mà lỗ thông nằm ở phần rất cao của vách liên thất nơi
có tiếp giáp với van ĐMC và van ĐMP (nên còn được gọi là thông liên thất kiểu
''dưới các đại động mạch''). Điểm đặc biệt quan trọng của loại TLT này là lỗ thông
thường phối hợp với tổn thương lá van ĐMC và có hở chủ đi kèm (hội chứng
Laubry-Pezzy).
B. Các tổn thương khác phối hợp có thể gặp: hẹp van ĐMP, hẹp trên van ĐMP,
hở 3 lá, thông trực tiếp từ thất trái sang nhĩ phải, màng ngăn dưới ĐMC…
IV. Các xét nghiệm chẩn đoán
A. Điện tâm đồ (ĐTĐ): thấy hình ảnh tăng gánh buồng tim trái với dày thất trái,
dày nhĩ trái. Trục trái hay gặp trong các trường hợp TLT phần buồng nhận hoặc
ống nhĩ thất chung. Dày thất phải và trục phải gặp trong các trường hợp tăng
gánh buồng tim phải với tăng áp động mạch phổi.
B. Chụp Xquang tim phổi
1. Hình tim không to và hệ mạch phổi bình thường hay thấy ở các trường hợp
TLT lỗ nhỏ không gây tăng áp động mạch phổi.


























